Aktinische Keratosen vom Typ „Field Cancerization“
Abhängig von Hauttyp, Alter und Lebensstil entstehen in chronisch UV-exponierten Arealen der Haut, besonders im Gesicht und an den Handrücken, früher oder später aktinische Keratosen (AK) und daraus in manchen Fällen invasive Plattenepithelkarzinome, eine Form des weißen Hautkrebses („non-melanoma skin cancer“, NMSC).
Die Pathogenese von AK ist durch die karzinogene Wirkung des UV-Lichts erklärbar. Ultraviolette (UV) Strahlung verändert die DNA in betroffenen Keratinozyten. Wenn die Kapazität des physiologischen DNA-Reparaturmechanismus überschritten wird (Abb. 1), kann sich ein einzelner UV-geschädigter Keratinozyt, ausgehend von der Basalzellschicht, ungehindert durch Mitose vermehren. Die so entstehenden veränderten Zellen können sich sowohl zur Hautoberfläche hin vermehren, wo die Läsion dann als AK sichtbar wird, als auch invasiv unter die Basalzellschicht einwandern und ein Plattenepithelkarzinom bilden. Das hellgrüne Oval in Abbildung 1 kennzeichnet die subklinisch vorhandene AK im Stadium 1, die klinisch noch unsichtbar bereits invasiv in die Dermis wachsen kann und damit ein unsichtbares Plattenepithelkarzinom darstellt. Die weiteren AK-Stadien in Abbildung 1 zeigen die klinisch an der Hautoberfläche durch Rauigkeit und Schuppung erkennbaren AK.
Die topische Anwendung von Imiquimod-5%-Creme (und später auch Imiquimod-3,75%-Creme) hat gute Erfolge in der Behandlung von AK gezeigt. Als Toll-like-Receptor-(TLR-)7-Agonist initiiert Imiquimod eine zytokininduzierte Entzündungsreaktion, die durch einen zytochrommediierten proapoptotischen Effekt zum Untergang von virusinfizierten und malignen Zellen führt. Normale Keratinozyten reagieren nicht. Die entstehende Entzündung ist meist nicht auf die klinisch sichtbaren AK beschränkt, sie betrifft auch klinisch noch nicht sichtbare, frühe neoplastische Vorgänge durch UV-Schädigung im Sinne einer Feld-Kanzerisierung (field canceriazation). So können subklinische AK durch die Imiquimod-induzierte Entzündung sichtbar gemacht und im Zuge der Abheilung der Reaktion ohne Operation entfernt werden, bevor ein Plattenepithelkarzinom entsteht.
Die im folgenden präsentierten Fallberichte zeigen exemplarisch, dass Imiquimod sowohl klinisch sichtbare als auch klinisch unsichtbare, sog. subklinische AK finden und beseitigen kann.
Zwei Fallberichte
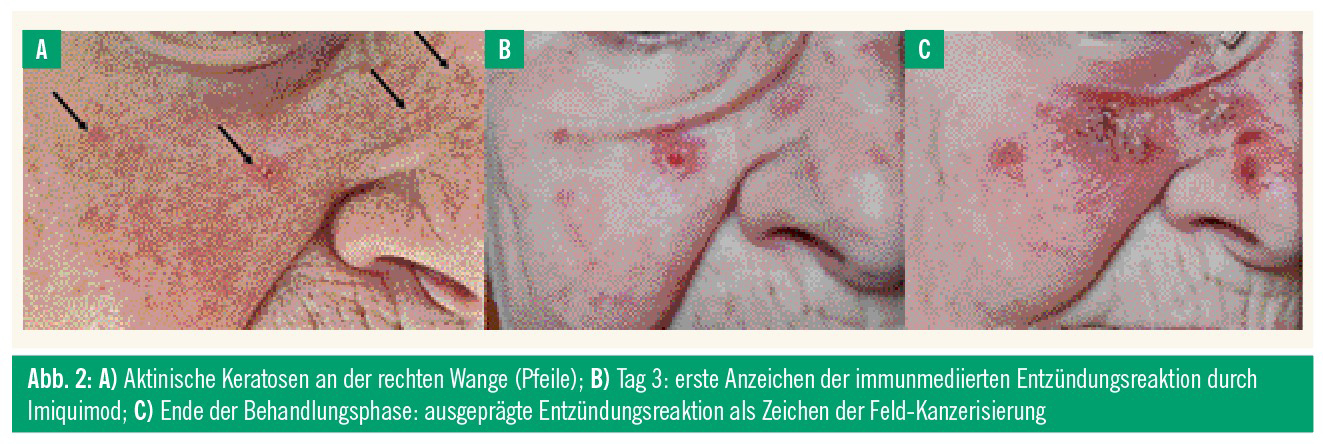
Material und Methoden: Um die Interaktion von Imiquimod und AK darzustellen, wurde exemplarisch retrospektiv der Fall einer 87-jährigen Frau mit AK an der rechten Wange herangezogen. Sie war nach dem gängigen Regime 14 Tage lang 2-mal täglich mit Imiquimod-3,75%-Creme behandelt worden und hatte den Behandlungsverlauf aus eigenem Interesse fotografisch dokumentiert (Abb. 2).
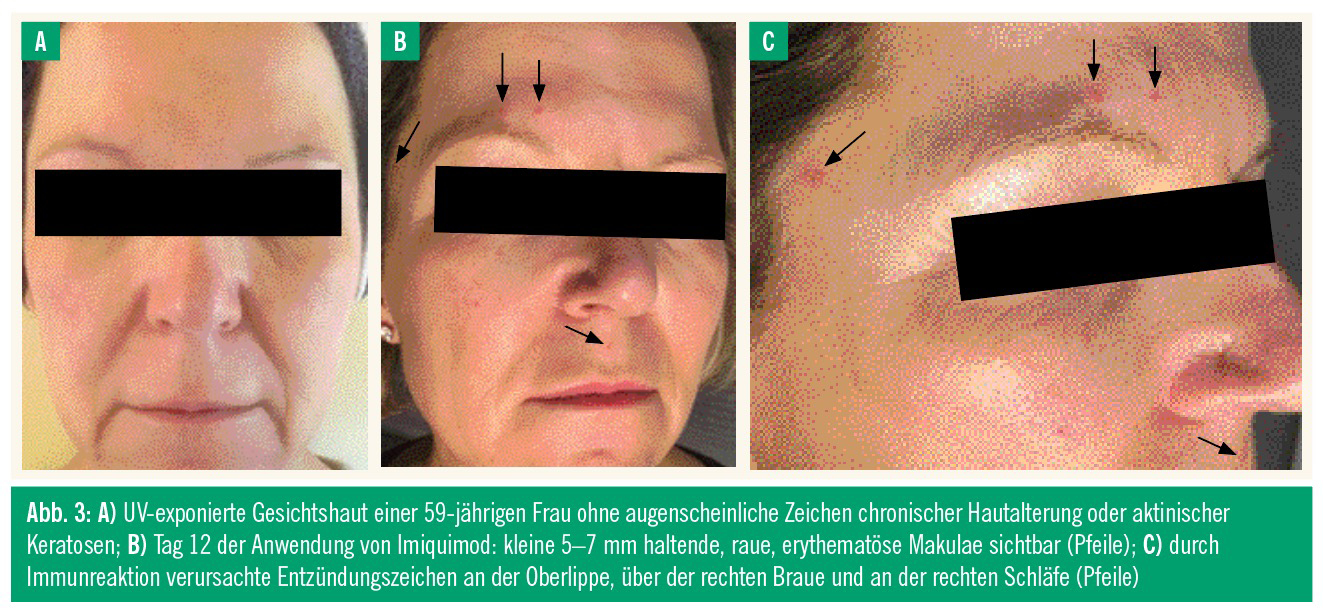
Um darzustellen, dass AK – selbst wenn klinisch nicht sichtbar (Abb. 3A) – möglicherweise in subklinischem Stadium bereits vorhanden sind, trug eine 59-jährige Frau 14 Tage lang 2-mal täglich Imiquimod-3,75%-Creme auf das gesamte Gesicht auf (Fitzpatrick-Hauttyp 2–3, Skin Aging: Glogau Score 1).
Ergebnisse: Bei der 87-Jährigen waren vor der Behandlung kleine raue Läsionen klinisch deutlich sichtbar (Abb. 2A, Pfeile). Am dritten Tag der Behandlung bildeten sich erste erythematöse Bereiche als Zeichen der Immunreaktion aus (Abb. 2B). Am Ende der Behandlungsphase hatte sich, größer als die ursprünglich sichtbare AK, eine flächige Rötung mit Krusten als Zeichen der Feld-Kanzerisierung („field cancerization“) ausgebildet (Abb. 2C). Subjektiv gab die Patientin Abgeschlagenheit und brennende Schmerzen etwa von Tag 6 bis etwa 6 Tage nach Ende der Behandlung an.
Bei der 59-Jährigen ohne klinisch erkennbare AK zeigte sich die ersten elf Tage keine Reaktion. Am 12. Tag der Anwendung wurden kleine 5–7 mm haltende, raue, erythematöse Makulae sichtbar (Abb. 3B, Pfeile). Diese durch die Interaktion von Imiquimod mit UV-geschädigten Zellen als Immunreaktion verursachten Entzündungszeichen waren an der Oberlippe, über der rechten Braue und an der rechten Schläfe lokalisiert (Abb. 3C, Pfeile). Begleitend wurden sehr diskretes Brennen für etwa fünf Tage ab Auftreten der Läsionen angegeben.
Bei beiden Patientinnen heilten alle Läsionen ohne Narbenbildung ab.
Diskussion: Fleckige Hyperpigmentierung, Altersflecken und AK sind Anzeichen der durch UV-Licht bedingten Hautalterung in exponierten Arealen. Der Grad der Schädigung hängt vom Hauttyp und von der kumulativen Wirkung des UV-Lichts auf die DNA der Keratinozyten ab. Aber auch wenn kaum sichtbare Schäden der Haut vorhanden sind, kann in UV-exponierten Arealen – wenn die Kapazität des physiologischen DNA-Reparaturmechanismus überschritten wird – eine AK hervorgehen, die sich – zuerst klinisch unsichtbar – zu einer manifesten AK, aber auch zum Plattenepithelkarzinom weiterentwickeln kann.
Die beiden Fallbeispiele zeigen einerseits, dass Imiquimod als Immunmodulator in der Lage ist, geschädigte Zellen zu erkennen und sie im Rahmen einer zytokininduzierten Entzündungsreaktion und den zytochrommediierten proapoptotischen Effekt zur Apoptose zu bringen.
In früheren Studien wurde der Terminus „subklinische AK“ für Läsionen geprägt, die auf klinisch unauffälliger, UV-exponierter Haut, durch das Auftragen von Imiquimod-Creme zur Ausbildung der typischen Immunreaktion sichtbar gemacht werden können. Durch diese Reaktion wird die AK noch vor ihrem klinischen Erscheinen erkannt und behandelt, sozusagen auf dem Weg ihrer Enstehung (Abb. 1).
Aus den dargestellten Fallbeispielen ergeben sich nun zwei Fragen:
- Wann ist der optimale Zeitpunkt, AK zu behandeln?
- Ist es sinnvoll, chronisch UV-exponierte Hautareale nach chronologisch kumulierter UV-Exposition ohne klinisch erkennbare AK mit Imiquimod zu behandeln, um subklinische Läsionen zu finden und im frühestmöglichen Stadium zu beseitigen?
Konkret steht zur Diskussion, ob man ab einem bestimmten Alter, nach einem bestimmten Maß an UV-Exposition, die betroffenen Hautareale mit Imiquimod-3,75%-Creme behandeln soll, um noch nicht erkennbare AK durch die folgende Entzündung sichtbar zu machen, zu behandeln und so die Entwicklung klinisch manifester AK sowie Plattenepithelkarzinome mit allen damit verbundenen Komplikationen zu verhindern.