Rosacea
Es ist davon auszugehen, dass die Rosacea ein treuer, wenn auch unwillkommener Begleiter der Menschheitsgeschichte ist. Kunstliebhaber werden Domenico Ghirlandaios Porträt aus dem späten 15. Jahrhundert kennen: Auf dem Gemälde blickt ein alter Mann liebevoll auf seinen Enkel, wobei dieser interessiert auf die Nase blickt, ein Rhinophym – die schwerste Folgeform einer Rosacea (Die Geschichte der Medizin im Spiegel der Kunst, Lyons, Petrucelli, Dumont). Nun hat es in den letzten 10 Jahren einiges an neuen Erkenntnissen im pathophysiologischen Verständnis der Erkrankung Rosacea gegeben. Dies hat auch zu deutlichen Fortschritten im therapeutischen Management geführt. Wenngleich die einfache Monotherapie nach wie vor keine permanente und vollständige Heilung realisieren kann, so gibt es doch eine Vielzahl von Behandlungsmöglichkeiten, die individuell maßgeschneidert ausgezeichnete klinische Resultate zeigen.
Klinisches Bild
Die Rosacea ist eine chronisch entzündliche, zentrofaziale Erkrankung, charakterisiert durch ein flüchtiges oder persistierendes Erythem mit oder ohne Flushing und zumeist mit Teleangiektasien. Die perioralen und periorbitalen Areale bleiben typischerweise ausgespart. Periodische Episoden mit Auftreten von Papeln, Pusteln und auch Schwellungen können das Krankheitsbild zusätzlich erschweren.
Die Diagnose ist fast immer eine rein klinische, und die Kriterien bzw. die Klassifikation waren immer wieder Neuerungen unterworfen. 2002 wurde die erste Klassifikation publiziert, danach oft überholt, und seit dem letzten Treffen der Expertengruppe ROSCO (ROSaceaCOnsensus Panel) im Sommer 2019 gilt es als vorrangiges Ziel, den unmittelbar präsentierenden Phänotyp zu behandeln und individuell vorzugehen.1, 2 Dies bedeutet eine exakte klinische Beschreibung.
Eines der Hauptkriterien ist hier das „persistierende zentrofaziale Erythem“, mit oder ohne periodische Verschlechterung, mit oder ohne Augenbeteiligung, mit oder ohne Neigung zur „phytomatösen Entzündung/Fibrosierung“. Die Morphologie soll im Umgang mit den Patienten nun eine untergeordnete diagnostische Rolle spielen. Wichtig ist es auch, nach der Symptomatik zu fragen – wie Brennen, Juckreiz, Dysästhesien. Diese sind in einem hohen Prozentsatz vorhanden1, 2 und beeinflussen maßgeblich das therapeutische Vorgehen, da bei Vorliegen von Symptomen eine Systemtherapie der lokalen Therapie vorgezogen wird.
Epidemiologie
Die Prävalenz der Rosacea scheint deutlich höher zu sein, als noch vor wenigen Jahren angenommen. In den Praxen der Hautärzte stellen von Rosacea Betroffene einen hohen Patientenanteil dar, vor allem bei Menschen mit den Hauttypen I–III.3 Dennoch sind die epidemiologischen Daten teils widersprüchlich, da die unterschiedlichen Definitionen, die Dynamik der Erkrankung selbst und die Ähnlichkeit mit anderen entzündlichen Gesichtshauterkrankungen zu sehr unterschiedlichen Zahlen führen.
In einer multizentrischen Studie aus dem Jahr 2016 wurden für Deutschland Prävalenz-Zahlen von 12 % berichtet, für Russland 5 %.4 Eine andere Studie, welche die Prävalenz der Rosacea unter den Besuchern des Münchner Oktoberfestes untersuchte, stellte eine Prävalenz von 25,5 % fest.5 In einer ebenfalls sehr rezenten retrospektiven Datenanalyse wurden 1.032 Patienten auf das Vorliegen einer Rosacea oder perioralen Dermatitis untersucht. Das Ergebnis: 81,5 % der Patienten zeigten eine Rosacea, nur 18,5 % eine periorale Dermatitis.6
Die Daten deuten darauf hin, dass die Erkrankung Rosacea doch deutlich häufiger auftritt als bisher mit Zahlen belegt. Hinzu kommt, dass zahlreiche Arbeiten der letzten 5–10 Jahre auch klare Assoziationen der Rosacea zu internistischen Erkrankungen zeigen, was teilweise die Zunahme der Zahl an diagnostizierter Rosacea erklärt.
Rosacea und chronisch entzündliche Darmerkrankung
Ein möglicher Zusammenhang zwischen der Rosacea und chronisch entzündlichen Darmerkrankungen (CED) wurde in den letzten Jahren immer wieder angedeutet. Dass diese Assoziation signifikant und noch dazu bidirektional ist, konnte jetzt in einer guten und großen Metaanalyse gezeigt werden.7 Die Autoren analysierten 13 Studien, die eine Gesamtteilnehmerzahl von 5.051.356 umfassten. Davon zeigten 6 Studien die Assoziation CED mit Rosacea und 7 Studien die Assoziation Rosacea mit CED. Verglichen mit einer Nicht-Rosacea-Population, war das Risiko an CED zu erkranken, 32 % höher, während das Risiko, im Rahmen einer CED eine Rosacea zu entwickeln, bei 66 % lag. Mögliche gemeinsame pathophysiologische Aspekte zwischen CED und Rosacea wurden in der Studie nicht ausführlich diskutiert, allerdings kann dieser Zusammenhang in der Praxis eine nicht unbedeutende praktische Rolle bei der Anamnese und auch Therapiebegleitung spielen. Bereits länger bekannt ist auch eine erhöhte Prävalenz der Rosacea bei einer Helicobacter-pylori-Infektion. Nach wie vor ist die pathogenetische Verbindung nicht klar, das Mikrobiom scheint hier ebenfalls eine große Rolle zu spielen.
Rosacea und metabolisches Syndrom
Der eindrucksvolle Zusammenhang mit Darmerkrankungen führte auch zu einigen Studien, die sich mit der Nahrungsaufnahme und dem metabolischen Syndrom auseinandersetzen. In einer chinesischen Arbeit konnte folgender Zusammenhang mit bestimmten Nahrungsmitteln gezeigt werden:8 Nahrungsmittel mit hohem Fettgehalt sowie hoher Teekonsum begünstigten die Entwicklung einer Rosacea. Schokolade oder Milchprodukte und auch Kaffee erhöhten das Risiko, an Rosacea zu erkranken, nicht. Die Autoren führten eine multizentrische Studie durch. Zwei Jahre vor dem Auftreten einer Rosacea wurden sämtliche Nahrungsmittel dokumentiert und dann im Vergleich zu einer gesunden Kontrollgruppe evaluiert (1.347 Patienten wurden ausgewertet).
Die Daten schließen gut an eine frühere Untersuchung an, die eine mögliche Verbindung zwischen Insulinresistenz bzw. dem metabolischem Syndrom und der Rosacea prüfte.9 Die Studie, die allerdings nur mit einer sehr kleinen Patientenzahl durchgeführt wurde, konnte Hinweise für eine periphere Insulinresistenz zeigen. Rosacea-Patienten (n = 47) hatten im Vergleich zur gesunden Kontrollgruppe deutlich höhere Nüchternblutzuckerwerte, Cholesterinwerte und einen erhöhten Blutdruck.9
Sämtliche Studien, die unseren „Lebensstil“ untersuchen, scheinen zu zeigen, dass auch die Rosacea durch geänderte Lebensführung (Bewegung, Nahrung, Sport) deutlich weniger häufig auftritt. Die Daten zeigen hier ebenfalls in Richtung „metabolisches Syndrom“, wobei die Patientenzahlen in den Studien noch zu gering sind und auch noch keine langen Beobachtungszeiträume überblickt werden können.
Therapiemöglichkeiten
Lokaltherapie: Abgesehen von Lebensumständen, Ernährung und etwaigen Komorbiditäten, die bei einem hohen Anteil der Patienten sicher zum therapeutischen Benefit beitragen, ist es vor allem die lokale Therapie, der eine große Bedeutung zukommt. Sie soll den maximalen Nutzen mit so gut wie keinen Nebenwirkungen bringen und auf den individuellen Phänotyp maßgeschneidert werden. Die Wirksamkeit verschiedener topischer Therapien wurde in zahlreiche Studien nachgewiesen,3, 10 in den letzten 5 Jahren hat sich topisches Ivermectin als das überlegenstes Therapeutikum erwiesen, das sowohl antiparasitäre als auch antiinflammatorische Wirksamkeit zeigt.11 Tabelle 1 zeigt einen Überblick der lokalen Therapeutika, nach Wirksamkeit geordnet.10–12
Die Ivermectin-Therapie unterstreicht einmal mehr die Rolle der Demodex-Milbe in der Pathogenese der Rosacea. Auch wenn nach wie vor vieles unklar ist, zeigen Rosacea-Patienten einige konstante pathogenetische Faktoren: eine genetische Disposition, eine Dysregulation des angeborenen und adaptiven Immunsystems, eine überschießende neuroregulatorische Dysfunktion des Hautimmunsystems nach Triggern wie UV-Exposition, bestimmten Nahrungsmitteln, Alkohol, Wärme u. v. m. Auch die vaskuläre Hyper-Reaktivität spielt
eine Rolle und kann zu deutlich verlängerten vasodilatatorischen Reaktionen führen.13
Die Demodex-Milbe als wichtiger Kofaktor in der Krankheitsdynamik und Progression ist schon länger bekannt. In der Rosacea-Haut wurde eine bis zu 6-fach erhöhte Dichte der Demodex-Milbe mit entsprechender entzündlicher Reaktion der Haut nachgewiesen,11 wobei nicht klar ist, warum diese teils sehr ausgeprägte Entzündung vorwiegend bei der Erkrankung Rosacea auftritt. Bei der Pityriasis folliculorum, welche ebenfalls eine hohe Milbendichte aufzeigt, kommt es so gut wie nie zu einer entzündlichen Begleitreaktion. Eine interessante Arbeit einer deutsch-irischen Arbeitsgruppe zeigt, dass Demodex in Entsprechung der Anzahl der Milben die Toll-like-Receptor-(TLR-)2-Immunantwort in der Haut sowohl aktivieren (dann klinische entzündliche Rosacea) als auch herunterregulieren kann.14 Demodex scheint demnach in der Lage zu sein, als komplexer und potenziell antigener Organismus in gesunder Haut und bei normaler Milbenanzahl den TLR-Signalweg negativ zu modulieren, um eine wirtsspezifische Immunantwort gegen sich zu verhindern. Systemtherapie: Bei tiefer Entzündung und Symptomen wie Brennen oder Juckreiz ist eine Systemtherapie meist unvermeidbar.
Grundpfeiler der systemischen Rosacea-Behandlung sind Tetrazykline, wobei Doxycyclin hier klar zu bevorzugen ist. Eine randomisierte doppelblinde Studie über 16 Wochen zeigte, dass Doxycyclin 40 mg (niedrige Dosierung) und Minocyclin 100 mg die gleiche Wirksamkeit aufweisen, was das therapeutische Ansprechen bei Rosacea betrifft; Minocyclin verursacht jedoch deutlich mehr und auch schwerere Nebenwirkungen.10, 15 Minocyclin ist angesichts der derzeitigen Datenlage nicht zur längeren Behandlung der Rosacea geeignet. Die möglichen Hyperpigmentierungen, die seltenen aber schweren Nebenwirkungen (z. B. medikamenteninduzierter Lupus erythematodes oder andere Hypersensitivitätssyndrome) zeigen, dass Doxycyclin die First-Line-Therapie sein sollte, wobei die niedrige Dosierung von 40 mg bei der mittelschweren Rosacea papulopustulosa absolut das beste Nutzen-Risiko-Profil aufweist.1, 2, 10, 15 Bei rasch auftretenden Rezidiven und schweren klinischen Verläufen, welche langfristige Systemtherapien erfordern, ist die antibiotische Therapie zumeist keine Option.
In den letzten Jahren wurden immer wieder Studien publiziert, in welchen Isotretinoin in niedriger Dosierung in der Therapie der „schwer zu behandelnden Rosacea“ eingesetzt wurde.10, 12, 16, 17 Diese Form der Rosacea ist definiert als therapieresistent nach mindestens 3 monatiger Tetracyclin-Therapie oder einem Rezidiv unmittelbar nach dieser Therapie. In allen Studien zeigte Isotretinoin in einer maximalen Dosis von 0,25 mg/kg Körpergewicht einen hervorragenden therapeutischen Effekt in Bezug auf die Entzündung, nicht jedoch auf das Erythem oder die Teleangiektasien. Es besteht klare Evidenz für die Wirksamkeit von Isotretinoin in niedriger Dosierung.10, 12, 16, 17
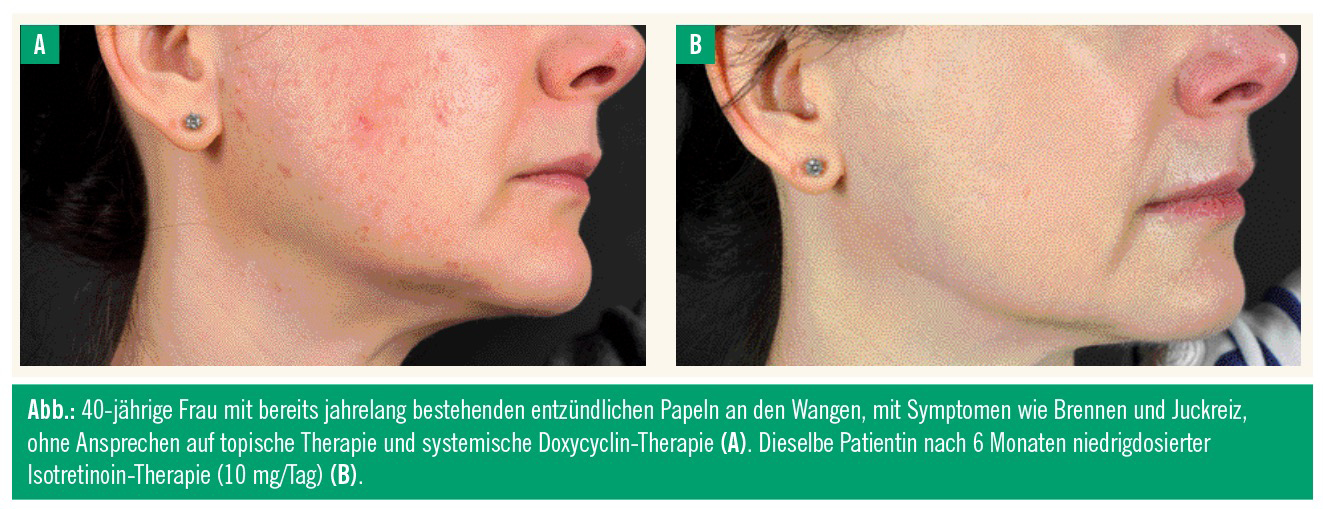
Problematisch und zu bedenken ist hier die mangelnde Zulassung für die Indikation Rosacea. Gerade bei jungen Frauen in gebärfähigem Alter ist man auf absolute Kontrazeption und solide und ausführliche Aufklärung angewiesen. Unklar ist auch die Länge der Therapie, diese wurde noch in keiner Studie beantwortet. Die Dosierung von Isotretinoin bzw. eine Art Erhaltungstherapie kann im Praxisfall mit 10 mg/Tag oder auch 5 mg/Tag für einen längeren Zeitraum (auch Jahre) problemlos gegeben werden (Abb.).
Bei 75 % der Patienten mit Rosacea kommt es zu einer okulären Beteiligung unterschiedlicher Ausprägung. Häufig zeigt sich eine Blepharitis, teils mit Teleangiektasien, eine Dysfunktion der Meibom-Drüsen und eine Konjunktivitis. Die Behandlung ist schwierig, es gibt keine spezifischen zugelassenen Therapien, aber einige Studien konnten sehr gute Therapieerfolge mit topischem Ivermectin zeigen.18, 19 Tabelle 2 gibt einen Überblick zur Therapie der okulären Rosacea aus den dazu publizierten Studien.10, 18, 19
Resümee
Durch eine frühe und klare Diagnostik sollte es uns gelingen, Patienten mit Rosacea rechtzeitig einer Therapie zuzuführen, um auch eine etwaige Progression zu vermeiden. Behandlungsziel ist die Symptomfreiheit und die Vermeidung episodischer Verschlechterungen. Mit einer angepassten individuellen Therapie lässt sich auch die chronische Rosacea sehr gut behandeln.