Laser in der Dermatologie
Die Anwendung von Lasersystemen ist in der Dermatologie nicht mehr wegzudenken. Die Liste der Indikationen ist lang und umfasst Gefäßveränderungen, Epilation, Pigmentierungen und Tattoos, Narben, Falten, entzündliche Dermatosen und vieles mehr.
LASER ist ein Akronym für „light amplification by stimulated emission of radiation“. Durch stimulierte Emission von Strahlung erfolgt eine kohärente Verstärkung elektromagnetischer Wellen, wodurch gebündeltes, monochromatisches und energiereiches Licht mit hoher Intensität und guter Fokussierbarkeit erzeugt wird. Als Lasermedium können Festkörper (z. B. Rubinkristalle), Flüssigkeiten (z. B. Farbstofflösungen) oder Gase (z. B. CO2) fungieren. Die Energieabgabe eines Lasers kann kontinuierlich („continuous wave“; cw) oder in Pulsen (gepulste Laser) erfolgen. Extrem kurze Pulsdauer und sehr hohe Leistungen können durch eine Güteschaltung („quality switch“; qs) erzielt werden. Vaskuläre Laser und auch Laser zur Entfernung unerwünschter Pigmente (auch Epilation) arbeiten nach dem Prinzip der selektiven Photothermolyse. Es beruht auf der gezielten thermischen Zerstörung der Zielstruktur ohne Beschädigung des unmittelbar umgebenden Gewebes.
Vaskuläre Laser
Farbstofflaser (gepulst, 585/595 nm), Nd:YAG-Laser (gepulst, 1064 nm), Kalium-Titanyl-Phosphat-(KTP-)Laser (532 nm), Diodenlaser (808 bis 980 nm) und auch hochenergetische Blitzlampen sind die am meisten verbreiteten Lasersysteme, die zur Behandlung von Feuermalen, Teleangiektasien, Hämangiomen, Besenreisern und anderen Gefäßläsionen eingesetzt werden.
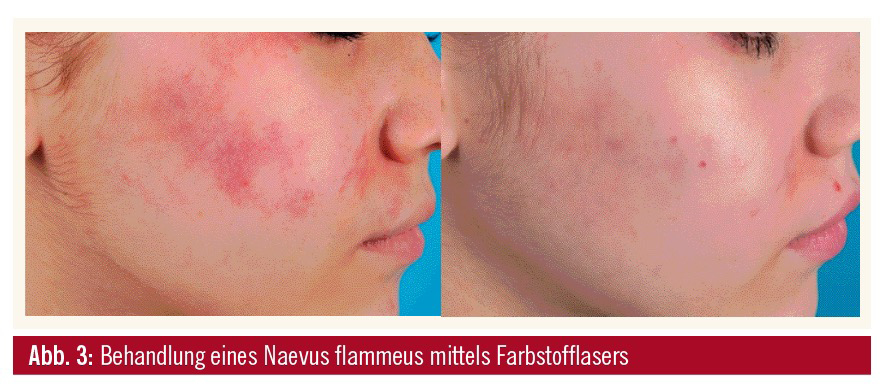
Der Farbstofflaser gilt als der Goldstandard in der Behandlung des Naevus flammeus. Er hat eine maximale Absorption im Bereich von Hämoglobin bei geringer Absorption in Wasser. Mehrfache Behandlungen sind erforderlich, um eine Aufhellung des Feuermales zu erreichen. In Studien konnte nachgewiesen werden, dass eine Behandlung dieser angeborenen vaskulären Malformation bessere Ergebnisse zeigt, wenn sie bereits im Kleinkindalter erfolgt.
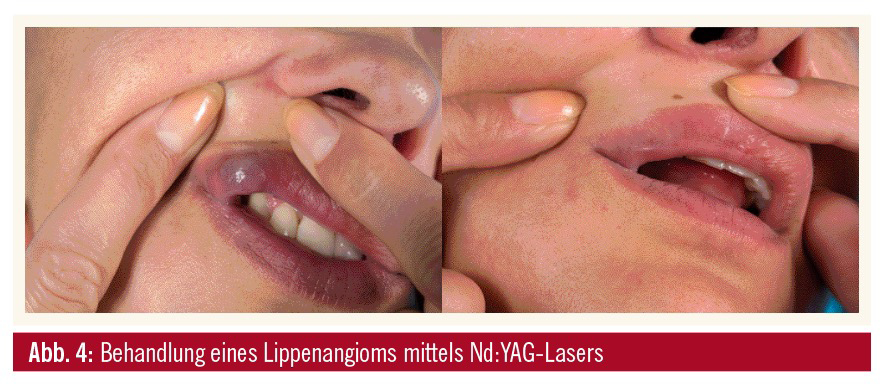
Der Nd:YAG-Laser ist ein Festkörperlaser mit einer Wellenlänge von 1.064 nm. Damit kann eine höhere Eindringtiefe im Vergleich zum Farbstofflaser erreicht werden. Allerdings besteht eine nicht unwesentliche Absorption durch Wasser, was eine höhere Rate an Nebenwirkungen mit sich bringt. Therapierefraktäre und auch angiomatöse Anteile von Naevi flammei lassen sich gut mit dem langgepulsten Nd:YAG-Laser behandeln – insbesondere dann, wenn kein weiteres Ansprechen mit einem gepulsten Farbstofflaser erzielt werden kann. Der Nd:YAG-Laser ist auch für dunklere Hauttypen geeignet, jedoch bei geringer therapeutischer Breite. Mit längeren Pulsdauern ist es auch möglich, (größere) Hämangiome und Gefäße an den Beinen zu behandeln.
Laser zur Pigmententfernung
Zur Entfernung von unerwünschtem Pigment kommen gütegeschaltete Laser wie Rubinlaser, Nd:YAG-Laser, Alexandritlaser, Diodenlaser, aber auch hochenergetische Blitzlampen mit geeignetem Filter zum Einsatz.
Als Güteschalter bezeichnet man eine optische Komponente, die zur Erzeugung von optischen Pulsen im Nanosekundenbereich mit hohen Spitzenleistungen führt. Darauf beruht auch die Wirkungsweise dieser Laser: Durch die erzielten extrem kurzen Pulse mit sehr hohen Energien werden (Farb-)Pigmente in der Haut zertrümmert. Diese Fragmente werden sowohl durch Makrophagen abgeräumt als auch durch die Epidermis ausgeschleust.
Zum Beispiel bei Lentigines ist zumeist nur eine Behandlung erforderlich. Nach der Behandlung entstehen kleine Krusten, die beispielsweise im Gesicht nach ca. 10 Tagen, an den Handrücken nach ca. drei Wochen abfallen. Das kosmetische Ergebnis ist im Allgemeinen sehr zufriedenstellend. Wichtig ist, wie auch bei allen anderen Laserbehandlungen, dass die zu behandelnden Hautareale nicht sonnengebräunt sind, da es sonst zu Hypopigmentierungen kommen kann.
Im Falle der Entfernung von Tätowierungen benötigt man oft 5–8 oder manchmal mehr Behandlungen, um eine zufriedenstellende Abblassung des Tattoos zu erzielen. Selbst bei sachgemäßer Anwendung kann es zu Pigmentstörungen und Narbenbildung kommen. Trotz neuester Entwicklungen in der Lasermedizin ist es nicht immer möglich, jedes Tattoo komplett und ohne Komplikationen zu entfernen. Oft bleiben Pigmentreste in der Haut, die trotz Anwendung verschiedenster Verfahren und auch vieler Sitzungen nicht entfernt werden können. Vor allem vielfarbige Tattoos stellen hier eine große Herausforderung dar. Inkomplette oder partielle Entfernung ist oft das Resultat, und es ist wichtig, Patienten vorher darüber aufzuklären, dass trotz extensiver Behandlung nicht selten Farbreste sichtbar bleiben können.
Ablative Lasersysteme
Mit Hilfe ablativer Laser können Hautveränderungen gezielt mit großer Präzision abgetragen werden.
Zumeist werden für diesen Zweck der Erbium-YAG-Laser oder der CO2-Laser eingesetzt.
Die Wellenlänge des CO2-Lasers beträgt 10.600 nm und weist eine hohe Absorptionsrate in Wasser auf. Dies führt zu einer Vaporisation und damit zur Abtragung der behandelten Hautareale. Die Reepithelialisierung erfolgt durch Keratinozyten aus den Hautanhangsgebilden (z. B. Haarfollikeln). Auch der Erbium-YAG-Laser mit der Wellenlänge von 2.940 nm ist ein in der Dermatologie verbreiteter Lasertyp, der ebenso von Wasser absorbiert wird. Die thermische Wirkung im angrenzenden Gewebe ist im Vergleich zum CO2-Laser geringer, was einerseits weniger schmerzhaft ist und zu einer schnelleren Heilung führen kann, andererseits aber auch weniger Gefäßkoagulation bewirkt.
Der CO2-Laser führt durch seine verstärkte thermische Wirkung zur besseren Koagulation von Blutgefäßen.
Beide Lasersysteme bewirken durch Hitze Entzündungsprozesse in der Dermis. Es kommt zu einer Stimulation von Fibroblasten und dadurch wiederum zur Neubildung von Kollagen und elastischen Fasern. Die Hitzeentwicklung führt zusätzlich zu einer Schrumpfung („shrinking“) der durch die Hautalterung gedehnten Kollagenfaserbündel. Beim CO2-Laser konnten in klinischen Untersuchungen bessere Resultate erzielt werden, allerdings ist die Abheilungszeit zumeist länger als bei Erbium-YAG-Laserbehandlungen.
Beide Systeme werden z. B. zur Entfernung von Hautveränderungen und Warzen, Hautstraffung sowie Behandlung von Narben und Aknenarben eingesetzt.
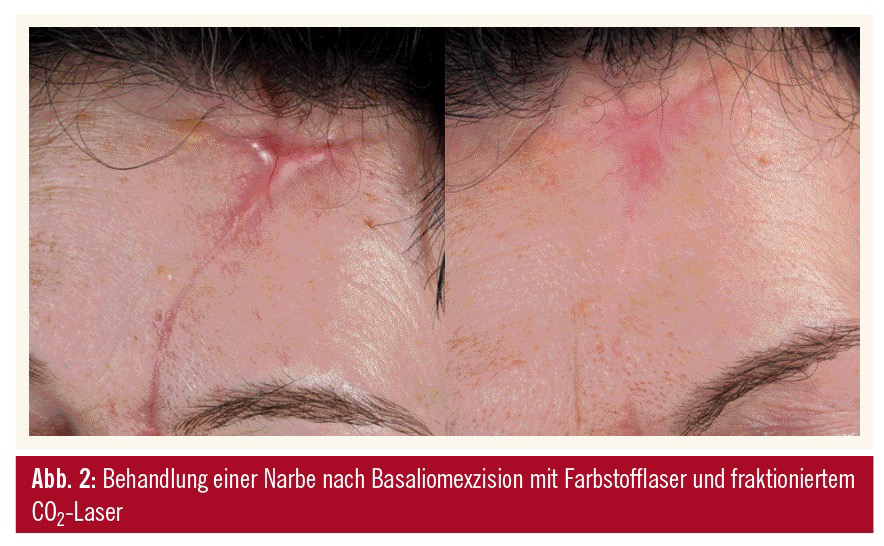
Fraktionierte Photothermolyse: Ein seit vielen Jahren eingesetztes Therapiekonzept ist die sogenannte fraktionierte Photothermolyse. Mit dieser Methode werden hunderte mikroskopisch kleine photothermische Läsionen von der Epidermis bis in die Dermis gesetzt. Diese säulenartigen Gewebeschäden, die sogenannten „microthermal treatment zones“ sind von vitalem Gewebe umgeben, wodurch rasche Wundheilung erfolgen kann. Ausmaß und Tiefe des photothermischen Defektes können über wählbare Parameter wie Spotgröße und Energie variiert werden. Je nach klinischer Ausprägung und mit zunehmender Faltentiefe oder Ausprägung der Narben ist eine Steigerung der Energie und Spotdichte zur Intensivierung der Behandlung erforderlich, um Umbauvorgänge auch in tieferen Schichten der Dermis zu initiieren. Jedoch ist bei einer höheren Spotdichte und applizierter Energie auch mit einer Zunahme an Nebenwirkungen zu rechnen. Dennoch sind unerwünschte Nebenwirkungen, wie postinflammatorische Hypopigmentierungen und Narbenbildungen, wie sie bei der ablativen CO2-Lasertherapie vorkommen, deutlich seltener.
Diese Art der Behandlung ist für den Patienten im Vergleich zu einer konventionellen kompletten Abtragung der oberflächlichen Hautschichten mit geringeren Schmerzen verbunden und wird durch das Auftragen eines Lokalanästhetikums und Anwendung von Kaltluft während der Behandlung gut toleriert. Die Behandlung selbst wird ambulant durchgeführt. Nach der Anwendung kommt es zu einem Ödem und Erythem, die jedoch innerhalb weniger Tage abklingen. Als generelle Empfehlung gilt, das zu behandelnde Gebiet vor natürlicher oder künstlicher UV-Bestrahlung mindestens 14 Tage vor bzw. nach der Behandlung zu schützen.
Der Behandlungserfolg beider Systeme, Erbium-YAG- und CO2-Laser, resultiert einerseits aus der höchst exakten Abtragung von Gewebe und andererseits aus der nachfolgenden Wundheilung und Kollagenneubildung während des ersten Jahres nach der Behandlung.
Eine wichtige und zunehmende Indikationserweiterung haben die ablativ-fraktionalen Laser mit dem Einsatz im „laser-assisted drug delivery“ erfahren, wo durch die „microthermal treatment zones“ Substanzen in die Haut eingebracht werden und somit ihre Wirkung besser entfalten können.
Laserepilation
Die Entfernung unerwünschter Körperhaare ist wahrscheinlich ebenso alt wie der Wunsch nach jugendlicher, faltenfreier Haut. Es begann mit Erfindung der Nadelepilation im 19. Jahrhundert, wobei jeder Haarfollikel einzeln mit Hilfe von elektrischem Strom zerstört wird. Bis heute ist dies die einzige Möglichkeit, unpigmentierte Haare zu entfernen.
Das Melanin im Haarfollikel stellt die Zielstruktur von Laser- und IPL-Geräten dar. Der erwünschte Therapieeffekt ist es, dieses Melanin thermisch zu schädigen, ohne die umgebenden Strukturen der Haut zu verletzen. Aufgrund dieser selektiven Absorption von Laserlicht durch Melanin kann auch nur dunkel pigmentiertes Haar entfernt werden, während die Entfernung von blonden oder depigmentierten Haaren nicht möglich ist. Versuche, zur Verbesserung der Lichtabsorption Pigment von extern in den Haarfollikel einzubringen, waren bisher nicht erfolgreich. Dunkle und dicke Haare auf heller Haut lassen sich vor allem im Bereich der Bikinizone, der Achseln und an den Beinen besonders gut entfernen. Vor der Photoepilation ist eine Rasur durchzuführen. Je dunkler der Hauttyp ist, desto mehr absorbiert zusätzlich das Hautpigment in der Umgebung der Haarfollikel die Lichtstrahlen, und es kommt zunehmend zu unerwünschten Nebenwirkungen.
Derzeit befinden sich zahlreiche Licht- und Lasergeräte auf dem Markt, die zur Photoepilation eingesetzt werden. Allen gemeinsam ist eine „permanente“ Wirkung bezüglich ihrer Haarentfernung. Allerdings hat die Verwendung des Wortes „permanent“ zu einigen Missverständnissen geführt. Als permanent gilt eine signifikante Reduktion in der Zahl von Terminalhaaren nach einer bestimmten Behandlung. Somit ist unter permanenter Haarreduktion nicht unbedingt die andauernde Elimination aller Körperhaare in der behandelten Region zu verstehen. Permanent, aber nicht persistent – diese Definition führt des Öfteren zu einer unrealistischen Erwartungshaltung der Patienten.
Die genaue Ursache, warum es bei einer Laserepilation nicht unbedingt zu einer vollständigen Zerstörung aller behandelten Haarfollikel kommt, ist derzeit noch nicht vollständig geklärt. Man vermutet, dass sich im Bereich der äußeren Haarwurzelscheide am Ansatz des Musculus arrector pili, der sogenannten „bulge region“, follikuläre Stammzellen befinden, die nicht pigmentiert sind und deren Zerstörung durch die Laserbehandlung nachweislich nicht stattfindet. Zusätzlich ist die „bulge region“ gut vaskularisiert, was eine rasche Ableitung der entstandenen Hitze ermöglicht.
Derzeit in Verwendung befindliche Photoepilationssysteme sind langgepulste Alexandritlaser, langgepulste Nd:YAG- und Diodenlaser und hochenergetische Blitzlampen (IPL). Der Alexandritlaser war der erste Laser, der speziell für die Epilation entwickelt wurde. Er arbeitet mit einer Wellenlänge von 755 nm. Der Nd:YAG-Laser ermöglicht durch eine geringere Melaninabsorption die Behandlung von dunkleren Hauttypen. Der Diodenlaser arbeitet mit einer Wellenlänge von 810 nm. Er wurde speziell für die Enthaarung konstruiert und benutzt als Lichtquelle Dioden (Halbleiter). Bei der Photoepilation werden auch mit gutem Erfolg hochenergetische Blitzlampen („intense pulsed light“) eingesetzt.
Sonnengebräunte Patienten sind wie bei jeder Laserbehandlung von der Behandlung ausgeschlossen. Die Kühlung zur Schmerzlinderung während der Behandlung kann durch Kontaktkühlung oder Kaltluftgebläse erfolgen und minimiert auch thermisch bedingte Nebenwirkungen, die wiederum zu Hypo- oder Hyperpigmentierungen führen können. Es sind mehrere Behandlungen in Abhängigkeit der behandelten Körperregion, des Haut- und Haartyps im Abstand von ca. 3 bis 6 Wochen erforderlich, um ein zufriedenstellendes Ergebnis zu erzielen.
Ausblick
Der Ausblick in die Zukunft zeigt eine sehr dynamische Entwicklung der Laserdermatologie. Eine Vielzahl neuer Publikationen zu diesem Thema beschreiben neue leistungsfähigere Lasersysteme, und neue Kombinationen von Wellenlängen erweitern das Behandlungsspektrum: „The future looks bright and full of light.“