In Österreich unterschätzte parasitäre Wurmerkrankung: Dirofilariose
Dirofilarien sind parasitäre Fadenwürmer (Nematoden), die durch Stechmücken von Haus- und Wildkarnivoren akzidentell auf den Menschen übertragen werden können. Während die wesentlich verantwortlichen Spezies (Dirofilaria [D.] repens und Dirofilaria [D.] immitis –„Herzwurm“) besonders bei Hunden und gelegentlich auch bei Katzen zum Teil schwere Infektionen verursachen können, ist diese zoonotische Infektion beim Menschen oft asymptomatisch, da sich die Larven entweder nicht bis zum Erwachsenenstadium entwickeln können, als „Single“-Wurm existieren oder keine Mikrofilarien produzieren können. Der Mensch stellt somit für den Parasiten eine „Sackgasse“ dar.
Vom klinischen Standpunkt her sind im Wesentlichen die Manifestationen durch D. repens für den Menschen von Bedeutung, wobei die Parasiten, respektive die Erkrankung, in der medizinischen Gemeinschaft insbesondere in nichtendemischen Gebieten wenig bekannt sind. D. repens ist der Erreger der sogenannten subkutanen Dirofilariose: Die adulten Erreger sind im Wesentlichen in der Subkutis, seltener auch subkonjunktival anzutreffen. Die Helminthen erreichen eine erstaunliche Länge mit ca. 10–17 cm bei den Weibchen (die Männchen sind mit bis zu 7 cm deutlich kürzer). Die Lebensdauer soll bei den erwachsenen Würmern bis zu 7 Jahre betragen können, die ins Blut abgegebenen Mikrofilarien sollen bis zu 2 Jahre in der Zirkulation nachweisbar sein.
D. repens ist ein Parasit der „Alten Welt“, was die fehlende Endemizität des Parasiten auf dem amerikanischen Kontinent, in Japan oder Australien erklärt. Die Hauptverbreitungsgebiete innerhalb Europas sind Italien, Frankreich, Griechenland und einige ehemalige Staaten der Sowjetunion, wobei die Daten zur Endemizität in Süditalien besonders gut dokumentiert sind.
Zuletzt sind jedoch vermehrt auch Berichte über subkutane und konjunktivale Dirofilariosen in Asien und hier im Speziellen in Indien veröffentlicht worden. Bei diesen „asiatischen“ Infektionen könnte es sich allerdings auch um das Auftreten einer neuen Spezies handeln, die als Candidatus Dirofilaria hongkongensis postuliert wird.
Symptome
Im klinischen Alltag werden die durch D. repens und die umgebende Inflammation verursachten Knoten (1–3 cm Ø) in der Regel als gutartige, durchaus aber auch manchmal als bösartige Tumoren fehldiagnostiziert. Letztere im Besonderen, wenn die Knoten im Brustbereich vorkommen und damit fälschlicherweise als Mammakarzinom gedeutet werden. Der Eintrittspforte bzw. dem Migrationsverhalten entsprechend können diese die in der Regel avitalen adulten Würmer enthaltenden Knoten überall am Körper vorkommen und werden dementsprechend auch als Lipom, Fibrom, Atherom, Zyste, Bursitis, Hernie usw. fehlgedeutet.
Allgemeinsymptome bestehen bei der subkutanen Dirofilariose (da ja meist „Single“-Wurm) im Gegensatz zu den klassischen humanpathogenen Filariosen wie etwa der lymphatischen Filariose (meist Wuchereria bancrofti) oder der Onchozerkose (Flussblindheit durch Onchocerca volvulus) kaum. Juckreiz und angioödematöse Schwellungen wie sie auch beim afrikanischen Augenwurm (Loa loa) häufig sind, finden sich bei der Dirofilariose selten und sind dann auf das Areal der Wurmwanderung beschränkt. Bei noch vitalen adulten Würmern geben die Patienten gelegentlich an, ein Kribbeln bzw. auch Fortbewegen der Parasiten im Gewebe zu verspüren. Dazu ein sehr zutreffendes Zitat aus einer E-Mail einer betroffenen Patientin an ihren Augenarzt:
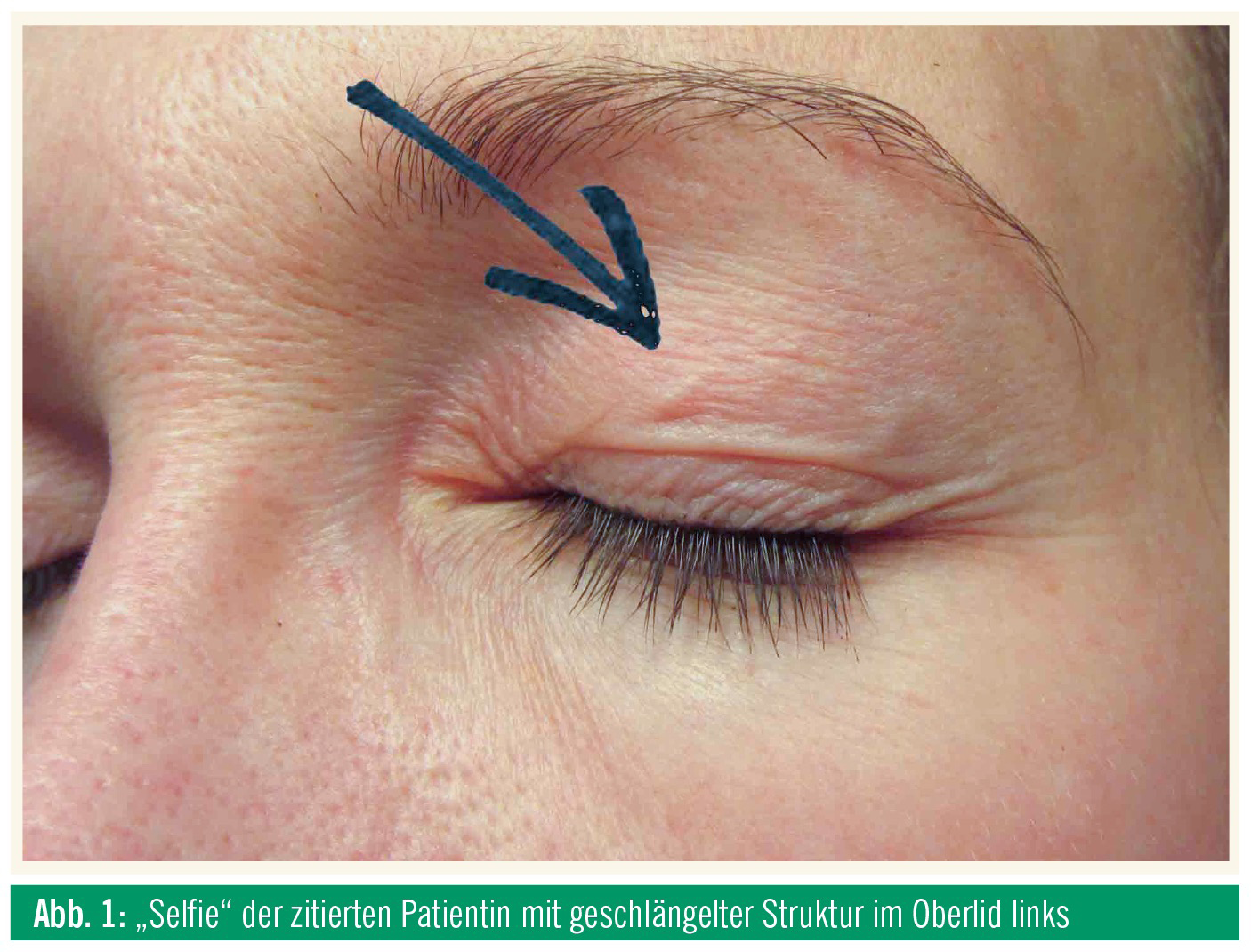
„Wieder einmal ist es zu einer Schwellung meines Augenlids gekommen. Es hat ‚wie immer‘ begonnen: Kribbeln, Äderchen sind hervorgetreten (so, als würde etwas ‚durchkriechen‘), und schließlich ist das äußere Augenlid angeschwollen. Die Symptome habe ich nun schon seit fast einem Jahr – immer wieder beim linken Auge …“ (Abb. 1).
Diagnose
Eine klinische Diagnose ist sehr schwierig, speziell, weil typische Laborveränderungen fehlen. Die bei Helminthosen mit intensivem Gewebskontakt praktisch immer nachweisbare Eosinophilie im Differenzialblutbild fehlt oft. Serologische Untersuchungen wie der Antikörpernachweis gegen Filarien (verwendet wird meist ein relativ unspezifischer ELISA zum Nachweis von Acanthocheilonema-viteae-Antigen) sind ebenso nicht verlässlich.
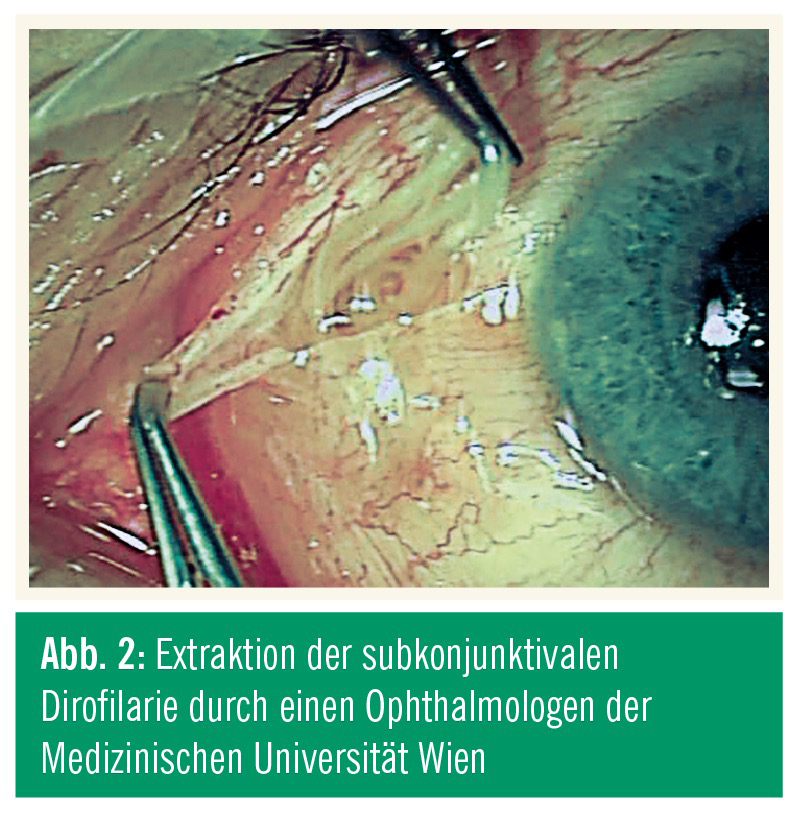
Somit bleibt als wichtigste diagnostische Hilfe das Wissen um die „Existenz der Dirofilariose“ sowie die chirurgische Extraktion des Wurmes, sei es durch einen hautchirurgischen oder einen augenärztlichen Eingriff (Abb. 2).
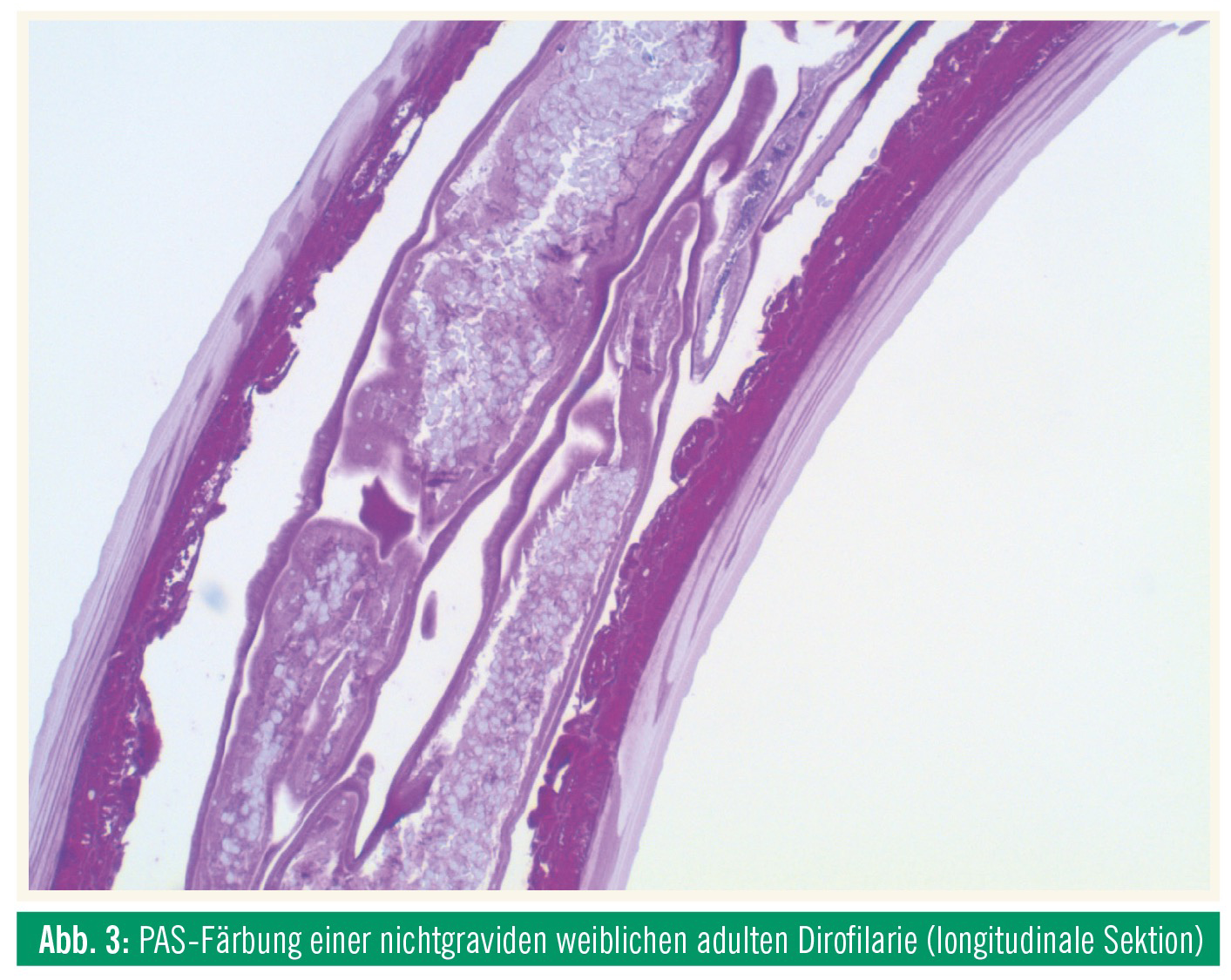
Das gewonnene Material sollte abgemessen werden (schon allein die Länge > 10 cm differenziert D. repens von z. B. Loa loa, welcher maximal 7 cm Länge erreicht). Ein Teil des Wurmes sollte einer pathologisch-histologischen Untersuchung zugeführt werden (Abb. 3), moderne molekularbiologische Methoden, basierend etwa auf der Sequenzierung von Zytochrom-C-Oxidase-Subunit-I-Sequenzen, erlauben dann die exakte Spezies-Einteilung und ermöglichen z. B. in der Unterscheidung von D. repens und Candidatus hongkongensis auch Rückschlüsse auf die Herkunft der Infektion. Diese sollte naturgemäß mit der Reiseanamnese der Patienten übereinstimmen. In Österreich ist bislang lediglich eine autochthone Infektion einer Patientin nahe der ungarischen Grenze beschrieben. Alle sonstigen Fälle (mit einer wohl recht hohen Dunkelziffer) wurden importiert. Zukünftige autochthone Infektionen sind jedoch nicht auszuschließen, da sich Dirofilaria-DNA in „burgenländischen“ Moskitos (in Rust und Neusiedl am See) nachweisen ließ.
Mikrofilarien (ca. 300 µm lang, aber äußerst selten im Blut zu finden) können mit Filtrationsmethoden (EDTA oder Heparin-Blut verwenden) oder sonstigen Anreicherungsmethoden nachgewiesen werden (Abb. 4; positiver Mikrofilarien-Befund, hier der Infektionsort am ehesten die Malediven).
Entscheidend für den diagnostischen Weg sind jedoch die Anamnese und das „Ernstnehmen“ der Schilderungen der Patienten. So suchte z. B. die oben zitierte Patientin mit der subkonjunktivalen Dirofilariose verzweifelt verschiedene Ärzte auf, um dann letztlich die Diagnose „Burn-out-Syndrom“ zu erhalten …
Neben der doch spektakulären, aber auch schwierigen Extraktion von noch lebenden Parasiten ist das rasche Absterben der Würmer in ihrem humanen Fehlwirt viel häufiger und damit die pathologisch-histologische und parasitologische Diagnostik aus stationären knotigen Läsionen einfacher.
Therapie
Neben der Diagnostik sind jedenfalls die Exzision des Knotens bei avitalem Wurm sowie die Entfernung des lebenden Wurmes aus der Subkutis oder subkonjunktival auch bereits therapeutisch. Weitere Behandlungen sind in der Regel nicht notwendig. Bei einer äußerst seltenen Mikrofilarämie beim Menschen sowie zur Prävention in der Veterinärmedizin würde sich die Gabe von Ivermectin anbieten. Medikamentöse Therapien der adulten Würmer sind keine etabliert.
Fazit
Zusammenfassend ist die Dirofilariose eine in Österreich sicherlich unterschätzte parasitäre Wurmerkrankung. Allein das Wissen um das Vorkommen dieser Zoonose erleichtert die Diagnose, wobei für diese – wie schlussendlich auch für die Therapie – die Extraktion des vitalen oder avitalen Wurmmaterials notwendig ist.
bcutaneous dirofilariosis in Austria. Wien Klin Wochenschr 2008; 120(19–20 Suppl 4):104–6