Zecken und Borreliose
Das Krankheitsbild der Borreliose ist aufgrund zahlreicher Fehldiagnosen bzw. Fehlinterpretationen der verfügbaren serologischen Tests nicht nur ein Grund großer Verunsicherung bei unseren Patienten, sondern für das Gesundheitssystem sowie auch für die Patienten ein ökonomisches Desaster; für die Letzteren insbesondere dann, wenn sie Anbietern unseriöser Therapien in die Hände fallen.
Epidemiologie
Die Borreliose ist die häufigste Zoonose in Österreich, es wird geschätzt, dass es jährlich etwa 25.000–70.000 Borrelioseerkrankungen gibt. Allerdings erkranken nur circa 1–3 % der vom Gemeinen Holzbock (Ixodes ricinus) Gestochenen an einer Borreliose. Nach einer rezenten österreichischen Studie kann lediglich bei 25,6 % der Zecken Borrelien-DNA nachgewiesen werden. Ixodes ricinus muss, nachdem er einen Wirt gestochen hat, einige Stunden – Minimum sechs, im Durchschnitt 24 bis 36 Stunden – ununterbrochen Blut saugen, damit es überhaupt zu einer Infektion kommen kann. Die Serokonversion (Antikörperbildung gegen Borrelien) liegt bei 22–48 % und höher, abhängig vom Expositionsrisiko, von dem Vorkommen des Gemeinen Holzbocks, der Zeckendurchseuchung und den klimatischen Einflüssen. Zeckenstiche treten vermehrt in den Sommermonaten bzw. am Wochenende auf. Eine Mensch-zu-Mensch-Übertragung gibt es nicht, ebenso wenig wie eine länger anhaltende Immunität. Das heißt, eine Borreliose kann man in Abhängigkeit von seinen Aktivitäten öfters bekommen. Eine erfolgversprechende Schutzimpfung wird es erst in etwa drei bis fünf Jahren geben.
Erreger
Der Borrelia-burgdorferi-sensu-stricto-Komplex zählt zu den Spirochäten und kommt ausschließlich in der nördlichen Hemisphäre vor. Es existieren mehr als zwanzig Genospezies, sechs sind gesichert humanpathogen. Die einzelnen Borrelienarten weisen einen Organotropismus auf: Borrelia (B.) afzelii (Haut), B. bavariensis, B. burgdorferi sensu stricto (Arthralgien), B. mayonii und B. spielmanii. Alle Spezies können das Erythema migrans verursachen. Die Humanpathogenität von B. bissettiae, B. lusitaniae und B. valaisiana wird diskutiert. B. miyamotoi gehört zur Zecken-Rückfall-Fieber-Gruppe und verursacht bei immunsupprimierten Patienten Neuroborreliose. Die Zeckendurchseuchung mit dieser Borrelienart wird in Europa mit 3 % angegeben.
Vektor
Die Schildzecken Ixodes ricinus fallen nicht vom Himmel, sondern werden ab einer Temperatur von etwa 6 °C aktiv, spüren mit dem Haller’schen Organ den potenziellen Wirt auf und „kraxeln“ an ihm dann hoch. Die Larven des Gemeinen Holzbocks können etwa 25 cm hoch kriechen, Nymphen bis zu 60 cm und adulte Vertreter bis circa 150 cm. In Abhängigkeit von der Körpergröße des Wirtes sind die bevorzugten Stichstellen bei Kindern im Kopf-Hals-Bereich (75 %), bei den Erwachsenen in etwa gleichmäßiger Verteilung zwischen den Beinen, in den Kniekehlen oder unter den Achseln, selten im Kopf-Hals-Bereich (8 %).
Sobald Ixodes ricinus gestochen hat, zementiert er sich ein, um nun mehrere Tage Blut saugen zu können. Haben die Borrelien Kontakt mit Blut, wird die OspA-Expression blockiert, und Spirochäten wandern in die Speicheldrüsen der Zecken, von wo sie dann mit dem Zeckenspeichel in den (Fehl-)Wirt eingebracht werden. Auf diesem Transmissionsmechanismus baut auch die zukünftige Borrelienschutzimpfung auf.
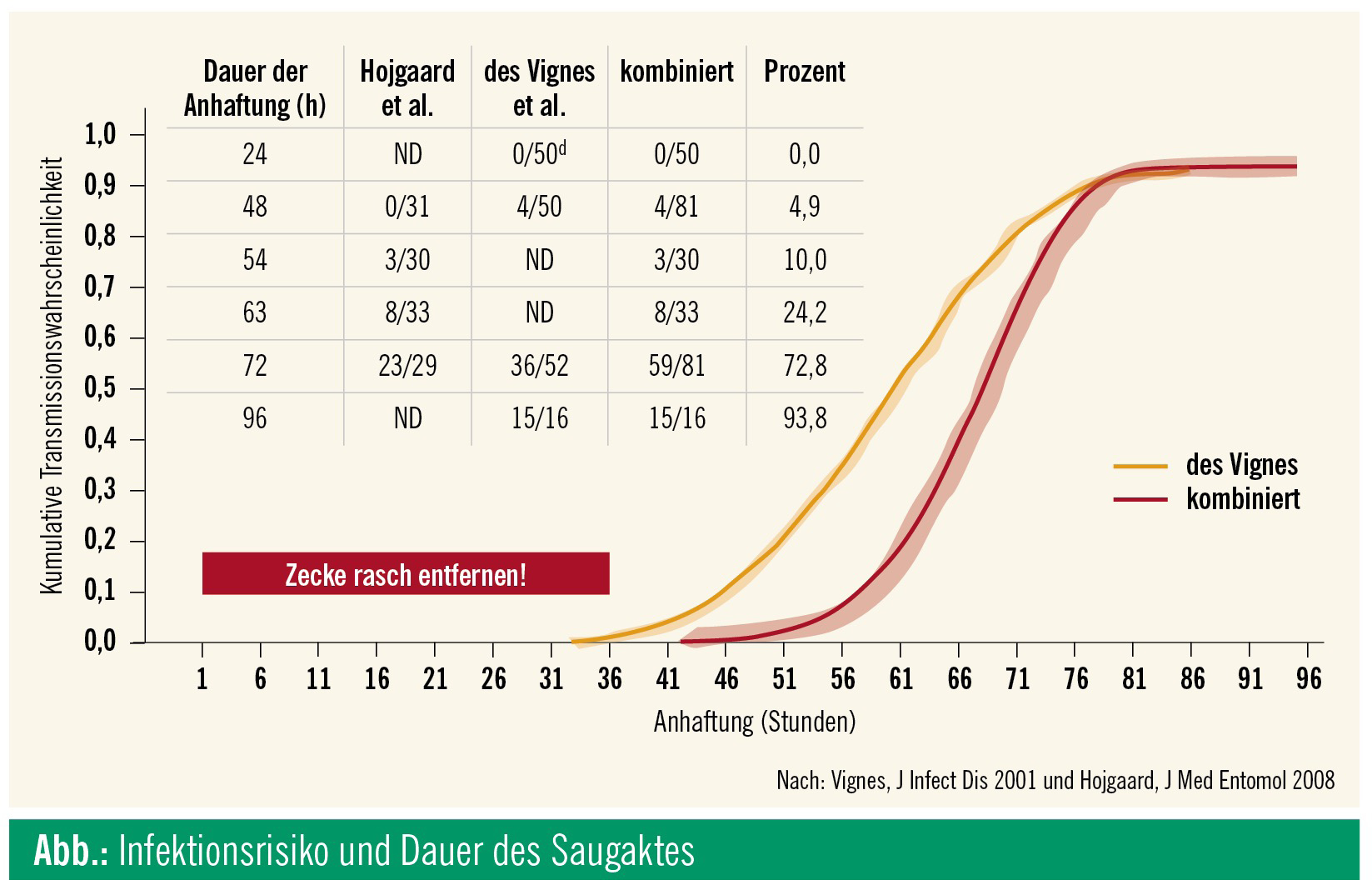
Andererseits kann das Infektionsrisiko reduziert bzw. ausgeschlossen werden, wenn man sich nach stattgehabter Exposition zeitnah auf Ixodes-ricinus-Vertreter absucht (Abb.).
In Österreich sind etwa drei Viertel der Zecken nur mit einer Borrelienart infiziert, knapp ein Viertel mit zwei, und nur vereinzelt können drei oder mehr Borrelienarten nachgewiesen werden. In dieser Studie wurden bei 16,8 % der Zecken auch Rickettsien gefunden.
Labordiagnostik
Das Erythema migrans ist eine klinische Blickdiagnose und bedarf weder zur Indikationsstellung noch zur Bestätigung des Therapieerfolgs einer serologischen Diagnostik. Die Borreliendiagnostik verschlingt aufgrund des unkritischen und fragwürdigen Einsatzes beträchtliche finanzielle Mittel. Die Borrelienserologie ist ein zweistufiges Verfahren, ein positives Ergebnis beweist nur die Existenz von spezifischen Antikörpern, jedoch nicht das Vorliegen einer Infektion (Tab.). Das Fehlen jeglicher positiver Borrelienserologie schließt die Spätmanifestation einer Borreliose nahezu vollständig aus. Da die Borrelientiter lange Zeit persistieren und keine Korrelation zwischen Titerverlauf und Therapieansprechen bzw. Krankheitsverlauf besteht, ist eine Kontrolle derselben zwecklos und ökonomisch nicht zu rechtfertigen. Die nichtinterpretierbaren Titer führen nur zur Verunsicherung von Arzt und Patient.
Obsolete Teste ohne Erkenntnisgewinn sind der Lymphozyten-Transformationstest (LTT), der Visual-Contrast-Sensitivity-Test (VCS, „Graustufentest“) bzw. die Lymphozytentypisierung.
Postexpositionsprophylaxe
Die Effektivität einer Postexpositionsprophylaxe mit Doxycyclin 200 mg einmalig per os ist im Rahmen einer US-amerikanischen Studie zwar bestätigt, wird jedoch in Europa aufgrund des niedrigen Infektionsrisikos nicht empfohlen.
Die topische Postexpositionsprophylaxe mit Azithromycin konnte ihre Wirksamkeit nicht unter Beweis stellen.
Klinik und Therapie
Die Inkubationszeit beträgt im Median 7–10 Tage, maximal bis zu vierzig Tage, die ersten Krankheitszeichen wie Juckreiz, Brennen, Müdigkeit, Kopfschmerzen, Arthralgien oder Myalgien können frühestens nach 48–72 Stunden auftreten. Das Erythema migrans (Inzidenz 10–100/100.000 Einwohner) und die Neuroborreliose (Inzidenz < 10/100.000 Einwohner) machen gemeinsam zumindest 95 % aller klinischen Erkrankungsbilder aus. Alle anderen Entitäten (Karditis, Myokarditis, Akrodermatitis chronica atrophicans, Arthritis, okuläre Beteiligung) sind selten (Inzidenz < 1/100.000 Einwohner).
Das Erythema migrans ist zumeist ein pathognomonisches, sich zentrifugal ausbreitendes, randbetontes Erythem; es ist eine so typische klinische Blickdiagnose, bei der die Abnahme einer Borrelienserologie keine diagnostische Hilfestellung bietet, sondern im Gegenteil mehr Verunsicherung zur Folge hat. Die Therapie kann mit Doxycyclin 200 mg 1-mal täglich (kontraindiziert bei Kindern bis zum 8. Lebensjahr sowie Schwangeren oder stillenden Müttern), Amoxicillin 500 mg 3-mal täglich oder Penicillin V 1,5 Mio. IE 3-mal täglich über jeweils (10–)14 Tage erfolgen; die genannten Optionen können als gleichwertig angesehen werden.
Die überwiegenden Fälle der Neuroborreliose sind Frühmanifestationen, lediglich weniger als 2 % treten als Spätmanifestationen auf (Enzephalomyelitis, zerebrale Vaskulitis, Neuritis peripherer Nerven, Polyneuropathie). Typisch ist das Bannwarth-Syndrom mit meist nachts betonter, brennender schmerzhafter Meningoradikulitis mit gleichzeitig bestehender ein- oder häufig beidseitiger Fazialisparese. Bei Kindern ist die Meningitis die häufigste Form der frühen Neuroborreliose. Die Neuroborreliose gilt neben der typischen Klinik dann als gesichert, wenn sich eine Pleozytose mit intrathekaler Antikörperproduktion und positiven Liquor-IgM-Antikörpern findet. Das Chemokin CXCL13 ist bei Neuroborreliose signifikant erhöht, jedoch auch bei Neurosyphilis, HIV, Kryptokokkose oder zerebralem Lymphom. Die Therapie erfolgt über zwei bis drei Wochen mit Ceftriaxon, Cefotaxim oder Penicillin G. In einer rezenten Studie konnte gezeigt werden, dass die orale Therapie mit Doxycyclin der parenteralen äquivalent ist. Eine verlängerte Therapie über drei Wochen bzw. eine Switch-Therapie (2 Wochen parenteral, 12 Wochen orale Kombinationstherapie) hat für die Patienten keinen Benefit.
Im Internet werden unterschiedliche, langwierige Therapiekonzepte mit verschiedenen antimikrobiellen Substanzen beschrieben, die jedoch alle nicht durch entsprechend publizierte Studien belegbar sind. Rezidivierende Infektionen konnten in
Studien nicht belegt werden, diese waren in allen Fällen Reinfektionen. Bei verzögertem Therapiebeginn kann es zu einem langsameren Ansprechen kommen; auch bei der Lyme-Arthritis sind mehrere Therapiezyklen nicht als sinnvoll belegt, da die Persistenz der Beschwerden wahrscheinlich durch Autoimmunphänomene verursacht wird und eine symptomatische Therapie mit NSAIDs oder eventuell Steroiden besser geeignet ist.
Langzeitfolgen
In einer rezenten Langzeitstudie von 1986 bis 2016 bei 2.067 Patienten mit Neuroborreliose fand sich keine erhöhte Mortalität im Vergleich zur Gesamtpopulation, jedoch ein geringgradig höherer Beschäftigungsgrad und eine etwas niedrigere Rate an Invaliditätspensionen. Einzig auffallend war das höhere Risiko für maligne hämatologische Erkrankungen (Lymphom, CLL) sowie für Hauttumoren, jedoch nicht für Melanome. Letzteres dürfte mit dem höheren Anteil an Outdoor-Aktivitäten in Zusammenhang stehen.
Prophylaxemaßnahmen
Die momentan einzig sinnvollen Maßnahmen sind Expositionsprophylaxe mittels adäquater Kleidung bzw. Einsatz von Repellentien, welche auch eine begrenzte Aktivität gegen Zecken haben, sowie postexpositionell das manuelle „Entlausen“.
Borrelioseimpfung
Die Erstgenerationsimpfstoffe – Zulassung ausschließlich in den USA – hatten aufgrund eines unbegründeten Verdachts, dass sie arthritische/autoimmunologische Beschwerden auslösen, ein eklatantes Imageproblem und wurden trotz nachgewiesener Kosteneffektivität vom Markt genommen.
Die kommende Impfstoffgeneration macht sich die Funktionsweise der OspA-Expression zunutze und wird mittels rekombinanter chimerischer OspA-Proteine die Borrelien im Zeckendarm abtöten. Die Impfstoffzusammensetzung soll 98 % aller Lyme-Manifestationen und 99 % der Neuroborrelioseerkrankungen abdecken können.


























































































_Felicitas_Matern_opt.jpg)

