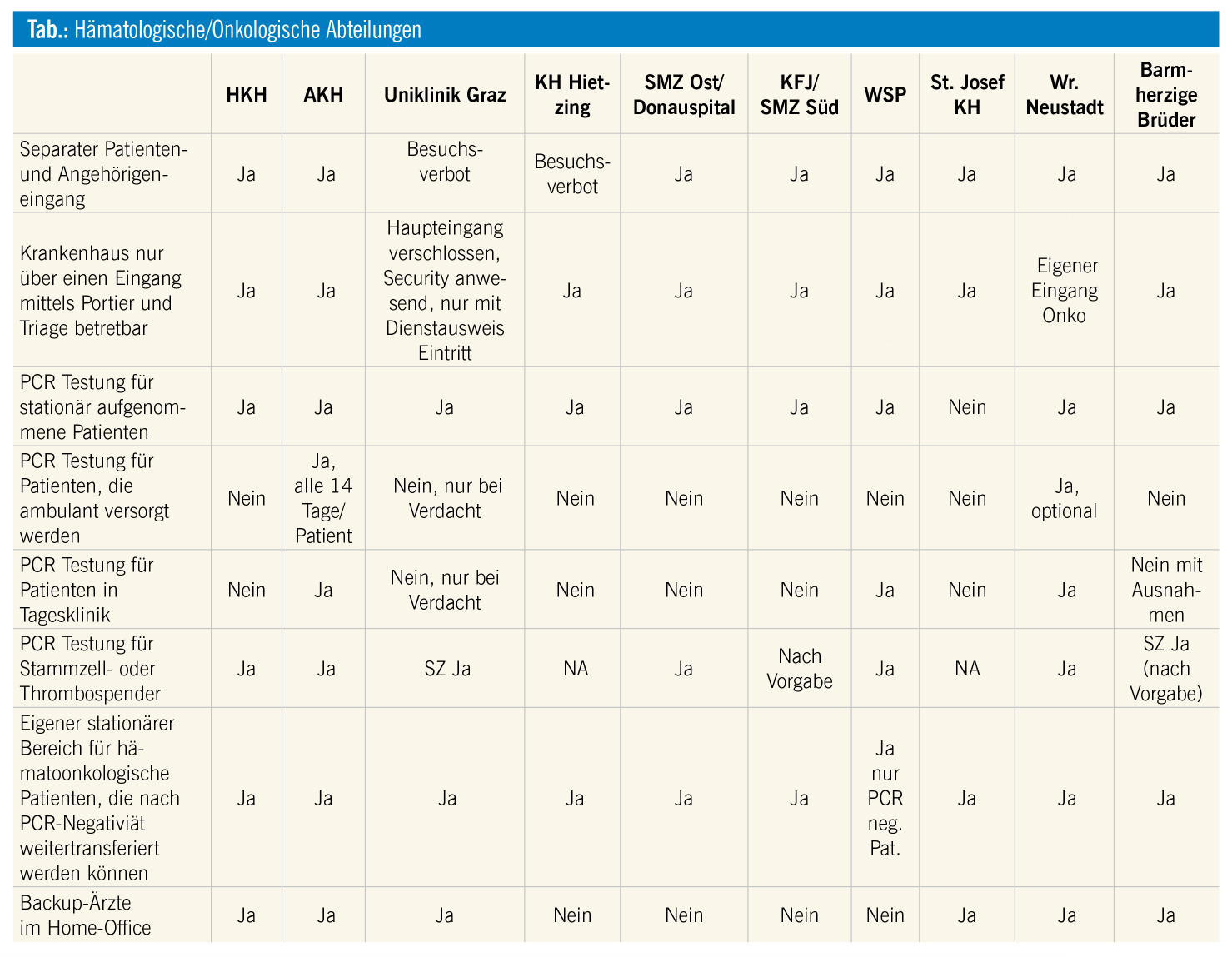
Hämatologische Patienten in Zeiten von COVID-19: organisatorisches Management
Bisherige strukturelle Maßnahmen bei der Patientenversorgung während der COVID-Pandemie im Hanusch-Krankenhaus: Es hat sich bereits Ende Februar/ Anfang März abgezeichnet, dass sich die COVID-19-Infektionen auch in Europa rasant weiterentwickeln und aus einer Epidemie eine Pandemie wird. Die Dynamik dieses Infektionsverlaufes in Europa war jedoch sehr schnell und wir alle waren auch in der Versorgung unserer hämatoonkologischen Patienten vor massive Herausforderungen gestellt. Durch den Lock-down der österreichischen Bundesregierung war die Entwicklung in den ersten Wochen in Österreich nicht so rasant, sodass wir zumindest Zeit hatten, uns organisatorisch auf unserer hämatoonkologischen Abteilung, so gut es eben möglich war, darauf einzurichten. Hier wollen wir zunächst die durchgeführten Maßnahmen im Hanusch- Krankenhaus und an vergleichbaren anderen Abteilungen kurz besprechen. Im Hanusch-Krankenhaus, welches von allen Seiten sehr offen zugänglich ist, wurden innerhalb von 2 Wochen alle Zugänge, bis auf einen zentralen Zugang über den Portier, geschlossen. Es wurden separate Patienten- und Personalzugänge geschaffen, wo Fiebermessungen und klinische Evaluierungen durchgeführt werden. Bei klinischem COVID-19-Verdacht werden die Patienten auf SARS-CoV-2 mittels PCR getestet (Abstrich) und auf eine Beobachtungsstation verlegt oder, sofern klinisch vertretbar, in häusliche Isolation entlassen. Für alle Patienten, die an unserer Abteilung stationär aufgenommen werden sollen, wurde eine Untereinheit mit 6 Betten geschaffen, wo diese Patienten zunächst mittels PCR getestet werden. Erst bei Negativität erfolgt die Verlegung an die eigentliche Station. Während das PCR-Screening hierorts bei allen stationär aufgenommenen Patienten durchgeführt wird, sind wir zurzeit jedoch nicht in der Lage, dies auch an ambulanten Patienten, die eine Chemotherapie erhalten, durchzuführen. Dies bedeutet, dass Patienten, die klinisch unauffällig sind, derzeit nicht getestet werden.
In der Transfusionsmedizin testen wir die Spender am Tag der Apherese mittels PCR. In den bisherigen 3 Wochen des Betriebs war kein einziger Patient, der an der Hämatoonkologie aufgenommen wurde, in der PCR positiv. Es fand sich allerdings ein Thrombozyten-Spender mit positivem PCR-Ergebnis, der jedoch klinisch unauffällig war. Die gespendeten Thrombozytenkonzentrate wurden somit ausgeschieden.
Die Schutzausrüstungen entsprechen den nationalen Gepflogenheiten, d. h., jene Patienten, die in der Triage gesehen werden bzw. bei denen ein PCR-Abstrich gemacht wird, werden zunächst mit Mund-Nasen-Schutz (OP-Masken) versorgt. Das Personal der Triage ist mit FFP2-Masken versorgt. Diesbezüglich verweisen wir auf den entsprechenden Artikel, in dem ausführlich auf die Personalschutzmaßnahmen eingegangen wird.
Weitere Maßnahmen: Es befindet sich ein Checkpoint vor Eintritt in die Ambulanz, an dem ein Zivildiener die Temperatur prüft und die Person nach Symptomen anhand einer Checkliste befragt. Bei klinischem Verdacht erfolgen Abstrich, Blutabnahme, Entlassung oder Aufnahme in ein Einzelzimmer auf einer COVID-19-Verdachtsstation. Maskenpflicht gilt in der Ambulanz und Station für alle Patienten und Mitarbeiter. In Ambulanz, KMT und Station arbeiten getrennte Teams. Es gibt keine gemeinsamen Besprechungen, stattdessen Teleund Videokonferenzen.
Fiebernde Patienten der Hämatologie werden nach Möglichkeit sofort an der Fachabteilung für Hämatologie und Onkologie, unter Umgehung der allgemeinen Triage-Einrichtungen, am Spitalseingang stationär aufgenommen. An unserem Krankenhaus wurde dies durch Reservierung einiger Zimmer eines Stockwerkes für neu aufgenommene Patienten noch ohne eingelangtes PCRResultat realisiert. Des Weiteren erfolgte eine von den anderen Patienten getrennte organisatorische und pflegerische Versorgung und Unterbringung fiebernder Patienten innerhalb dieser Station. Die unterschiedlichen Einrichtungen unserer Abteilung sind aufgrund der Verteilung über drei Stockwerke (Ambulanztrakt mit Zellseparator und Blutbank im Erdgeschoß, je 1 Bettenstation im 1. und 2. Stockwerk) ohne größere Umstände voneinander zu trennen gewesen. Der Kontakt und eine Durchmischung des Personals und der Patienten wurden so vermieden. Nach negativer Austestung werden diese Patienten u. U. auch an eine andere Station innerhalb der Abteilung/des Krankenhauses transferiert und dort weiter betreut. Für positiv Getestete würde zunächst die Isolation fortgesetzt und nach Möglichkeit eine Übernahme an eine entsprechende infektiologische Einrichtung im Kaiser-Franz-Josef-Spital oder am AKH Wien angestrebt.