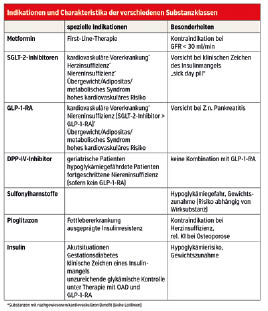
Welches Antidiabetikum für wen? Welche Kombinationen sind sinnvoll?
Patienten mit kardio- bzw. zerebrovaskulärer Vorerkrankung oder sehr hohem kardiovaskulären Risiko
Für einige GLP-1-Rezeptor-Agonisten (Liraglutid, Semaglutid, Dulaglutid) und SGLT-2-Inhibitoren (Empagliflozin, Canagliflozin) konnte in kardiovaskulären Studien eine Risikoreduktion des sogenannten „3P-MACE“, bestehend aus kardiovaskulärem Tod, nichttödlichem Myokardinfarkt, nichttödlichem Apoplex, gezeigt werden. Für Liraglutid und Empagliflozin fand sich auch eine Mortalitätsreduktion. Der günstige Effekt von SGLT2-I ist vor allem durch eine verminderte Herzinsuffizienzrate (Empagliflozin, Canagliflozin, Dapagliflozin) erklärbar, während bei den GLP-1-Rezeptor-Agonisten eher ein längerfristiger positiver Effekt auf die Atherogenese diskutiert wird. Für beide Substanzklassen gilt, dass sie neben der Verbesserung der glykämischen Kontrolle auch zu einer Gewichts- und Blutdruckreduktion führen und damit indirekt das kardiovaskuläre Risiko günstig beeinflussen.
Sowohl für den langwirksamen GLP-1-Rezeptor-Agonisten Semaglutid als auch für Pioglitazon konnte in Studien ein günstiger Effekt hinsichtlich zerebrovaskulärer Erkrankung gezeigt werden. Aufgrund des Nebenwirkungsprofils wird Pioglitazon in den Leitlinien aber für diese Patientengruppe gegenüber den GLP-1-RA und SGLT-2-I nachgereiht.
Zusammenfassend stellen die aktuellen Leitlinien GLP-1-RA und SGLT-2-I mit nachgewiesenem kardiovaskulären Benefit für dieses Patientenkollektiv gleichwertig als bevorzugte Kombinationspartner für Metformin dar, sodass sich die Auswahl nach Patientenwunsch, Nebenwirkungsprofil und etwaigen Vorerkrankungen richtet. Optimalerweise sollten Patienten mit diesen Vorerkrankungen nicht nur bei Nichterreichen des HbA1c-Zielwertes, sondern davon unabhängig mit einer der genannten Substanzen therapiert werden, um die blutzuckerunabhängigen positiven Effekte bestmöglich für die Patienten auszunützen. Sollten unter einer Zweifachtherapie die HbA1c-Zielwerte nicht erreicht werden (die für den Großteil dieser Patienten bei HbA1c < 7 % liegen), ist eine Dreifachkombination der genannten Substanzklassen sinnvoll. Die gleichen Empfehlungen (Update der ÖDG-Leitlinien 2020) gelten für Patienten mit sehr hohem Risiko für eine atherosklerotische kardiovaskuläre Erkrankung (Alter ≥ 55 Jahre und eines der folgenden Kriterien: linksventrikuläre Hypertrophie, > 50 % Stenose der Koronarien, Karotiden oder Beinarterien, GFR < 60 ml/min/1,73 m2, Albuminurie).
Herzinsuffizienz
Hinsichtlich Herzinsuffizienz konnte in allen bisherigen Outcome-Studien (Empagliflozin, Canagliflozin, Dapagliflozin) eine sehr günstige Wirkung von SGLT-2-Inhibitoren nachgewiesen werden. Für Dapagliflozin belegen Studien auch einen Benefit bei nichtdiabetischen Patienten mit eingeschränkter Linksventrikelfunktion, sodass – sofern keine Kontraindikation vorliegt – SGLT2-I mit erwiesenem kardiovaskulären Benefit als primäre Kombinationspartner von Metformin in Betracht gezogen werden sollten.
Sollte eine Unverträglichkeit oder Kontraindikation für SGLT-2-I bestehen, sind vor allem GLP-1-RA sinnvolle Kombinationspartner von Metformin. Sofern keine GLP-1-RA eingesetzt werden, können alternativ auch DPP-IV-Hemmer (außer Saxagliptin und Alogliptin, für die spezifische FDA Warnings vorliegen) verwendet werden.
Pioglitazon ist in diesem Setting kontraindiziert. Für Sulfonylharnstoffe muss das Risiko von Hypoglykämien beachtet werden.
Niereninsuffizienz
Aufgrund der konsistent in allen großen kardiovaskulären und renalen Outcome-Studien nachgewiesenen Nephroprotektion von SGLT-2-I werden diese bei Patienten mit Niereninsuffizienz als ideale Kombinationspartner von Metformin dargestellt. Einschränkend stellt sich hierfür oftmals die Zulassung dar, da alle in Österreich verfügbaren SGLT-2-I nur bei einer eGFR > 60 ml/min/1,73 m2 begonnen und bei eGFR < 45 ml/min/1,73 m2 abgesetzt werden sollen. Dies erklärt sich durch die Abnahme der blutzuckersenkenden Wirkung, allerdings hat sich in den Studien ein nephroprotektiver Effekt auch bei niedrigerer eGFR (bis > 30 ml/min/1,73 m2) gezeigt („off label“).
Ist eine Therapie mit einem SGLT-2-I nicht möglich, sollte alternativ eine Therapie mit einem GLP-1-RA erwogen werden. Auch für diese Substanzklasse konnten nephroprotektive Effekte gezeigt werden. Sofern kein GLP-1-RA verwendet wird, kann alternativ auch ein DPP-IV-Hemmer angedacht werden, wobei einschränkend – zumindest im Vergleich mit SGLT-2-Inhibitoren und GLP-1-RA – kein wesentlicher nephroprotektiver Effekt zu erwarten ist, Ähnliches gilt auch für Pioglitazon. Sulfonylharnstoffe sollten bei fortgeschrittener Niereninsuffizienz in der Regel nicht verwendet werden.
Geriatrische und multimorbide Patienten
Für geriatrische oder multimorbide Patienten steht oftmals eine möglichst nebenwirkungsarme, einfach handhabbare und interaktionsarme Blutzuckersenkung im Vordergrund, während pleiotrope Effekte wie eine Reduktion des Körpergewichts entweder nicht gewünscht oder sogar kontraindiziert sind. Für dieses Patientenkollektiv eignen sich häufig DPP-IV-Inhibitoren. Mit gravierenden Nebenwirkungen ist nicht zu rechnen, insbesondere besteht durch DPP-IV-Hemmer selbst keine Hypoglykämiegefahr. Zudem sind sie, wenn auch teils in reduzierter Dosis (keine Dosisanpassung für Linagliptin, Dosisreduktion für Sitagliptin, Alogliptin, Vildagliptin und Saxagliptin), auch bei fortgeschrittener Niereninsuffizienz einsetzbar.
Metabolisches Syndrom und Adipositas
Bei einem Großteil der Patienten mit neu diagnostiziertem Diabetes mellitus Typ 2 liegt ein metabolisches Syndrom mit Übergewicht oder Adipositas vor. Entsprechend ist eine signifikante Gewichtsabnahme das vorrangige und längerfristige Ziel. Aus diesem Grund bieten sich SGLT-2-I und GLP-1-RA als primäre Kombinationspartner von Metformin an, die Auswahl richtet sich nach Patientencharakteristika und -wunsch, potenziellem Nebenwirkungsprofil und in vielen Fällen auch nach der Refundierungssituation.
Sollte sich keine ausreichende HbA1c-Senkung unter dualer Therapie zeigen, ist zur Optimierung der Therapie eine Dreifachkombinationstherapie, bestehend aus Metformin, GLP-1-RA und SGLT-2-I, aus pathophysiologischer Sicht am sinnvollsten. Bei ausgeprägter Insulinresistenz und Vorliegen einer nichtalkoholischen Fettlebererkrankung ist auch an die Gabe von Pioglitazon zu denken, da für Glitazone ein positiver Effekt auf den Verlauf einer NAFLD gezeigt werden konnte.
Insulintherapie
Eine Insulintherapie ist bei Akutsituationen (Operationen, interkurrente Erkrankungen), bei symptomatischer Entgleisung (Polydipsie, Polyurie, Gewichts-verlust) und bei unzureichender Kontrolle unter Therapie mit oralen Antidiabetika plus GLP-1-RA indiziert. Entsprechend den Leitlinien ist bei Letzterem der Beginn einer Basalinsulintherapie als erster Schritt einzuleiten, wobei, sofern von der Refundierungssituation erlaubt, speziell bei besonders hypoglykämiegefährdeten Patienten ein langwirksames Insulinanalogon mit möglichst geringem Hypoglykämierisiko empfohlen wird (Degludec > Glargin > Detemir > NPH-Insulin). Eine Intensivierung der Insulintherapie kann dann entweder durch Umstellung auf eine Mischinsulintherapie oder eine ergänzende prandiale Insulingabe erfolgen.
Wissenswertes für die Praxis
- Metformin ist weiterhin die First-Line-Therapie bei DM 2.
- Kardiovaskulär Vorerkrankte und jene mit hohem kardiovaskulären Risiko sollten unabhängig vom HbA1c einen GLP-1-RA oder SGLT2-I mit nachgewiesenem kardiovaskulären Benefit erhalten.
- Bei Vorliegen einer Herzinsuffizienz oder Niereninsuffizienz sollte eine SGLT-2-I-Therapie erwogen werden.
- Für den Großteil der neumanifestierten DM-2-Patienten ist eine Gewichtsreduktion anzustreben, die durch die Gabe eines GLP-1-RA und/oder SGLT-2-I unterstützt werden kann.