ÖDG-Leitlinien – Update 2020
Therapieinitiierung und HbA1c Zielwerte
Das Auftreten von mikro-, aber auch von makrovaskulären Folgeerkrankungen bei Menschen mit Diabetes ist von der glykämischen Kontrolle abhängig. Dies konnte schon in zahlreichen Studien gezeigt werden. Aus der UKPDS-Langzeitbeobachtung wissen wir zudem, dass eine frühe intensive antihyperglykämische Intervention langfristig zu einer verminderten mikro- und makrovaskulären Komplikationsrate führt, selbst wenn nach einer initialen strengeren Einstellung über einige Jahre hinweg nur eine mäßige glykämische Kontrolle erfolgt ist (sogenannter „Legacy-Effekt“).
Entsprechend gilt weiterhin für erstmanifestierte Patienten ohne wesentliche Komorbiditäten die Empfehlung, eine antihyperglykämische Therapie ab einem HbA1c ≥ 6,5 % zu beginnen. Neben einer Lebensstilmodifikation (Einhalten einer mediterranen Kost, gegebenenfalls Gewichtsreduktion, körperliche Aktivität [≥ 150 min/Woche bei mittlerer Intensität]) bedeutet dies in der Regel den Beginn einer medikamentösen Therapie mit Metformin. Bei einem HbA1c-Wert ≥ 9 % sollte eine duale Kombinationstherapie gestartet werden, da nicht davon auszugehen ist, dass mit einer oralen Monotherapie eine ausreichende glykämische Kontrolle erreicht werden kann. Bei hyperglykämischer Entgleisung und/oder klinischen Zeichen eines Insulinmangels wird weiterhin eine sofortige Vorstellung in einem Krankenhaus oder bei einem Spezialisten empfohlen. Für neu manifestierte und/oder bei Patienten ohne wesentliche Komorbiditäten sollte aus oben genannten Gründen ein HbA1c-Zielwert < 6,5 % angestrebt werden; für den Großteil der Patienten, vor allem jene mit längerer Diabetesdauer, ist ein HbA1c-Zielwert < 7 % ausreichend. Bei besonders hypoglykämiegefährdeten Patienten oder Vorliegen multipler Spätkomplikationen und/oder reduzierter Lebenserwartung kann im Einzelfall auch ein HbA1c-Wert < 8 % als Ziel definiert werden.
Personalisierte Wirkstoffwahl
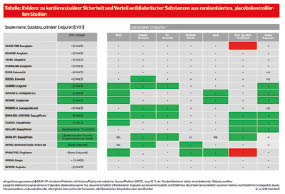
Für einige Substanzen aus der Wirkstoffklasse der GLP-1-Agonisten beziehungsweise SGLT-2-Inhibitoren konnte teils unabhängig vom HbA1c-Wert ein signifikanter Nutzen hinsichtlich kardiovaskulärer Ereignisrate, Niereninsuffizienz, Hospitalisierung aufgrund von Herzinsuffizienz und Mortalität gezeigt werden. Diese Studiendaten sind in die neuen vorgeschlagenen Behandlungsalgorithmus eingeflossen (Abb.).
Für Patienten mit anamnestisch bekannter kardiovaskulärer Vorerkrankung, hohem kardiovaskulären Risiko oder Niereninsuffizienz wird empfohlen, möglichst rasch nach einer Metformintherapie ergänzend eine GLP-1-Agonisten- oder eine SGLT-2-Inhibitoren-Therapie zu beginnen.
Kardiovaskulär Vorerkrankte oder Patienten mit hohem kardiovaskulären Risiko
In diese Kategorie fallen alle Patienten, bei denen schon eine kardiovaskuläre-, zerebrovaskuläre- oder eine periphere arterielle Verschlusserkrankung vorbekannt ist. Neu in den Leitlinien 2020 ist, dass auch Patienten mit einem hohen kardiovaskulären Risiko, aber ohne ein vorausgegangenes kardiovaskuläres Ereignis in diese Gruppe fallen:
Alter ≥ 55 Jahre und eines der folgenden Kriterien:
- linksventrikuläre Hypertrophie
- > 50 % Stenose der Koronarien, Karotiden oder Beinarterien
- eGFR < 60 ml/min/1,73 m2
- Albuminurie
Für diese Patienten wird zusätzlich zu Metformin eine Therapie mit einem GLP-1-Agonisten oder einem SGLT-2-Inhibitor mit nachgewiesenem kardiovaskulären Benefit (Tab) empfohlen. Sollte sich unter dieser Kombinationstherapie keine ausreichende glykämische Kontrolle erreichen lassen, sollte eine weitere Substanz, für welche die kardiovaskuläre Sicherheit belegt wurde, ergänzt werden (Tab).
Patienten mit Herzinsuffizienz und/oder Niereninsuffizienz im Vordergrund
Für die Substanzklasse der SGLT-2-Inhibitoren konnte in mehreren Studien ein nephroprotektiver Effekt beziehungsweise ein günstiger Effekt auf die Hospitalisierungsrate aufgrund von Herzinsuffizienz gezeigt werden. Entsprechend wird für Patienten, bei denen eine Herz- oder Niereninsuffizienz vordergründig ist, zusätzlich zu Metformin eine SGLT-2-Inhibitor-Therapie empfohlen, wobei eine Substanz mit nachgewiesenem kardiovaskulären Benefit gewählt werden sollte (Tab). Sollte eine SGLT-2-Inhibitor-Therapie aufgrund der eGFR (aktuelle Zulassung nur bei ≥ 45 ml/min/1,73 m2) nicht möglich sein, wird primär ein GLP-1-Agonist mit kardiovaskulärem Benefit als Kombinationspartner zu Metformin empfohlen, Letzteres kann dosisangepasst bei stabiler Nierenfunktion bis zu einer eGFR ≥ 30 ml/min/1,73 m2 gegeben werden. Bei Nichterreichen des Zielwertes wird empfohlen, mit anderen Substanzklassen mit nachgewiesener kardiovaskulärer Sicherheit zu kombinieren.
Patienten ohne kardiovaskuläre Vorerkrankung
Für diese Patienten steht einerseits die Vermeidung von Hypoglykämien, andererseits das Zunutzemachen von pleiotropen Effekten einzelner Substanzklassen im Vordergrund. Für viele Patienten mit metabolischem Syndrom ist eine Gewichtsreduktion wünschenswert, sodass entweder ein SGLT-2-Inhibitor oder ein GLP-1-Agonist bei unzureichender glykämischer Kontrolle als Kombinationspartner zu Metformin herangezogen werden soll. Alternativ ist auch eine DPP-IV-Hemmer-Therapie speziell bei geriatrischen Patienten anzudenken, bei denen eine nebenwirkungsarme Therapie ohne wesentlichen Effekt auf das Körpergewicht wünschenswert ist. Für besonders insulinresistente Patienten mit nichtalkoholischer Fettlebererkrankung stellt auch eine Glitazontherapie eine sinnvolle Option dar (Tab). Die speziellen Charakteristika der Wirkstoffklassen und die Besonderheiten der unterschiedlichen Kombinationstherapien werden im Artikel „Welches Antidiabetikum für wen?“ diskutiert.