Problematik „Diabetischer Fuß interdisziplinär“
Der diabetische Fuß (diabetisches Fußsyndrom, DFS) ist definiert als Ulzeration, Infektion oder Gewebsdestruktion an der unteren Extremität und ist eine schwerwiegende Komplikation des Diabetes mellitus (DM).1 Pathophysiologisch spielt die Neuropathie aufgrund ihrer zusätzlich bestehenden psychologischen Komponente eine wesentliche Rolle. Bei 90 % aller Menschen mit Diabetes mellitus liegt eine Neuropathie vor, und mindestens 50 % haben eine periphere arterielle Verschlusskrankheit.2
19 bis 34 % aller Menschen mit Diabetes mellitus entwickeln im Laufe der Erkrankung eine Ulzeration an der unteren Extremität. Die Prävalenz des diabetischen Fußsyndroms liegt in den verschiedenen Staaten der Welt bei 2–10 %.3 In Österreich gibt es diesbezüglich keine strukturierte Datenerhebung. Eine Auswertung von Daten der österreichischen Gesundheitskasse hat ergeben, dass die Major-Amputationen in Österreich in den Jahren 2014–2017 konstant geblieben sind und die Mortalitätsraten nach Amputation hoch sind (90-Tage-Mortalität: 22 %, 1-Jahres-Mortalität: 34,4 %, 5-Jahres-Mortalität: 66, 7 %).4 Aktuelle Kostenanalysen zum DFS liegen nicht vor. Es ist aber davon auszugehen, dass eine strukturierte Prävention und Therapie des diabetischen Fußsyndroms kosteneffektiv ist.
Versorgung von Patienten mit DFS
Ziel bei der Behandlung von Menschen mit Diabetes mellitus muss die Prävention von mikro- und makrovaskulären Spätkomplikationen sein. Bei der Diagnosestellung des DM haben aufgrund des zu späten Erkennens des DM beziehungsweise durch einen unerkannten Prädiabetes bereits bis zu 30 % eine diabetische Polyneuropathie entwickelt.
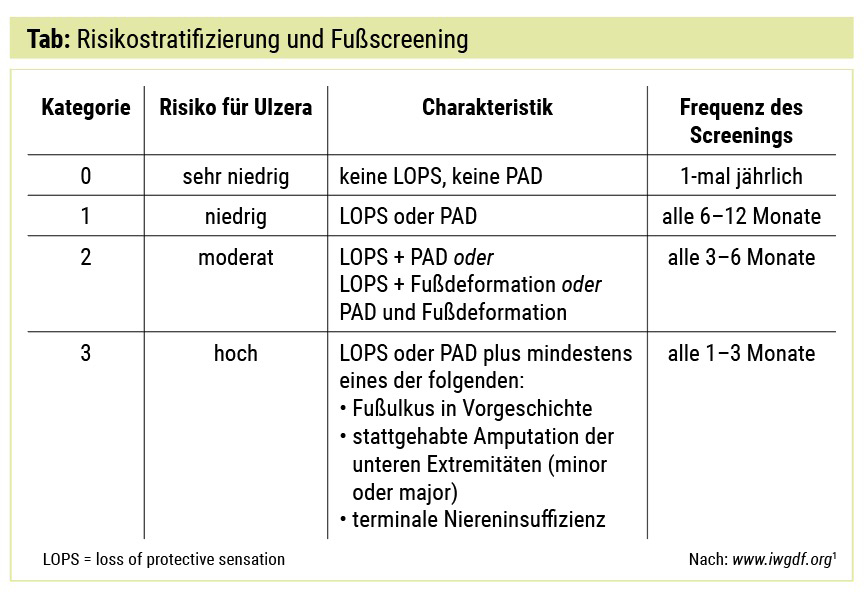
Die Prävention von Ulzerationen ist das oberste Ziel. Dazu sind die Identifikation eines Risikofußes und regelmäßige Inspektion des Risikofußes essenziell (Tab.).
Im Disease-Management-Programm (DMP) „Therapie Aktiv“ ist eine Fußuntersuchung zumindest einmal jährlich im niedergelassenen Bereich vorgesehen. Viele Menschen mit Diabetes mellitus nehmen aber nicht am DMP teil, und es ist davon auszugehen, dass unzureichende Fußkontrollen erfolgen. Das Screening auf das Vorliegen eines Risikofußes kann nach entsprechender Einschulung durch jeden medizinischen Assistenzberuf durchgeführt werden. Besteht bereits der Hinweis auf einen Risikofuß, sollte im Rahmen der regelmäßigen Inspektion auch das Schuhwerk kontrolliert werden und nicht nur die betroffene Person, sondern auch Angehörige wiederholt über die Erkrankung und deren Vermeidung aufgeklärt werden. Laut der „International Working Group on the Diabetic Foot“-Guideline ist die Behandlung von „Prä-Ulzerationen“ in erster Linie im Sinne einer Entfernung von Hornhautschwielen ein Schlüsselelement zur Prävention eines DFS. Aber auch die korrekte Nagelpflege zählt dazu. In anderen Ländern wie zum Beispiel in Deutschland gibt es ab diesem Zeitpunkt bereits weiterführende Versorgungsstrukturen wie Podologen. In Österreich kann aktuell nur der Mensch mit Diabetes mellitus selbst aktiv werden und eine professionelle Fußpflege in Anspruch nehmen. Diese Berufsgruppe kann eine wichtige „Fußkontrollinstanz“ darstellen und das Entstehen von Ulzerationen verhindern.
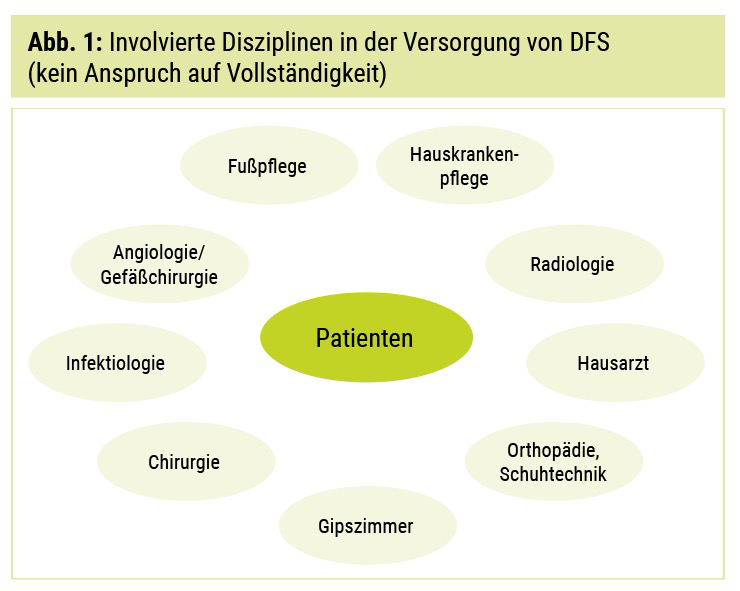
Wie man sieht, beginnt die Interdisziplinarität beim diabetischen Fußsyndrom bei der Prävention. Aufgrund der Komplexität dieser Erkrankung wird diese jedoch mit einem Fortschreiten immer wichtiger (Abb. 1).
Interdisziplinarität gefragt
Leider gibt es diesbezüglich in Österreich keine klare Versorgungsstruktur wie zum Beispiel in Deutschland oder den skandinavischen Ländern. Im DMP-Programm ist vorgesehen, dass Menschen mit diabetischem Fußsyndrom ab Wundstadium Wagner IA (oberflächliche Wunde) bei fehlender Abheilung an die nächste Instanz überwiesen werden. Es stellt sich allerdings die Frage, an wen diese Patienten überwiesen werden sollen: Angiologie – Gefäßchirurgie – Dermatologie – Diabetologie – Allgemeinchirurgie – Wundzentrum? Bei der erfolgreichen Behandlung des diabetischen Fußsyndroms mit der notwendigen Interdisziplinarität ist die Koordination der Fachdisziplinen entscheidend und nicht die Frage, welche Fachdisziplin diese Koordination übernimmt. Wesentliche Voraussetzungen für die Abheilung einer Wunde am Fuß sind eine gute Stoffwechselkontrolle, optimale Druckentlastung, optimierte Durchblutung, regelmäßiges Debridement der Wunde, feuchte Wundbehandlung und Therapie einer Infektion (falls vorhanden).
In der Steiermark wurde versucht, Zentren für das diabetische Fußsyndrom zu etablieren. Als Zentrum gab es die Voraussetzung, dass es schriftlich vereinbarte Kooperationen zwischen den beteiligten Fachdisziplinen gibt. Wichtig ist, die an der „Interdisziplinarität“ Beteiligten zum Menschen mit DFS zu bringen und nicht umgekehrt. Leider ist dieses Projekt gescheitert. Über die Ursache kann nur spekuliert werden.
Herausforderung Patient
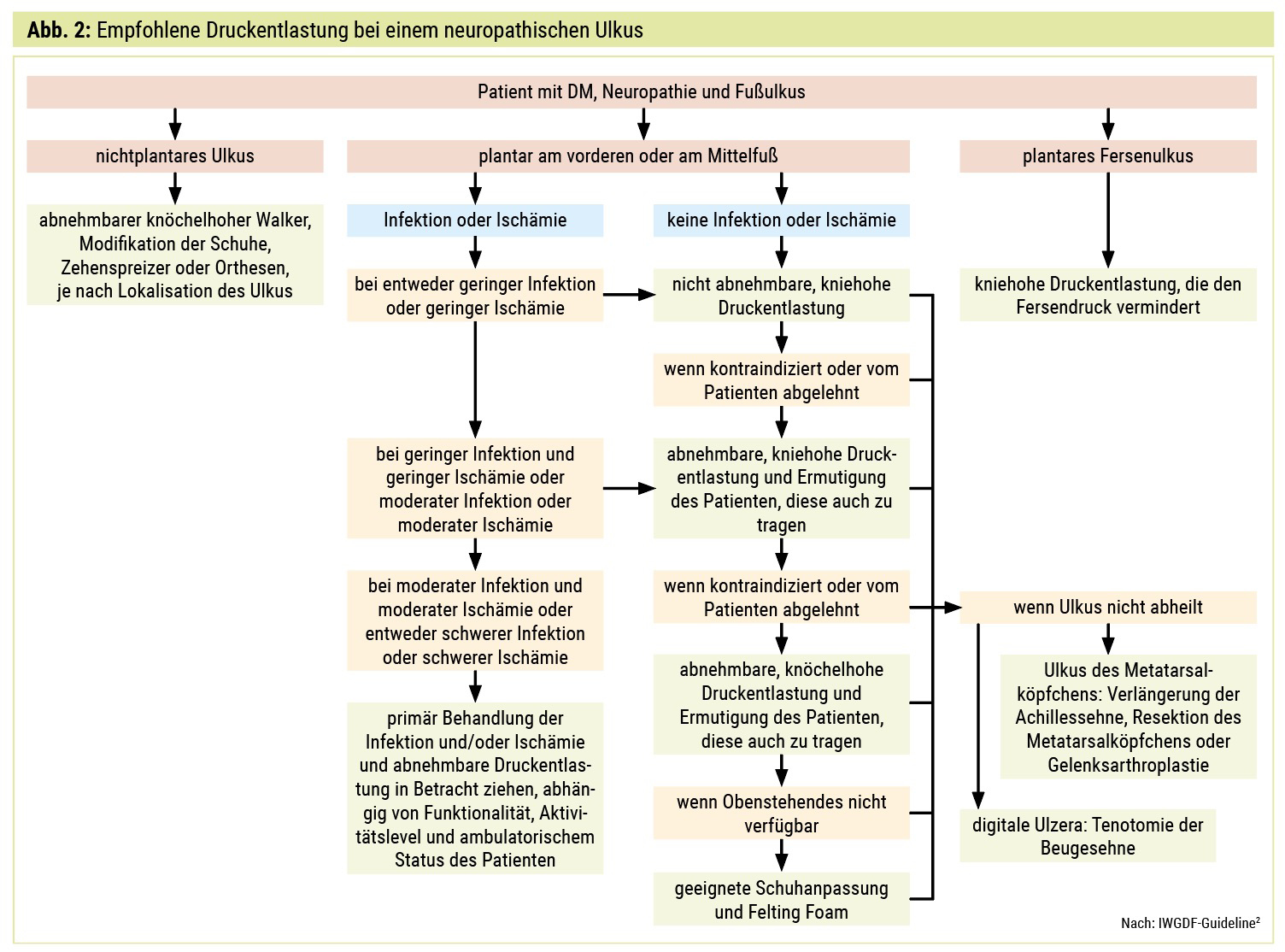
Außerdem ist festzuhalten, dass Menschen mit Diabetes mellitus und einem Fußulkus kein „einfaches“ Klientel sind. Dies liegt auch an der psychologischen Komponente der Erkrankung im Sinne einer eingeschränkten Körperwahrnehmung und einer Art „Neglect“ (lateinisch: neglegere = „nicht wissen, vernachlässigen“), weshalb die Patienten die empfohlenen Maßnahmen nur eingeschränkt umsetzen können. Dies ist vor allem bei der Druckentlastung ein Problem (Abb. 2). Für viele Menschen ist diese einfach klingende Maßnahme im täglichen Leben nur schwer umsetzbar. Dahingehend stellt die IWGDF-Guideline auch klar, dass eine spezifische Methode zur Druckentlastung nicht nur aus medizinischen Gründen kontraindiziert sein kann, sondern möglicherweise auch vom Menschen mit einem DFS nicht toleriert wird.
Es muss rezidivierend hinterfragt werden, ob die Therapieziele hinsichtlich des Fußes für den Betroffenen adäquat sind. Kann die Amputation eines Fußes mit einem Ulkus viele Jahre durch eine strukturierte interdisziplinäre Behandlung verhindert werden, haben der Mensch mit diabetischem Fußsyndrom und das System viel gewonnen. International ist es sogar üblich, die Indikation zur Amputation multiprofessionell zu stellen beziehungsweise eine zweite Meinung im Sinne einer „Amputationsnotbremse“ einzuholen.
Resümee
Es kann nur gehofft werden, dass in Österreich in Zukunft eine verbesserte interdisziplinäre Versorgung des diabetischen Fußsyndroms, in welcher Form auch immer, etabliert wird. Eventuell sind Zentren für chronische Wunden eine Möglichkeit.