Allergische Erkrankungen und Schwangerschaft
Eine schwangere Frau möchte naturgemäß möglichst keine Medikamente einnehmen, auch werden Symptome allergischer Erkrankungen während der Schwangerschaft weit eher toleriert. Das führt dazu, dass Asthmatikerinnen ihre Therapie absetzen und somit eine Exazerbation riskieren und damit möglicherweise die Gesundheit ihres Kindes gefährden.
Allergische Rhinitis
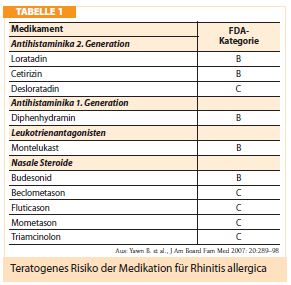
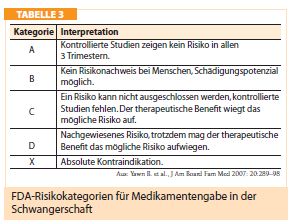
Die Therapie der allergischen Rhinitis der Schwangeren unterscheidet sich nicht wesentlich von der Nichtschwangerer. Wichtig ist, dass nasale Symptome auch unab hängig von einer Allergie während der Schwangerschaft gehäuft auftreten können. Aufgrund des weitgehenden Fehlens von kontrollierten Studien bei Menschen beruhen die meisten Daten auf Erfahrungswerten (FDA-Kategorie C, siehe Tabelle 1). Antihistaminika der zweiten Generation, der Leukotrienantagonist Montelukast und nasale Steroide stehen als Therapieoptionen zur Verfügung. Loratadin und Cetirizin sind aufgrund der FDA-Kategorie B besonders geeignet. Nach den amerikanischen Leitlinien der NAEPP werden auch Antihistaminika der ersten Generation wie Diphenhydramin empfohlen, werden aber aufgrund ihrer sedierenden Wirkung nach den europäischen ARIA-Guidelines weniger empfohlen. Antihistaminika gehen in die Muttermilch über, ohne dass Nebenwirkungen an den gestillten Säuglingen zu beobachten waren. Eine spezifische Immuntherapie sollte in der Schwangerschaft nicht begonnen werden, auch empfiehlt sich das Stoppen einer laufenden Immuntherapie, sobald die Schwangerschaft bekannt wird. Eine Ausnahme stellt die Fortführung der spezifischen Immuntherapie nach lebensbedrohlicher Insektengiftreaktion dar.
Asthma bronchiale
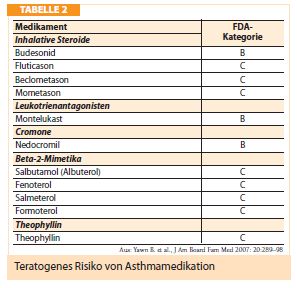
Leider wird die Asthmamedikation häufig mit Beginn der Schwangerschaft aus Angst um das Kind abgesetzt. Aufklärung von Seiten des Pneumologen als auch des Gynäkologen ist hier nötig, da eine unzureichende Asthmakontrolle zu erhöhter perinataler Mortalität und niedrigerem Geburtsgewicht führen kann. Möglicherweise besteht auch ein Zusammenhang zu Frühreife und intrauteriner Wachstumsverzögerung. Der Asthmaverlauf verändert sich in der Schwangerschaft bei zwei Drittel der Patientinnen: ein Drittel wird besser, ein Drittel wird schlechter und ein Drittel bleibt gleich. Epidemiologische Studien zeigen, dass die Exazerbationsrate insbesondere im späten zweiten Trimenon kumuliert und im dritten Trimenon eher abnimmt. Exazerbationen sollten heutzutage nicht mehr passieren, zumal die antiinflammatorische Therapie mit inhalativen Steroiden, insbesondere Budesonid (FDA-Kategorie B), als sichere Behandlung während der gesamten Schwangerschaft gilt. Diese Aussage trifft aber seit kurzem nicht mehr widerspruchslos für das erste Trimenon zu, da eine rezente Untersuchung an 13.280 Schwangeren erstmals zeigte, dass in der Gruppe mit schwerem Asthma und einer täglichen Budesonid-Dosis > 1000 μg/d (n = 154) eine erhöhte Rate an Malformationen auftrat (J Allergy Clin Immunol 2009:124:1229-34). Die Low-Dose-Gabe von Budesonid (< 1000 μg/d) zeigte keine erhöhte Malformationsrate und kann somit als sicher angesehen werden. Das betrifft höchstwahrscheinlich auch andere bereits länger am Markt befindliche inhalative Steroide wie Fluticason und Beclometason (FDA-Kategorie C) (Tab. 2). Als Alternative kommt bei leichtem Asthma bronchiale auch der Leukotrienantagonist Montelukast in Frage. Auch kurz wirksame Betamimetika wie Salbutamol gelten als weitgehend sicher, wenn auch laut Fachinformation eine strenge Indikation für das erste Trimenon besteht. Lang wirksame Beta-2-Mimetika werden bei nächtlicher Dyspnoe und mittelgradig bis schwerem Asthma bronchiale nach strenger Indikation empfohlen, da auch hier die Datenlage auf Erfahrungsberichten beruht. Salmeterol wird gegenüber Formoterol der Vorzug gegeben, da Ersteres bereits länger am Markt ist.
Kombinationspräparate können bei klarer Indikationsstellung verwendet werden, solange der therapeutische Nutzen für die Schwangere größer ist als die möglichen Risken für den Fötus. Die “sicherste” Methode bei mittelschwerem bis schwerem Asthma bronchiale ist die Gabe von Salmeterol und Budesonid, die aber nicht als Kombination verfügbar sind. Patientinnen mit schwerem, unkontrolliertem Asthma bronchiale müssen mit oralen Steroiden behandelt werden, um eine gute Asthmakontrolle zu erreichen. Allerdings ist die Sicherheit von oralen Steroiden weniger klar, da die langzeitige Gabe, insbesondere im ersten Trimester, mit einem 0,2-0,3%-Risiko für Lippen- oder Lippen-Gaumen-Spalten einhergehen kann. Trotzdem ist die Asthmakontrolle vordringlich, zumal möglicherweise schwerwiegende Folgen des unkontrollierten Asthmas die möglicherweise negativen Auswirkungen der Steroid-Gabe aufwiegen. Die Gabe von Anti-IgE (Xolair®) während der Schwangerschaft ist aufgrund mangelnder Daten nicht indiziert, “es sei denn, dies ist eindeutig erforderlich” – so die Medikamenteninformation.
Therapie der Exazerbation
Ziel der modernen Asthmatherapie ist die optimale Symptomkontrolle, sodass es gar nicht zu einer Exazerbation kommt. Das gilt noch viel mehr für Schwangere, zumal jede Exazerbation mit Sauerstoffabfall eine Gefahr für den Fötus darstellt. In einer kanadischen Studie konnte zuletzt gezeigt werden, dass eine schlechte Asthmakontrolle bei mittelgradigem bis schwerem Asthma bronchiale mit einer erhöhten Asthmarate beim Kind einhergeht (Odds Ratio 1,27). Therapeutisch unterscheidet sich die Therapie der Exazerbation bei Schwangeren nicht von nichtschwangerer Patientinnen, wobei eine Sauerstoffsättigung von 95% nicht unterschritten werden sollte. Die Sicherheit von oralen Steroiden ist weniger klar, daher sollte die Gabe möglichst kurzfristig erfolgen, allerdings so lange, bis eine stabile Asthmakontrolle erreicht ist. Wichtig ist, dass eine gute Asthmakontrolle nur dann erreicht werden kann, wenn auch die zumeist mitbestehende allergische Rhinitis adäquat therapiert ist.
Entbindung und Asthma bronchiale
Die Häufigkeit von Asthmaanfällen während der Entbindung wird mit 14% für allergische Asthmatikerinnen und 22% für nicht-allergische Asthmatikerinnen beschrieben. Allerdings sind nach einer Literaturangabe 46% der schweren Asthmatikerinnen während der Entbindung symptomatisch. Zu beachten ist auch die wehenhemmende Wirkung von Beta-2-Mimetika.
ZUSAMMENFASSUNG: Aufgrund der Häufigkeit von allergischen Erkrankungen ist die antiallergische beziehungsweise antiasthmatische Therapie eine der häufigsten Indikationen zur Medikamentengabe während der Schwangerschaft. Nach strenger Indikationsstellung können inhalative Allergien weitgehend risikofrei behandelt werden. Asthmatikerinnen bedürfen einer konsequenten antiinflammatorischen Therapie während der gesamten Schwangerschaft, um ein Risiko für den Fötus durch Asthmaanfälle und Asthma exazerbationen zu minimieren. Schwangere müssen von ihren behandelnden Ärzten diesbezüglich aufgeklärt werden.