Behandlung vaginaler Beschwerden von postmenopausalen Brustkrebspatientinnen – Vaginales Östriol unter Aromatasehemmertherapie
In Europa erkrankt jede 8.-9. Frau bis zum 75. Lebensjahr an Brustkrebs. 80% der Brustkrebserkrankungen treten nach dem Wechsel auf, wobei ca. 80% dieser Frauen einen Hormonrezeptor-positiven Tumor aufweisen. Frauen vor dem Wechsel erkranken in 60% an einem Hormonrezeptor-positiven Brustkrebs. Dies bedeutet, dass beinahe alle Frauen nach dem Wechsel und knapp mehr als die Hälfte der Frauen vor dem Wechsel einer antihormonellen Therapie zugeführt werden sollten.
Antihormonelle Therapieoptionen
Zwei verschiedene Medikamentengruppen, Tamoxifen bzw. die Aromatasehemmer, mit unterschiedlichen Wirkprinzipien haben sich in der Behandlung des Hormonrezeptor-positiven Brustkrebses etabliert. Tamoxifen als so genannter SERM (Selektiver Östrogen-Rezeptor-Modulator) blockiert den Östrogenrezeptor und verhindert so, dass die wachstumsfördernden Effekte der Östrogene die Zellen stimulieren. Der Aromatasehemmer verhindert bei Frauen nach dem Wechsel, bei denen der Eierstock keine Östrogene mehr produziert, die Synthese der Östrogene im Fett- und Muskelgewebe. Somit wird der Frau nach dem Wechsel, aber eben auch den Tumorzellen jegliches Östrogen entzogen und somit das Wachstum gebremst bzw. verhindert. In den letzten Jahren konnte gezeigt werden, dass Aromatasehemmer die effektivere Therapie bei Hormonrezeptor-positivem Brustkrebs darstellen, sodass nun jede postmenopausale Frau entweder direkt nach der Operation für 5 Jahre oder nach 2-3 Jahren Tamoxifentherapie einen Aromatasehemmer erhält.
Scheidentrockenheit unter Aromatasehemmern
In der ATAC-Studie (Arimidex, Tamoxifen, Alone or in Combination) in welcher der Aromatasehemmer mit Tamoxifen verglichen wurde, konnten Scheidentrockenheit als unerwünschte Wirkung der Therapie mit Arimidex® (Aromatasehemmer) in 16,3% und Schmerzen beim Geschlechtsverkehr (Dyspareunie) in 17,8% der Patientinnen festgestellt werden. Im Vergleich dazu waren diese Symptome bei Patientinnen unter Tamoxifen signifikant seltener (8,4% bzw. 7,5%). Diesen unerwünschten Wirkungen, die zweifellos die Lebensqualität der Patientinnen beeinflussen, kann durch lokale Applikation von Feuchtigkeitscremen oder aber durch die vaginale Gabe von Östrogenen begegnet werden. Die langfristige Anwendung lokaler Östrogene bei Patientinnen mit Brustkrebs hat signifikante Verbesserung der beschriebenen Symptome, ohne relevante Risiken, gezeigt.
Ist eine vaginale Östrogengabe sicher?
Es gibt derzeit nur wenige Daten bezüglich der Gabe lokaler Östrogene bzw. deren Absorption und somit systemischer Wirkung bei Patientinnen unter Therapie mit Aromatasehemmer. Da beinahe jede Brustkrebspatientin nach dem Wechsel einen Aromatasehemmer als Therapie erhält und somit die unerwünschten vaginalen Beschwerden als Folge der Therapie in absoluter Zahl deutlich zunehmen werden, ist die Frage, ob die vaginale Gabe von Östrogenen als optimale Symptomtherapie sicher ist – d. h. die Serumspiegel der Östrogene nicht steigen -, eine äußerst relevante. Sollten die Serumspiegel der Östrogene steigen und somit der Effekt der Aromatasehemmer gemindert werden, muss davon ausgegangen werden, dass die vaginale Östrogengabe das Rezidivrisiko erhöht. In diesem Fall wäre die lokale Östrogengabe absolut kontraindiziert.
In einer Beobachtungsstudie am Royal Marsden in London, UK, wurde der Einfluss eines vaginal verabreichten Östradiols auf den Serumöstradiolspiegel bei Brustkrebspatientinnen unter Aromatasehemmertherapie untersucht. Es konnte gezeigt werden, dass die vaginale Östradiolgabe zum Anstieg des Serumöstradiolspiegels führt, sodass die Autoren vor einer vaginalen Östradiolgabe bei Patientinnen unter Aromatasehemmertherapie warnen. In Österreich wird anstatt des potenten Östradiols üblicherweise ein Östriolpräparat zur lokalen Therapie vaginaler Beschwerden eingesetzt. Im Gegensatz zum Östradiol beeinflusst das vaginal verabreichte Östriol das Endometrium nicht, d. h. es kann von einer wesentlich geringen bis keiner systemischen Wirkung ausgegangen werden. Tatsächlich konnte nachgewiesen werden, dass der Östradiol- bzw. Östronspiegel unter lokaler Gabe von Östriol nicht und der Östriolspiegel nur kurzfristig für maximal 24 Stunden ansteigt. Ein erhöhtes Brustkrebsrisiko von Patientinnen unter oder nach vaginaler Östrioltherapie konnte nicht gezeigt werden. Bis dato wurde die Beeinflussung der Serumöstrogenspiegel unter vaginaler Gabe von Östriol bei Brustkrebspatientinnen unter Aromatasehemmertherapie nicht untersucht.
Da der therapeutische Effekt der Aromatasehemmer gänzlich von der erfolgreichen Suppression systemischer Östrogene abhängt, wäre ein auch nur minimaler Anstieg der Serumöstrogene durch vaginal verabreichtes Östriol fatal.
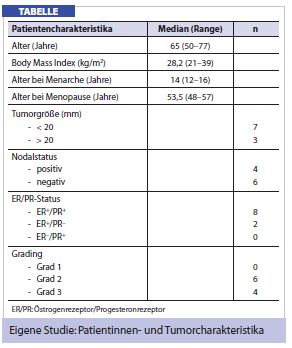
In einer eigenen Studie wurde versucht, die Frage zu beantworten, ob es durch die vaginale Applikation von Östriol (Ovestin®) zu einer Erhöhung der Östrogenspiegel unter Aromatasehemmertherapie kommt. 10 Brustkrebspatientinnen unter Therapie mit Aromatasehemmer wurden in die prospektive Untersuchung eingeschlossen. Bei allen Patientinnen wurde zu Beginn der Studie sowie nach 2 Wochen täglicher Applikation von vaginalem Östriol (Ovestin®) Nüchtern-Hormonspiegel mittels hochsensitiver Chemolumineszenzassays und Massenspektrometrie bestimmt. Ein Fragebogen bezüglich vaginaler Beschwerden wurde vor und nach der 14-tägigen Therapiephase ausgefüllt (Patientinnen- und Tumorcharakteristika sind in Tab. dargestellt). Bei allen Patientinnen war zu Beginn der Studie – vor Verabreichung des vaginalen Östriols – der Nüchtern-Serumöstradiol- und Serumöstriolspiegel unter der Nachweisgrenze. Nach 2 Wochen täglicher Applikation vaginalen Östriols blieben die Nüchtern- Serumöstradiol- und Serumöstriolspiegel unter der Nachweisgrenze. Ein Anstieg der Serumöstrogenspiegel durch die Gabe vaginales Östriols bei Brustkrebspatientinnen unter Aromatasehemmertherapie konnte somit nicht beobachtet werden. Bei 80% der Patientinnen führte die Therapie mit vaginalen Östriol zu einer deutlichen Verbesserung vaginaler Beschwerden.
Fazit: Gemäß dieser Studie ist die Therapie vaginaler Beschwerden von postmenopausalen Brustkrebspatientinnen unter Aromatasehemmertherapie mit vaginalem Östriol möglich und eine Erhöhung des Rezidivrisikos unwahrscheinlich. Da dieser wesentliche Endpunkt aber nicht untersucht wurde und nicht zu 100% ausgeschlossen werden kann, muss vor dem unkritischen Einsatz von vaginalem Östriol bei Brustkrebspatientinnen gewarnt werden.