Bewegungstherapie bei hämato-onkologischen Patienten
Rehabilitation
In einer Vielzahl von Studien wurden positive Effekte von körperlicher Aktivität, Bewegung und/oder körperlichem Training auf die physische und kognitive Leistungsfähigkeit gezeigt und eine Reduktion/Linderung vieler unterschiedlicher Nebenwirkungen (Fatigue, Schmerz, Polyneuropathie, Distress u. v. m.) kann erreicht werden. Dies führt zur Steigerung der Aktivität und Teilhabe unserer Patienten. Somit sind Bewegung, körperliche Aktivität/Training integraler Bestandteil in der Rehabilitation onkologischer Patienten. Trainingsart und Dosis sind zwingend an den Ist-Status und die Zielsetzung anzupassen und somit am besten in einem multiprofessionellen Team, wenn möglich interdisziplinär, umzusetzen. In Österreich sind bereits in den Akutspitälern multiprofessionelle Teams vertreten, im Weiteren wird onkologische Rehabilitation an eigens dafür errichteten Zentren stationär und auch zunehmend ambulant angeboten. Dies ermöglicht eine hohe Betreuungsqualität, unterstützt den Behandlungserfolg und fördert die Adhärenz zur Nachsorge.
Eine weitere Indikation der Bewegung bei onkologischen Patienten ist die Primär- und Sekundärprophylaxe von kardiovaskulären Erkrankungen. Aufgrund des oftmaligen Overlaps von auslösenden Faktoren wie z. B. Rauchen/Nikotinabusus ist bei definierten Entitäten ohnehin eine erhöhte Koinzidenz zu beobachten, unabhängig davon ist das Risiko eines kardiovaskulären Ereignisses nach kardiotoxischen Antitumortherapien erhöht. Bewegung/körperliches Training ist bei kardiovaskulären Erkrankungen sowohl in der Primär- als auch in der Sekundärprophylaxe wirksam.
In der Onkologie werden Bewegung/körperliche Aktivität und Training jedoch auch zunehmend aufgrund der allgemeinen Gesundheitsförderung empfohlen, darüber hinaus wird immer wieder der „Antitumoreffekt“ unterstrichen.
Körperliche Aktivität und tumor-assoziierte Mortalität
Epidemiologische Beobachtung
Die erste Studie, die einen Zusammenhang zwischen körperlicher Aktivität und tumorspezifischer Mortalität zeigen konnte, wurde von Holmes et al. im Jahr 2005 publiziert.
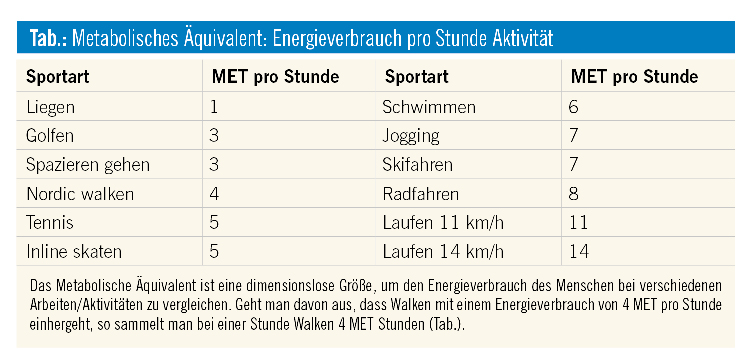
Hier wurde die körperliche Aktivität mittels Fragebogen evaluiert und die Studienteilnehmer anhand des metabolischen Äquivalents in eine „inaktive“ Gruppe sowie in Gruppen unterschiedlicher körperlicher Aktivitätsstufen unterschieden. Frauen, die körperliche Aktivität zwischen 9 bis 14.9 MET-Stunden pro Woche absolvierten, hatten eine um 50 % geringere Wahrscheinlichkeit, an einer Mammakarzinomerkrankung zu sterben1.
Diese und auch ähnliche Beobachtungen bei Kolonkarzinompatienten und Prostatakarzinompatienten2–3 (Abb. 1) führten dazu, Bewegung/körperliche Aktivität als „Medikament“ bei Tumorerkrankungen zu untersuchen, da diese Beobachtungsstudien erste Hinweise liefern, jedoch noch nicht als Beweis anzusehen sind.
Molekulare Epidemiologie
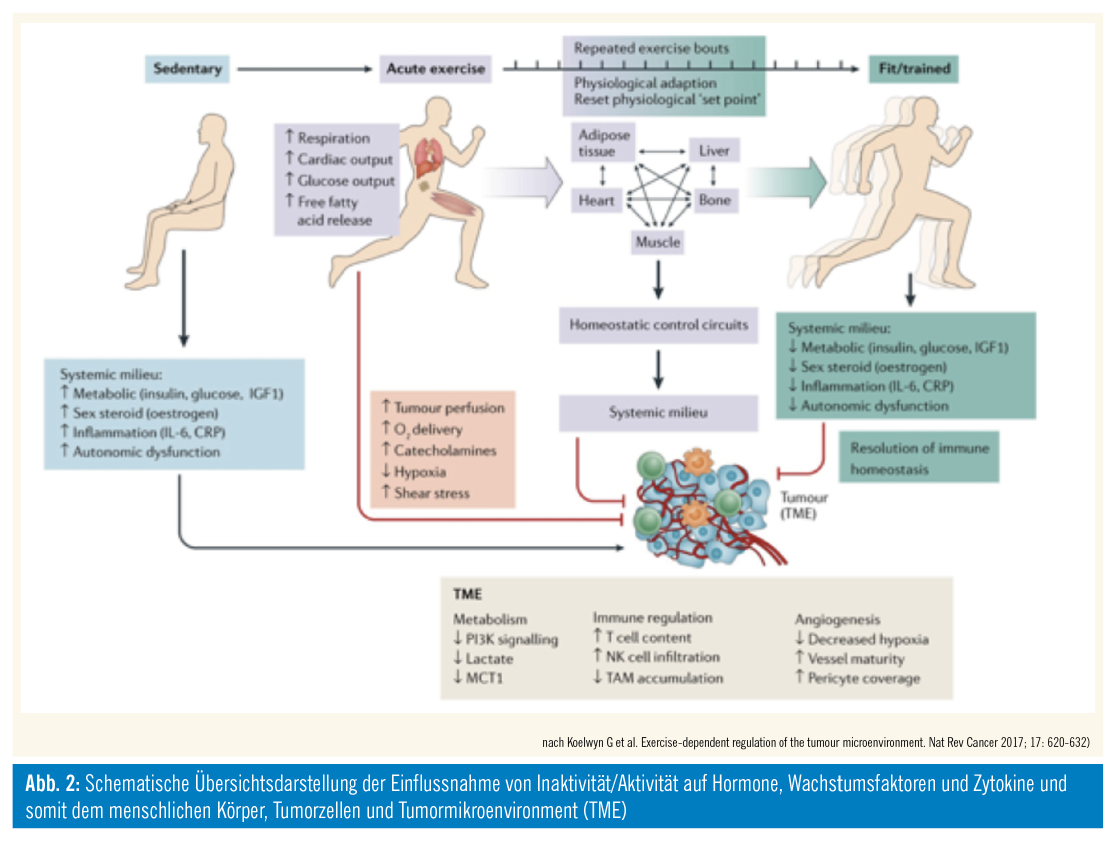
Im Bereich der möglichen (patho-)physiologischen Vorgänge sind eine Vielzahl an molekularen epidemiologischen Daten veröffentlicht, die die Wirkmechanismen von Bewegung auf den menschlichen Körper und potentiell die Tumorzellprogression untersuchen und damit den Antitumoreffekt von körperlicher Aktivität erklären. So ist gut bekannt, dass Bewegung kardiovaskuläre, pulmonale Adaptationsmechanismen schaltet und Hormonspiegel beeinflusst, auch ändert sich die Körperzusammensetzung, die Muskelmasse nimmt zu, das Fettgewebe ab. Auch dadurch kommt es zu einer Verschiebung der Hormonspiegel und Zytokinaktivität. Somit erschien es stets plausibel, dass v. a. hormonabhängige Tumoren durch körperliche Aktivität günstig beeinflusst werden können. Auch auf zellulärer Ebene werden durch körperliche Aktivität Enzymaktivitäten beeinflusst und darüber Stoffwechsel, Apoptose, Angiogenese und Immunfunktionen reguliert4 (Abb. 2).
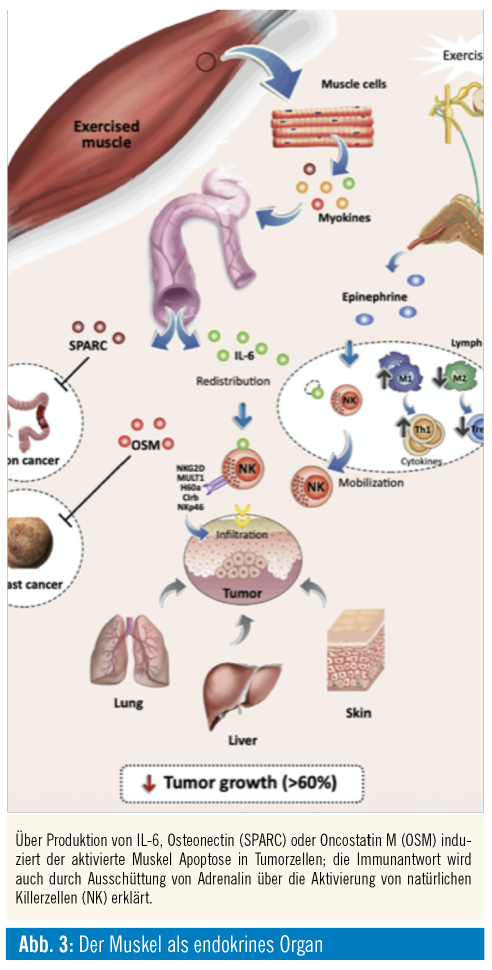
Ein weiteres Modell beschreibt den Muskel als endokrines Organ, wobei trainierte Muskulatur eine Reihe an Zytokinen, die sogenannten Myokine, ausschüttet, welche einen potentiellen Antitumoreffekt aufweisen. Wiederum über die hormonelle Achse des Adrenalins werden immunmodulatorische Effekte durch Bewegung erzielt, welche einen Antitumoreffekt plausibel erscheinen lassen5 (Abb. 3).
Subgruppenanalysen
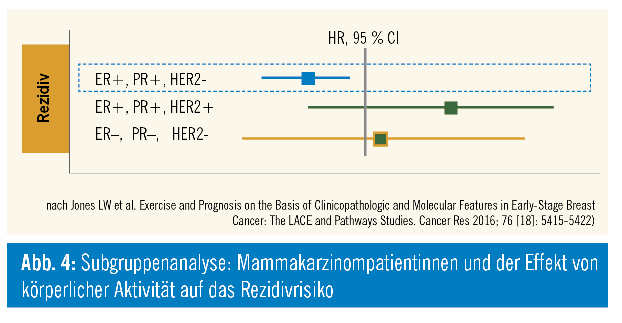
Auffallend bei den meisten Studien zu körperlicher Aktivität ist, dass Entitäten als homogene Gruppe betrachtet werden und keine weitere Unterscheidung erfolgt. So wird davon ausgegangen, dass z. B. Mammakarzinome ein homogenes Kollektiv darstellen. In der Tat ist hinreichend bekannt, dass mehrere verschiedene Subtypen mit unterschiedlichem Krankheitsverlauf und Therapie unter diesem Begriff subsummiert werden. Ist hier tatsächlich jede Subgruppe mit einem positiven Effekt auf körperliche Aktivität gekennzeichnet? Oder ist gar nicht hinreichend bekannt, welche Patienten von körperlicher Aktivität profitieren? Jones et al.6 zeigten hierzu in einer Analyse nach Subgruppen, dass der Benefit von körperlicher Aktivität auf das Rezidivrisiko ausschließlich bei hormonrezeptor-positiven Mammakarzinompatientinnen bestätigt scheint (Abb. 4).
Es scheint somit, dass Bewegung/körperliche Aktivität kein „Allheilmittel“ ist und aktuell zu wenig bekannt ist, welche Patienten in Hinblick auf „körperliche Aktivität als antineoplastische Therapie“ profitieren.
Durchführbarkeit und Sicherheit
Eine Reihe an Studien zur Durchführbarkeit und Sicherheit von körperlichem Training sind vorhanden, die kein erhöhtes Risiko von körperlicher Aktivität und Training unter Monitoring und gute Akzeptanz/Adhärenz zeigen. Interessant ist, dass nur eine Studie eine so geringe Adhärenz zeigt, dass die Autoren zu dem Schluss kommen, dass Training nicht für alle Patienten machbar war7. Zur längerfristigen Adhärenz, v. a. auch außerhalb von Studien, ist wenig bekannt.
Dosis-Wirkungs-Beziehung
In den meisten Studien ist eine Dosis-Wirkungs-Beziehung abbildbar, wobei das Spektrum der Dosis sehr variabel ist (3 MET-h/Woche bis 28 MET-h/Woche). Interessant ist, dass im Gegensatz zu kardiovaskulären Erkrankungen die Effektivität bisher nicht linear verläuft, sprich der Effekt mit zunehmender Aktivität nicht in allen bisher verfügbaren Studien zunimmt.
Randomisierte Studien
Um die tatsächliche Effektgröße zu beweisen/abzubilden, sind (randomisierte) Phase-2/3-Studien erforderlich. Hier liefen/laufen bereits einige Studien, aufgrund des Designs zu frühen Stadien und Endpunkt „overall survival“ werden die Ergebnisse erst erwartet. Es bleibt spannend.