Chirurgische Behandlung von Knochenmanifestationen bei Patienten mit multiplem Myelom
 Das multiple Myelom (Plasmozytom) ist ein maligner Tumor des Knochens, der sich von Plasmazellen ableitet und mit pathologischer Proteinsynthese assoziiert ist. Es ist der häufigste maligne Knochentumor. Die Erkrankung kommt häufiger im höheren Lebensalter und bevorzugt bei Männern vor, Krankheitsfälle vor dem 40. Lebensjahr sind selten.
Das multiple Myelom (Plasmozytom) ist ein maligner Tumor des Knochens, der sich von Plasmazellen ableitet und mit pathologischer Proteinsynthese assoziiert ist. Es ist der häufigste maligne Knochentumor. Die Erkrankung kommt häufiger im höheren Lebensalter und bevorzugt bei Männern vor, Krankheitsfälle vor dem 40. Lebensjahr sind selten.
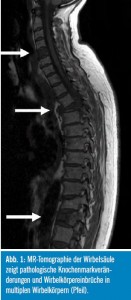
Üblicherweise kommt es zu Knochenmarksbefall vieler oder aller Skelettabschnitte, besonders aber des Achsskeletts (Abb. 1). Erstes klinisches Symptom sind Schmerzen, oft sind es Rückenschmerzen durch pathologische Frakturen von Rippen oder Wirbelkörpern. Zu typischen Allgemeinsymptomen zählen Müdigkeit und Gewichtsverlust.
 Radiologisch zeigen sich rein osteolytische, wie ausgestanzte Läsionen ohne sklerotischen Randsaum. Kortikalisauftreibungen sind möglich. Es gibt auch Formen diffuser Osteopenie ohne umschriebene Osteolysen, gelegentlich auch osteoblastische Läsionen.
Radiologisch zeigen sich rein osteolytische, wie ausgestanzte Läsionen ohne sklerotischen Randsaum. Kortikalisauftreibungen sind möglich. Es gibt auch Formen diffuser Osteopenie ohne umschriebene Osteolysen, gelegentlich auch osteoblastische Läsionen.
Bei singulären Läsionen muss die Diagnose bioptisch verifiziert werden, beim multiplen Myelom sind allerdings auch entsprechende Serumproteinveränderungen diagnostisch.
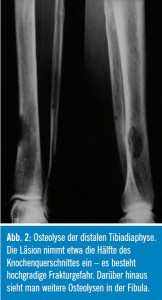
Die Behandlung der Erkrankung ist eine primär hämatologisch-onkologische, primär noch nicht frakturgefährdete ossäre Herde werden auch einer lokalen Strahlentherapie zugeführt. Dennoch bleiben nach alleiniger Strahlentherapie mit einer üblichen Herddosis von 30–35 Gray etwa 25 % der Tumoranteile vital. Die Indikation zu chirurgischen Eingriffen ergibt sich aus drohenden oder bereits stattgehabten pathologischen Frakturen von lasttragenden Skelettabschnitten (Abb. 2), drohenden Querschnittlähmungen bei Wirbelkörperfrakturen oder konservativ nicht beherrschbaren Schmerzen.
Das Therapieziel liegt ähnlich jenem bei Patienten mit Knochenmetastasen anderer Primärtumoren in der Erhaltung möglichst schmerzfreier Mobilität.
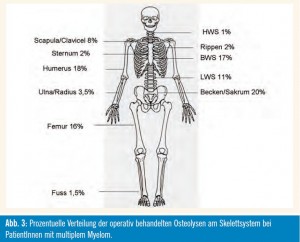
Im Wiener Knochengeschwulstregister ist die operative Behandlung von 194 Patienten – 112 Männer und 82 Frauen mit einem mittleren Alter von 61 Jahren (27–87 Jahre) – dokumentiert. Die Abb. 3 zeigt die prozentuelle Verteilung der behandelten Läsionen im Skelett.
 Bei 75 PatientInnen wurde lediglich eine Biopsie ohne weitere operative Maßnahmen durchgeführt.
Bei 75 PatientInnen wurde lediglich eine Biopsie ohne weitere operative Maßnahmen durchgeführt.
Die operative Therapie der übrigen 119 PatientInnen bestand in 67 Verbundosteosynthesen, 27 Endoprothesen, 13 Resektionen, und 12 Kyphoplastien/Vertebroplastien (die relativ geringe Anzahl von perkutanen Kyphoplastien/Vertebroplastien ergibt sich aus dem historischen Datenmaterial, als diese Technik noch nicht zur Verfügung stand).
Orthopädisch-chirurgische Behandlungsoptionen
Extremitäten
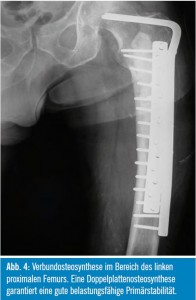
An den Extremitäten sind die meist gefährdeten Lokalisationen für pathologische Frakturen das mittlere und obere Drittel des Femur sowie der Humerus. Bei radiologischer Ausdehnung einer Osteolyse über 2,5 cm bzw. einer zirkumferenten Kortikalisdestruktion von über 50 % besteht eine deutlich erhöhte Frakturgefahr. Hier kommen in erster Linie stabilisierende, gelenkserhaltende Eingriffe in Frage, wobei der betroffene Knochenabschnitt entweder entfernt wird oder sorgfältig kürettiert wird und makroskopisch von Tumorgewebe befreit wird. Adjuvant kommt häufig Phenol lokal zur Anwendung, um mikroskopische Zellverbände chemisch zu denaturieren. Die Stabilisierung erfolgt mittels Zementplatten- Verbundosteosynthese (Abb. 4). Alternativ werden auch minimalinvasive intramedulläre Marknagelfixationen angewandt. Allerdings besteht bei dieser Methode die große Gefahr einer weiteren intramedullären Tumorverschleppung, die zu nichtverheilenden Frakturen (Pseudarthrosen) oder zu fortschreitender Knochendestruktion entlang des Marknagels führen kann. Daher wird diese Methode nur bei sehr fortgeschrittenem Erkrankungsstadium bei sehr schlechter Prognose oder sonstwie eingeschränkter Operationsmöglichkeit empfohlen.
 Bei gelenksnahen Läsionen oder solchen, die zu einem Gelenkseinbruch geführt haben, kommen endoprothetische Operationsverfahren zur Anwendung, die in der Regel als zementierte, sofort belastbare Endoprothesen ausgeführt werden, um dem Patienten eine möglichst sofortige Vollbelastung der Extremität zu erlauben. Bei guter Prognose und langsamem Krankheitsverlauf kommen bei großen Defekten auch modulare Tumorprothesen zur Anwendung. Diese erlauben eine intraoperative individuelle Anpassung der Rekonstruktion an den Knochen oder Gelenksdefekt, wenn eine Versorgung mit konventionellen Endoprothesen nicht mehr möglich ist.
Bei gelenksnahen Läsionen oder solchen, die zu einem Gelenkseinbruch geführt haben, kommen endoprothetische Operationsverfahren zur Anwendung, die in der Regel als zementierte, sofort belastbare Endoprothesen ausgeführt werden, um dem Patienten eine möglichst sofortige Vollbelastung der Extremität zu erlauben. Bei guter Prognose und langsamem Krankheitsverlauf kommen bei großen Defekten auch modulare Tumorprothesen zur Anwendung. Diese erlauben eine intraoperative individuelle Anpassung der Rekonstruktion an den Knochen oder Gelenksdefekt, wenn eine Versorgung mit konventionellen Endoprothesen nicht mehr möglich ist.
Wirbelsäule
Die Wirbelsäule ist bei Patienten mit multiplem Myelom in über 90 % betroffen. In der überwiegenden Mehrzahl befinden sich die Osteolysen im Wirbel – körperbereich. In Frühstadien sind die pathologischen Knochenmarkveränderungen oft nur im MRT als Ödemzone oder Fettmarkauslöschung zu sehen. Treten zunehmend Schmerzen in einem Wirbelsäulenabschnitt auf, so liegt der hochgradige Verdacht auf eine Strukturschwächung oder einen bereits stattgehabten Wirbelkörpereinbruch vor. Solange der Spinalkanal selbst nicht betroffen oder eingeengt ist, bzw. solange die Hin-
terkante des Wirbelkörpers noch intakt ist, bietet sich als einfaches und minimal – invasives Verfahren die perkutane Zementstabilisierung der betroffenen Wirbelkörper in Form einer Vertebroplastie bzw. Kyphoplastie an. Diese Eingriffe sind für die Patienten wenig belastend, können meist in Lokalanästhesie, oft auch ambulant durchgeführt werden und führen zu einer sofortigen Stabilisierung des Wirbelkörpers. Dennoch sollten diese Eingriffe wegen der potentiellen Gefahr eines Zementaustritts in den Spinalkanal unter entsprechender Operationsbereitschaft erfolgen.
Häufig bestehen bei Wirbelsäulenbefall sehr früh neurologische Symptome in Form von progredienten Paraparesen, die bis zur völligen Paraplegie führen können. Diese entstehen meist durch akute Wirbelkörpereinbrüche mit Protrusion der Wirbelkörperhinterkante in den Spinalkanal. In diesem Fall besteht meist akute Operationsindikation, wobei primär eine Dekompression des Duralsacks angestrebt wird, solange es noch nicht zu einer kompletten, irreversiblen Querschnittlähmung gekommen ist, bzw. in einem möglichst kurzen Zeitfenster nach Beginn der neurologischen Symptomatik.
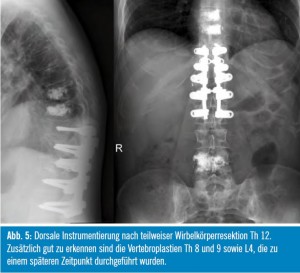 Da es sich durch die Wirbelkörperfraktur ventral und die dorsale operative Dekompression so gut wie immer um eine mechanisch instabile Situation an der Wirbelsäule handelt, ist meist eine zusätzliche Instrumentierung erforderlich, die in der Regel als dorsale Spondylodese 2 Segmente cranial und caudal der Läsion ausgeführt wird (Abb. 5). Bei bestimmten Indikationen kann auch die Dekompression und Instrumentierung von ventral erfolgen, wobei meist zusätzlich ein Wirbelkörperersatz oder Titan Cage implantiert wird.
Da es sich durch die Wirbelkörperfraktur ventral und die dorsale operative Dekompression so gut wie immer um eine mechanisch instabile Situation an der Wirbelsäule handelt, ist meist eine zusätzliche Instrumentierung erforderlich, die in der Regel als dorsale Spondylodese 2 Segmente cranial und caudal der Läsion ausgeführt wird (Abb. 5). Bei bestimmten Indikationen kann auch die Dekompression und Instrumentierung von ventral erfolgen, wobei meist zusätzlich ein Wirbelkörperersatz oder Titan Cage implantiert wird.
Bei solitären Läsionen der Wirbelsäule kann selten auch die Indikation zu einer En-bloc-Spondylektomie gestellt werden. Dabei wird der vom Tumor betroffene Wirbelkörper in toto um den Duralsack herausgedreht. Diese Operation bietet die Möglichkeit, den Tumor im Gesunden zu entfernen und das Risiko eines Lokalrezidivs zu minimieren. Die operativ sehr aufwendige Methode, die auch ein höheres Risiko für neurologische Komplikationen birgt, hat aber naturgemäß keinen Einfluss auf das Fortschreiten dieser sys – temischen Erkrankung an anderen anatomischen Lokalisationen.
Therapiebedingte Gelenksstörungen
Auch therapiebedingt kann es zu aseptischen Knochennekrosen in Gelenksbereichen kommen, die eine operative Intervention erforderlich machen. Besonders lang dauernde Kortisontherapien begüns – tigen die Entstehung von Nekrosen. Im Bereich der Hüft-, Knie- oder Schultergelenke kommen bei Schmerzen und Bewegungseinschränkung konventionelle Gelenksendoprothesen zum Einsatz.
Literatur:
– Dürr HR et al., Operative Therapie skelettaler Komplikationen beim multiplen Myelom. Onkologe 2010; 16:289–293
– Fidler M, Incidence of fractures of metastases in long bones. Acta Orthop Scand 1981; 52:623–627
– Berenson JR, Therapeutic options in the management of myeloma bone disease. Semin Oncol 2010; 37 Suppl. 1: 20–29
– Tancioni F et al., Vertebroplasty for pain relief and spinal stabilization in multiple myeloma. Neuro Sci 2010; 31:151–7
– Harrington KD, Orthopedic surgical management of skeletal complications of malignancy. Cancer 1997; 80:1614–27
– Drake MT, Bone disease in multiple myeloma. Oncology 2009; 23:28–32
– Scharschmidt TJ et al., Multiple myeloma: diagnosis and orthopaedic implications. J Am Acad Orthop Surg 2011; 19(7):410–9