Die Rolle der onkologischen Pflege im interprofessionellen Team
Die Behandlung von Krebserkrankungen hat in den letzten Jahren und Jahrzehnten u. a. durch die Einführung neuer Therapien (Stichwort Immuntherapie) massive Fortschritte gemacht1. Gleichzeitig steigt die Komplexität in der Betreuung der Patient*innen, z. B. durch das Auftreten bislang unbekannter Nebenwirkungen oder den Umgang mit vorliegender Multimorbidität. Diese Aspekte führten in den vergangenen Jahren zu einer (vielfach notwendigen) Spezialisierung der am Versorgungsprozess beteiligten Gesundheitsfachpersonen und zu einem Überdenken bestehender Kompetenzrahmen in onkologischen Teams.
Die Autor*innen Tremblay et al. (2017)2 führen in Bezug auf das onkologische Team an, dass es nicht nur von höchster Bedeutsamkeit ist, ausreichend Fachkräfte (z. B. Pflegekräfte und Ärzt*innen) zur Verfügung zu stellen, sondern es außerdem darum geht, die Zusammenarbeit inklusive deren Prozesse zu definieren und aktiv mitzugestalten. Ein Team setzt sich grundsätzlich aus mindestens zwei Personen zusammen, zwischen denen zahlreiche dynamische Beziehungsstrukturen bestehen3. Diese zwischenmenschlichen Beziehungen sind unerlässlich und auch notwendig, um ein bestimmtes Ziel erreichen zu können. Abzugrenzen ist hiervon der Begriff Gruppe. Gruppen formen sich zwar ebenfalls aus zwei oder mehreren Personen, jedoch arbeiten die involvierten Akteur*innen hauptsächlich unabhängig voneinander. Um in einem Team im Gesundheitswesen gut zusammenarbeiten zu können, sind laut Mitchell et al. (2012)4 folgende Aspekte notwendig:
- Entwicklung von gemeinsamen Zielen,
- klare Rollen, Tätigkeitsfelder und Berufskompetenzen,
- gegenseitiges Vertrauen,
- effektive Kommunikation und
- Prozesstransparenz inklusive Darstellung der Ergebnisse.
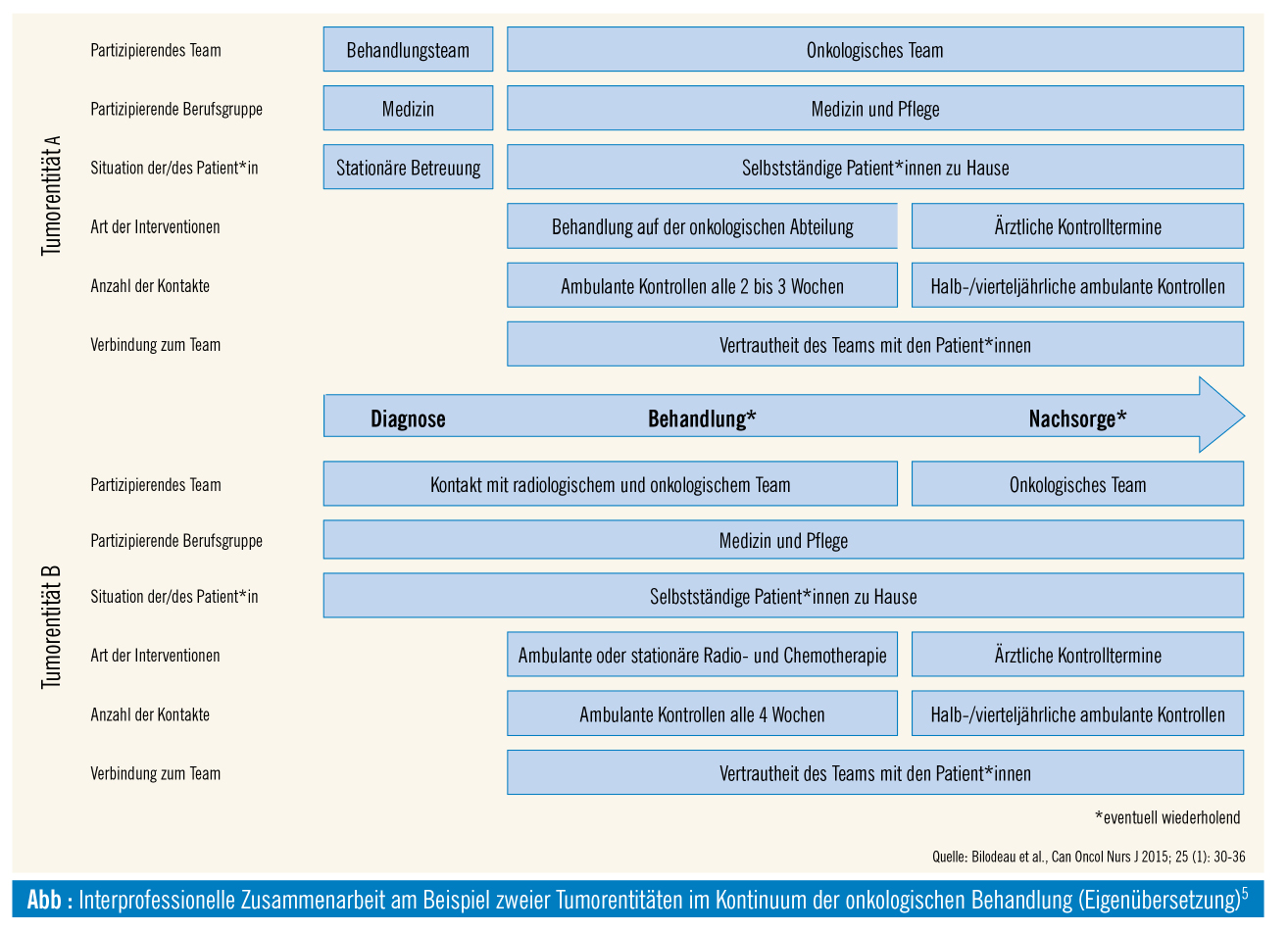
Ein onkologisches Team besteht aus zahlreichen Gesundheitsfachpersonen, welche unterschiedlichen Disziplinen und Professionen angehören (vgl. Abb.). Professionsübergreifende Zusammenarbeit stellt hierbei ein wesentliches Charakteristikum des onkologischen Behandlungspfads dar. Im Zuge dessen ist es notwendig, sich mit den unterschiedlichen Rollen und Kompetenzprofilen der beteiligten Gesundheitsfachpersonen auseinanderzusetzen. Nachfolgend soll die Rolle der onkologischen Pflege im interprofessionellen Behandlungsteam fokussiert werden.
Die Rolle der Pflege im onkologischen Team
Pflegepersonen sind ein integraler Bestandteil des onkologischen Behandlungsteams. Ähnlich wie Ärzt*innen begleiten Pflegepersonen Menschen mit einer Tumorerkrankung ab dem Zeitpunkt der Diagnosestellung bis hin zur Nachsorge. Je nach Einsatzort und fokussierter Behandlungsphase stehen andere Aufgaben und Tätigkeiten im Zentrum. Generell lassen sich folgende zentrale Aufgabenschwerpunkte der Pflege im onkologischen Team identifizieren:
- Patient*innen- und Angehörigenedukation,
- Informationsgabe,
- Verabreichung komplexer Therapien,
- Kontrolle der Therapien inklusive Unterstützung im Symptom- und Nebenwirkungsmanagement,
- Vermittler*innenrolle,
- psychosoziale Betreuung und
- Evaluation der Behandlungserfolge und -ergebnisse6, 7.
Um dieses Spektrum an Tätigkeiten qualitativ hochwertig ausführen zu können, bedarf es definierter Anforderungskriterien. Gemäß McMullen et al. (2015) sind hierfür vertiefte Kenntnisse in folgenden Bereichen notwendig: onkologische Krankheitslehre inklusive deren Therapie- und Nachsorgemöglichkeiten, vertiefendes Wissen zum Gesundheits-wesen/-system und seinen Versorgungseinrichtungen, Projektentwicklung und -durchführung, organisatorische Fähigkeiten sowie Teamfähigkeit8.
Eine zunehmende Bedeutung erfährt die Pflege ebenfalls im Rahmen des Shared Decision Making in Cancer Treatment. Gleichwohl das Konzept des Shared Decision Making sowohl von den Wünschen und Bedürfnissen der Patient*innen als auch von der ärztlichen Letztverantwortung und medizinischen Behandlungsentscheidung geprägt ist, werden nun auch vermehrt Pflegepersonen in dieses zentrale Steuerungselement miteinbezogen9. Es zeigt sich, je mehr dieses dynamische Konzept in den jeweiligen Behandlungsprozess integriert wird, desto günstiger kann das Nebenwirkungserleben, die Patient*innenzufriedenheit oder das Vertrauen in das Gesundheitspersonal beeinflusst werden10. Um diese Modelle praxisnah und erfolgreich umzusetzen, sind aber Verständnis und Akzeptanz aller beteiligten Berufsgruppen notwendig.Gleichzeitig müssen Pflegepersonen aber auch bewusst Verantwortung übernehmen, um autonomes und selbstständiges Handeln voranzutreiben. In diesem Zusammenhang sollte auch an die Erweiterung des rechtlichen Kompetenzrahmens der Pflege gedacht werden. Auf Basis von Spezialisierungen sowie Aus- und Weiterbildungen könnten ausgewählte Tätigkeiten, die momentan den Ärzt*innen vorbehalten sind, von Pflegepersonen übernommen werden. Mögliche Tätigkeiten sind laut den Autor*innen Wall und Rawson (2016)11 beispielsweise die Therapieüberwachung von Patient*innen mit einem niedrigen Behandlungsrisiko, die Durchführung holistischer Assessments oder die Mitarbeit bei der Entwicklung von interprofessionellen Behandlungsrichtlinien. Voraussetzung für die Übernahme einer spezialisierten und erweiterten Rolle ist jedoch die Absolvierung einer fundierten Aus- und Weiterbildung. Für die Konzeption solcher onkologischen Aus- und Weiterbildungen kann hier beispielsweise das „EONS Cancer Nursing Education Framework“12 als fundierter Rahmen herangezogen werden. Das systematisch entwickelte Rahmenkonzept besteht aus acht Modulen (insgesamt 60 ECTS), die grundlegendes Wissen und Fertigkeiten für onkologische Pflegende vermitteln. Die Orientierung bei der Konzeption von Lehrgängen an internationalen Empfehlungen unterstützt dabei, Lerninhalte transparent zu gestalten und Schlüsselqualifikationen besser auf nationaler und internationaler Ebene vergleichen zu können. Gleichzeitig können jene Ausbildungen, die sich an dem EONS Cancer Nursing Education Framework orientieren, zertifiziert werden, was zum einen ein Qualitätskriterium und zum anderen auch einen Anreiz für Institutionen darstellen kann. Eine fundierte Aus- und Weiterbildung sowie eine langjährige Erfahrung im klinischen Feld sind Voraussetzungen für spezialisierte Rollen von Pflegenden innerhalb des interprofessionellen Teams. Formen dieser Spezialisierung finden sich beispielsweise in Großbritannien mit der Etablierung von sogenannten nurse led clinics, die ebenso im onkologischen Setting anzutreffen sind7.
Fazit
Die Rolle der Pflege im onkologischen Team ist facettenreich. Pflegende begleiten die Patient*innen ab dem Zeitpunkt der Diagnosestellung bis hin zur Nachsorge und nehmen dabei unterschiedliche Rollen ein. Um den derzeitigen und künftigen Anforderungen gerecht zu werden, braucht es spezialisierte Pflegende mit vertiefenden Kenntnissen in der Onkologie. Bedeutsam sind hierbei fundierte Aus- und Weiterbildungsmöglichkeiten, die sich beispielsweise am EONS Cancer Nursing Education Framework orientieren. Um solche erweiterten und spezialisierten Rollen der Pflege im interprofessionellen Team zu ermöglichen, bedarf es von allen beteiligten Gesundheitsfachpersonen Unterstützung, Vertrauen und Akzeptanz. Zudem müssen Verantwortlichkeiten und Aufgabenbereiche differenziert beschrieben werden, um eine optimale interprofessionelle Zusammenarbeit zu ermöglichen und die Patientensicherheit und Versorgungsqualität aufrechtzuerhalten und zu optimieren.