Pflegemanagement: Anforderungen und Herausforderungen im Kontext moderner Therapien
Pflegerische Expertise: Unverzichtbar!
Die Komplexität der Behandlung von Tumorerkrankungen erfordert pflegerische Expertise in der Betreuung von Menschen mit malignen Erkrankung und deren nahestehenden Personen. „Onkologische Fachpflegekraft“ sein bedeutet, das Wissen nach wissenschaftlich gesicherten Erkenntnissen in bewusst gewählten Handlungsfeldern zu vermehren. Mit zielgerichteten Interventionen, Entwicklung von Strategien im Umgang mit Krankheit, Therapie und deren Folgen können Betroffene adäquat betreut werden. Weiterbildung stärkt die berufliche Souveränität und Autonomie und ermöglicht eine zusätzlich aktive Rolle in Netzwerken, Kooperationen und in Gestaltungsprozessen. Das Modell der Kompetenzstufen nach Benner zeigt, dass sich das Pflegepersonal durch die Erfahrung in der Praxis zusätzlich Spezialisierungen aneignen kann und sich Fähigkeiten und Fertigkeiten mit zunehmender Erfahrung und Bildung verbessern1. Grundlage für die Weiterentwicklung des gehobenen Dienstes für Gesundheits- und Krankenpflege sollen Konzepte wie Advanced Nursing Practise2 oder die Zusatzqualifizierung Onkologische Fachweiterbildung sein. Die Vertiefung von Pflegemethoden und der kompetenzgerechte Personaleinsatz stellen Führungskräfte vor die Herausforderung, den idealen „Skill and Grade“-Mix zu finden. Um die geforderten Leistungen in der bestmöglichen Qualität erbringen zu können, ist eine Anpassung der Arbeitsprozesse notwendig. Der Einsatz entsprechend den Personalkompetenzen steht damit in engem Zusammenhang. Für den Arbeitgeber ist weitergebildetes Pflegepersonal ein unverzichtbares Element zur Qualitätssicherung. Eine Rollenschärfung ist auf Grund der Veränderung des Aufgabengebietes unumgänglich.
Betroffene sind auf kompetente Gesprächspartner angewiesen!
Ein wesentlicher Aspekt für ein Gelingen im gesamten Behandlungsprozess liegt in der Kommunikation. Betroffene aktiv einzubinden bedeutet, zusätzlich zu Information und Aufklärung eine Beteiligung an der Symptomüberwachung durch offene Kommunikationskanäle – wie z. B. Kontaktpersonen, telefonische Rückfragen – zu ermöglichen. Betroffene ermutigen, Veränderungen zu verbalisieren, und HCPs instruieren, Zeit zur Beantwortung von Fragen einzuplanen. In einer strukturierten Kommunikation ist das Achten und Erkennen von Emotionen Betroffener wesentlicher Bestandteil einer fortdauernden Adhärenz.
Das Einverständnis Betroffener zu einer Therapie setzt Verstehen voraus. Im Vordergrund stehen zu Beginn einer Antitumortherapie Information und Edukation. Für den weiteren Verlauf sind verhaltensfördernde Maßnahmen häufig entscheidend, wie Menschen mit malignen Erkrankungen eine proaktive Rolle in ihrer Therapie einnehmen können. Das Fördern der Selbstwirksamkeit und der Selbstverantwortung der betroffenen Personen steht im Fokus evidenzbasierter Beratung3.
In sehr engem Zusammenhang stehen Complience, d. h., die Bereitschaft zur aktiven Mitwirkung an therapeutischen Maßnahmen, Adhärenz, diese bezeichnet das Ausmaß, in dem sich das Verhalten Betroffener bezüglich gemeinsam gesetzter Therapieziele mit den Empfehlungen einer medizinischen und/oder pflegerischen Fachperson deckt, und Persistenz, d. h., das Bestehenbleiben eines Zustandes über längere Zeit4. Um Krebspatienten und deren Nahestehende langfristig in der Umsetzung und Einhaltung der Therapie zu unterstützen, sind entsprechende individuelle Interventionen notwendig. Wichtig für die Auswahl von geeigneten Methoden ist die Anpassung an die persönlichen Ressourcen von Betroffenen. Fachpflegepersonen führen Informations- und Verlaufsgespräche sowie Entlassungsgespräche ergänzend zum medizinischen Therapiegespräch. Z. B. können orale Antitumortherapien nur dann wirken, wenn sie korrekt eingenommen werden. Hinsichtlich der potentiellen existentiellen Bedrohung durch eine maligne Erkrankung bestätigen Studien, dass jeder vierte Patient in der oralen Antitumortherapie nicht adhärent ist5. In der antihormonellen Therapie trifft dies sogar auf bis zu 90 % der Patienten zu6. Medikamentöse Nicht-Adhärenz kann zu Progression oder zum Rezidiv der Erkrankung führen.
Der Einsatz von Fachpflegepersonen mit der Zusatzqualifikation Weiterbildung Onkologie oder Advanced Nursing Practice (ANP) nimmt im multidisziplinären Team eine Schlüsselrolle ein. Sie führen Betroffene sicher durch die Therapie und beeinflussen die Medikamenten-Adhärenz positiv7. Sie leisten einen Beitrag zu einer funktionierenden multiprofessionellen Zusammenarbeit und zu einer transparenten Kommunikation.
Prophylaxe: Wesentlicher Bestandteil im Nebenwirkungsmanagement
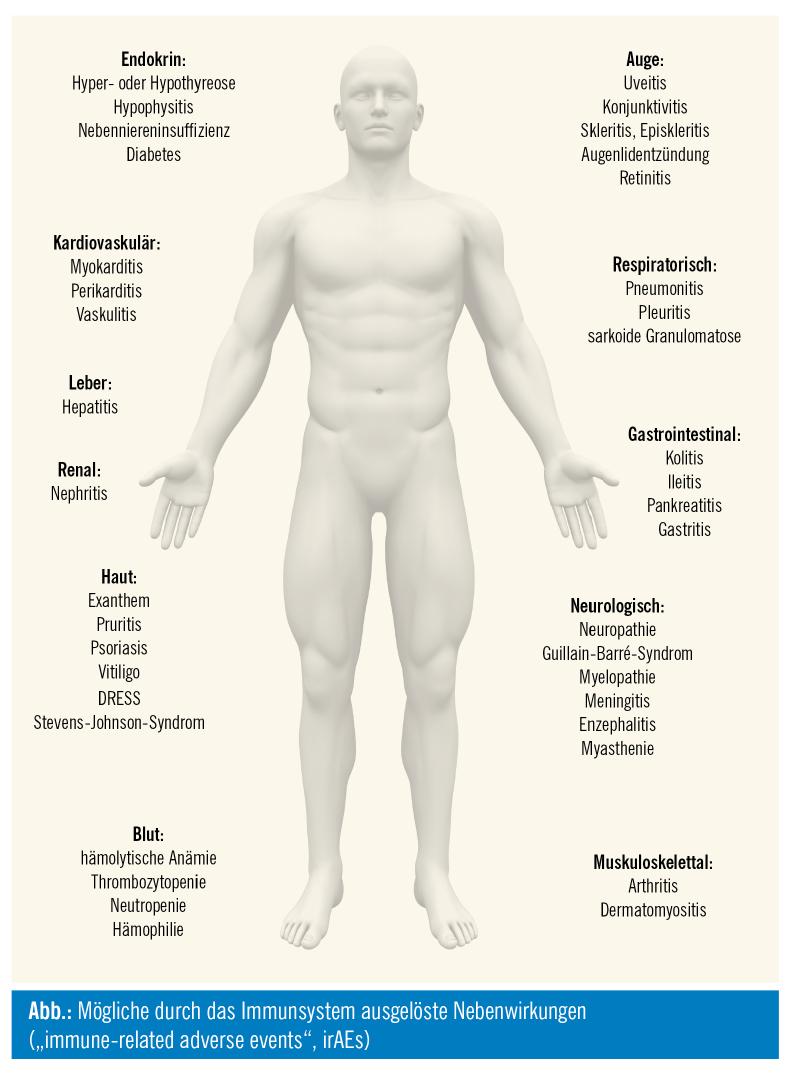
Die Problemfelder im onkologischen Setting sind außergewöhnlich komplex. Durch den Fortschritt in der Medizin und durch das erweiterte Therapieangebot können Krebspatienten gezielter, umfassender und meist auch länger behandelt werden. Dies impliziert nicht nur akute Krankheitsbilder, sondern vermehrt auch chronische Krankheitsverläufe. Im klinischen und pflegerischen Alltag klagen Betroffene häufig über Schmerzen, Fatique, Übelkeit und Erbrechen, Diarrhö und Obstipation sowie Haut- und Schleimhautveränderungen, Veränderungen des Körperbildes und Einschränkungen in der Sexualität und Verlust der Fertilität, Auswirkungen der Knochenmarksuppression, Neuropathie sowie Besonderheiten im Nebenwirkungsspektrum bei Immuntherapie oder Radiotherapie.
Die Antitumortherapien und deren Nebenwirkungen verlangen von den Pflegepersonen eine hohe Fachkompetenz über den Ablauf der Therapie, Orientierung über die Symptome und deren Management einschließlich dem hohen Stellenwert prophylaktischer Maßnahmen.