OeGHO-Frühjahrestgaung 2019 | Etablierung von End-of-life-Boards
Occursus bedeutet „Begegnung“. Was das Lebensende betrifft, fällt diese Begegnung schwer. François de la Rochefoucald sagte: „Le soleil ni la mort ne se peuvent regarder en face“ („Der Sonne und dem Tod kann man nicht ins Gesicht blicken“). Was geschieht mit Patienten, die keine oder nur mehr sehr begrenzte therapeutische Möglichkeiten haben? Für jene Patienten fehlt nicht selten der weitere Ast am Entscheidungsbaum. Oder jener Ast heißt „palliative Betreuung“, was die Patienten gegebenenfalls verängstigen bzw. ihnen zu früh erscheinen könnte. Der Name End-of-life-Boards (EOL-Boards) wurde bewusst gewählt, um darauf aufmerksam zu machen, dass die letzte Lebensphase besondere Bedeutung für Patienten und ihre Angehörigen hat und Aufmerksamkeit benötigt.1 Patienten mit schweren Erkrankungen sind häufig geschwächt und haben nicht die Kraft, ihre Zukunft zu planen. Gerade bei onkologischen Erkrankungen ist jedoch bekannt, dass Patienten am Lebensende hochgradig versorgungsbedürftig sind.2
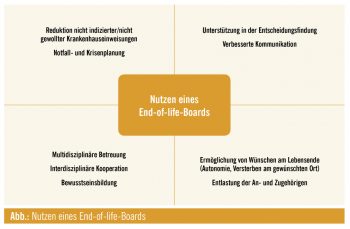
Ziel des EOL-Boards
Eine palliative Versorgung darf nicht dem Zufall überlassen werden, sondern muss auf strukturierte Weise etabliert werden. Eben dazu dienen EOL-Boards: Patienten mit fortgeschrittenen Krebserkrankungen und begrenzter Lebenszeit wird auf Basis eines multidisziplinären Beschlusses eine bestmögliche und umfassende Versorgung für die verbleibende Lebenszeit angeboten. Dazu zählen je nach Bedarf eine Betreuung auf körperlicher Ebene in Form eines entsprechenden Symptommanagements, was auch physikalische Therapie und diätologische Beratung einschließt; eine psychologische/psychotherapeutische/psychiatrische Betreuung; eine Spiritual Care sowie soziale Unterstützung bei Versorgungsproblemen und finanziellen Fragen. Viele Patienten sind unsicher, was eine Entscheidungsfindung am Lebensende betrifft. Das EOL-Board bietet den Patienten aus diesem Grund ein Advance Care Planning (ACP) an. ACP dient dazu, Patienten sowie deren An- und Zugehörige auf mögliche Szenarien am Lebensende vorzubereiten und persönlichen Wünschen und Vorstellungen Raum zu geben. Das Verfassen einer Patientenverfügung und/oder einer Vorsorgevollmacht sowie die Erstellung eines Notfall- und Krisenplans sind Teile des ACP. Diese Art der Vorsorge kann notwendige Sicherheit schaffen und unnötigen Krankenhausanweisungen entgegenwirken. In Österreich haben nur etwa 5 % der Bevölkerung eine Patientenverfügung und/oder Vorsorgevollmacht, verglichen mit etwa 43 % in Deutschland. Das EOL-Board soll die Patientenautonomie stärken und durch vorausschauende Planung auch das Gesundheitssystem entlasten. Patienten müssen so nicht stets die Ambulanz oder das Krankenhaus aufsuchen, da gegebenenfalls frühzeitig praktische Ärzte und Vertrauenspersonen, die die Patienten bereits seit Jahren kennen, eingebunden werden sowie eine mobile Betreuung durch Palliativteams organisiert wird.
Ablauf des EOL-Boards
Nach Beschluss des Tumorboards, dessen Mitglieder eine Palliative Care/Best Supportive Care-Strategie empfohlen haben, werden geeignete Patienten im EOL-Board angemeldet. Im Rahmen des EOL-Boards werden in dreiwöchigen Abständen innerhalb des Zeitraums von eineinhalb Stunden maximal fünf Patienten besprochen (etwa 18 Minuten pro Patient), um eine hohe Qualität zu sichern. Der Case Manager als derjenige, der die Patienten für das EOL-Board angemeldet hat, verfasst gemeinsam mit einem multidisziplinären EOL-Team einen schriftlichen Beschluss in Form eines individuellen Therapiekonzeptes für die Patienten. Das EOL-Team besteht aus ärztlichem Personal der Palliativstation, diplomiertem Pflegepersonal sowie anderen Berufsgruppen (Diätologie; Seelsorge; Sozialarbeit; Physikalische Therapie; Psychologie; Psychotherapie; Psychiatrie). Die Patienten werden anschließend persönlich und schriftlich kontaktiert und mit Informationsmaterial versorgt, um das erstellte Therapiekonzept umzusetzen. Selbstverständlich bedürfen Konzepte wie jene eines EOL-Boards auch entsprechender Ressourcen. Implementierungsprozesse sind von kontinuierlicher Adaptierung und Verbesserungspotential geprägt. So ist zu hoffen, dass EOL-Boards dazu führen, ein Bewusstsein dafür zu schaffen, wie wertvoll es für die Patienten ist, sich gut und umfassend betreut zu fühlen. Wir sollten das Lebensende als etwas wahrnehmen, wofür wir zuständig sind.