Therapie der erektilen Dysfunktion gemäß EAU-Guidelines
Die erektile Dysfunktion (Impotenz) ist als eine chronische, über einen längeren Zeitraum bestehende Unfähigkeit definiert, eine für den Geschlechtsverkehr notwendige, suffiziente Erektion des Gliedes zu erlangen bzw. diese zu erhalten. Bei der ED handelt es sich um eine Erkrankung, bei der neben der physischen funktionellen Störung oft auch ein starker psychischer Leidensdruck hinzukommt, der sowohl die Lebensqualität des Patienten selbst als auch die der Beziehung zur Partnerin oder sogar zur gesamten Familie beeinträchtigen kann. Epidemiologische Studien haben gezeigt, dass sowohl die Prävalenz als auch die Inzidenz der ED weltweit hoch ist. In der Köln-Studie1 aus dem Jahr 2000, in der mittels Fragebogen etwa 5.000 Männer erfasst wurden, wurde bei 19,2 % eine ED diagnostiziert. Die Inzidenz stieg hier stufenweise zunehmend mit dem Alter von 2 % auf 53 % bei Männern jenseits des 70. Lebensjahres an. Interessant war, dass nur etwa ein Viertel der Patienten eine Therapie ihrer Impotenz wünschten, hierbei verständlicherweise umso häufiger, je jünger die Befragten waren.
Lifestyle-Risiken
Physiologisch entsteht die Erektion aus einer neurovaskulären Aktion unter hormoneller Regulation. Dabei spielt die arterielle Dilatation, die Relaxation der glatten Muskelfasern sowie die Aktivierung des venookklusiven Mechanismus eine wesentliche Rolle. Es sind zahlreiche Risikofaktoren beschrieben, die den physiologischen Erektionsablauf beeinträchtigen können. Allen voran spielen hier die Risikofaktoren für kardiovaskuläre Erkrankungen eine bedeutende Rolle. Hierzu zählen Hypercholesterinämie, Diabetes, Adipositas und natürlich das metabolische Syndrom. Auch so genannte Lifestyle-Risiken, wie zum Beispiel das Rauchen oder zu wenig Bewegung, können zu einer erektilen Dysfunktion führen. Gerade diese Faktoren können durch Umstellung der Lebensgewohnheiten verbessert werden. Daten aus der Massachusetts Male Aging Study2 (MMAS) haben gezeigt, dass Patienten, die körperlich aktiv waren, ein um bis zu 70 % geringeres Risiko hatten, an einer ED zu erkranken, als die Vergleichsgruppe, die körperlich inaktiv war. Eine Korrelation zeigte sich auch zwischen erektiler Funktion und dem Body Mass Index der Patienten. So zeigte die körperlich trainierte Gruppe mit niedrigem BMI im Vergleich zur Kontrollgruppe eine deutliche Verbesserung der ED.
Tabufall: Durch die Entwicklungen der letzten Jahre gibt es heute ein breites Spektrum an Therapieoptionen der ED, allen voran die orale Therapie. Gerade die rekonstruktive vaskuläre Chirurgie der ED war mit unbefriedigenden Langzeitergebnissen vergesellschaftet und wird heute nicht mehr angewendet.3 Die Verfügbarkeit von effektiven und sicheren Medikamenten sowie die mediale Themenpräsenz der ED-Therapieoptionen hat in den letzten Jahren zu vermehrtem Interesse und einem Tabufall des Krankheitsbildes „Impotenz“ geführt. Mehr Männer denn je suchen ärztliche Hilfe mit ihrem Problem der ED.
Abklärung und Aufklärung
Grundsätzlich ist es notwendig, als ersten Schritt eine genaue medizinische Anamnese sowie eine psychologische Anamnese des Patienten und seines Partners zu erheben.
Der Partner sollte dabei in die Therapie mit eingebunden sein. In der Anamnese des Patienten werden sich häufig mit der ED assoziierte Komorbiditäten finden. Diese können vaskulärer, neurogener, hormoneller, anatomischer oder psychogener Genese sein. Zudem kann eine ED medikamenteninduziert auftreten. Eine Abklärung der Sexualanamnese sowie die körperliche Untersuchung sollten immer durchgeführt werden. Außerdem wird empfohlen, bei entsprechendem Verdacht Laborparameter zu bestimmen, wie zum Beispiel Blutglukose, Blutlipide sowie den Hormonstatus. Gerade bei Patienten mit kardiovaskulären Erkrankun gen und ED ist eine besonders sorgfältige Abklärung ratsam, da sexuelle Aktivität hier zu einer Verschlechterung der Grunderkrankung führen kann.4
Im Arzt-Patienten-Gespräch ist es wichtig, die Erwartungshaltung des Patienten zu kennen und den Patienten hinreichend auf die Möglichkeiten, aber auch auf die Grenzen der Therapie hinzuweisen. Der Patient sollte über die Ursache seiner ED informiert sein, die Diagnostik verstehen und die Therapieoptionen überblicken. In der Behandlung der ED ist die Compliance des Patienten und auch des Partners für den Erfolg der Therapie von großer Bedeutung.5
PDE-5-Hemmer zuerst
Als First-Line-Therapie gilt heute der Einsatz von PDE-5-Hemmern. Das PDE-5-Enzym hydrolisiert zyklisches Guanosinmonophosphat im Corpus cavernosum. Die Inhibition von PDE-5 führt zu einer Steigerung des arteriellen Blutflusses und einer Relaxation der glatten Muskelfasern. 6 Derzeit befinden sich vier für die Therapie der ED zugelassene PDE-5-Inhibitoren auf dem Markt. Bei diesen Medikamenten handelt es sich nicht um primäre Initiatoren einer Erektion. Es muss also eine sexuelle Stimulation erfolgen, damit der PDE-5-Hemmer die Erektion ermöglichen kann.
Apomorphin ist eine zentral wirksame Substanz, die ebenfalls die erektile Funktion verbessert. Dies geschieht durch eine Verstärkung der zentralen Steuerung der Erektion. Die Effektivität dieser Therapie liegt zwischen 28 % und 55 %.7 Durch eine sehr rasche Resorption hält die Erektion jedoch nur etwa 20 Minuten an. Vergleichstudien mit Sildenafil haben gezeigt, dass Apomorphine eine signifikant niedrigere Effektivität in der Therapie der ED besitzt. Auch andere orale Therapeutika, beispielsweise Yohimbin, ein zentral und peripher angreifender α2-adrenerger Antagonist, haben in randomisierten Placebostudien keine Verbesserung der ED zeigen können8.
… dann Schwellkörper – autoinjektionstherapie
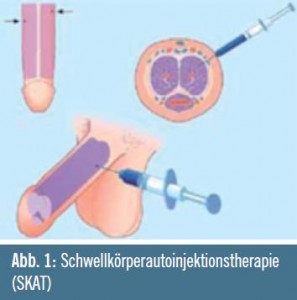
Patienten, die nicht auf diese orale First- Line-Therapie ansprechen, kann eine Second-Line-Therapie angeboten werden, basierend auf intrakavernös zu applizierenden Substanzen. Bei dieser Schwellkörperautoinjektionstherapie (SKAT) werden vasoaktive Substanzen vom Patienten selbst, geschlechtsverkehrabhängig, in den Schwellkörper injiziert (Abb. 1). Diese Methode wurde bereits Ende der 1970er Jahre entwickelt und bedeutete damals einen Meilenstein in der Therapie der ED. Phenoxybenzamin war das erste Medikament, das zur intrakavernösen Injektionstherapie verwendet wurde, jedoch aufgrund schwerer Entzündungen der Schwellkörper sowie daraus folgender Vernarbungen heute nicht mehr verwendet wird. Auch Papaverin wird aufgrund der Nebenwirkungen heute nicht mehr als Monotherapie eingesetzt wird. Die Kombination aus Papaverin (7,5–45 mg) und Phentolamin (0,25–1,5 mg) zeigte eine gute Effektivität in der Therapie der ED, mit Effektivitätsraten von bis zu 90 %, wobei Nebenwirkungen wie die Fibrosierung der Schwellkörper (10 %) oder Priapismen auftraten. Alprostadil (Caverject®) ist ein Medikament, das zur intrakavernösen ED-Therapie zur Verfügung steht. Die Behandlungsdosis liegt zwischen 5 und 40 μg. Die Erektion setzt nach 5–15 min ein und dauert dosisabhängig an. Die Erfolgsrate liegt bei Alprostadil bei etwa 70 %9. Nebenwirkungen wie Penisschmerzen (11 %), verlängerte Erektionen (5 %) und Priapismus (< 1 %) können auftreten.
Bei dieser Therapieform ist die Compliance des Patienten vorrangig. Die Dropout-Quote ist in der Literatur mit bis zu 68 % beschrieben10, wobei die meisten Patienten die Therapie in den ersten 3 Mo naten abbrechen. Die häufigsten Abbruchkriterien waren Angst vor der Selbstinjektion (23 %) oder Angst vor Schmerzen und Komplikationen (22 %).11 Trotzdem sollte die intrakavernöse Second-Line-Therapie bei Responseversagern der oralen ED-Therapeutika angeboten werden, da die allgemeine Erfolgsrate mit bis zu 80 % sehr hoch liegt.12
Der Wirkmechanismus der SKAT-Therapie liegt in einer Relaxation sowohl der Muskelzellen an den Penisarterien als auch der glatten Muskulatur der Corpora cavernosa. Die Blutgefäße erweitern sich, und Blut strömt vermehrt in die Schwellkörper. Es kommt also hier, anders als bei den oralen PDE-5-Hemmern, unabhängig von einer sexuellen Stimulation zu einer Erektion. Besonders nach der radikalen Prostatektomie ist die SKAT ein adäquates Mittel zur Wiederherstellung und Unterstützung der Erektion, wobei sie aufgrund der Invasivität und möglicher Komplikationen nicht als Mittel der ersten Wahl angesehen werden sollte und erst nach entsprechend erfolgloser Behandlung mit oralen Substanzen eingesetzt wird.
Medicated Urethral System for Erection (MUSE®): Alprostadil, ein Analogon des körpereigenen Botenstoffes Prostaglandin E1 (PGE1), das bei der Autoinjektionstherapie in den Schwellkörper gespritzt wird, findet auch bei MUSE® Anwendung. Hierbei wird über einen speziellen Applikator der Wirkstoff in die Harnröhre eingebracht. Diese nichtinvasive Methode ist besonders für Patienten geeignet, die Vorbehalte gegen die Injektionstherapie haben. Aufgrund der topischen Wirkung müssen vergleichsweise deutlich höhere Dosen appliziert werden (250–1000 ug).13 Die Erektion stellt sich nach etwa 15–20 Minuten ein und hält dann bis zu 60 Minuten an. Kontraindikationen für MUSE bestehen für Pa tienten mit Verformungen der Harnröhre, Penisdeformationen sowie Bluterkrankungen, wie etwa Leukämien oder Sichelzellanämien.
Vakuumerektionshilfen: Eine weitere, rein mechanische und relativ kostengünstige Möglichkeit, unabhängig von der Genese der ED eine Erektion zu erreichen, ist die Verwendung von Vakuumerektionshilfen oder so genannten „Vakuumpumpen“. Dabei wird mit Hilfe eines Plastikzylinders, der über den Penis gestülpt wird, durch Absaugen der Luft für einen Unterdruck gesorgt, der zu einem verstärkten venösen Rückstrom in die Schwellkörper und damit zu einer Erektion führt.
Ist der Penis ausreichend erigiert, wird zuerst an der Peniswurzel ein Gummiring übergestreift, der den weiteren Blutabfluss verhindert, und anschließend der Zylinder entfernt. Nach dem Geschlechtsverkehr wird der Ring wieder abgenommen, wodurch der Penis erschlafft.
Die so hervorgerufenen Erektionen sollten nicht länger als 30 Minuten andauern, da es sonst zu schweren Schäden und Thrombosierungen des Schwellkörpers kommen kann. Vakuumerektionshilfen stellen eine einfache Alternative zur medikamentösen Therapie der ED dar, wenn Patienten auf die oralen und lokal wirkenden Substanzen nicht reagieren oder diese aufgrund spezifischer Begleiterkrankungen kontraindiziert sind. Insgesamt ist diese Methode nebenwirkungsarm, die häufigsten unerwünschten Effekte sind lokaler Natur. So können Schmerzen im Bereich des Konstriktionsrings und kleinere subkutane Hämatome entstehen, ferner werden von manchen Patienten lokales Kältegefühl, ausbleibende Rigidität und schmerzhafte oder erschwerte Ejakulationen beklagt.
Third Line: Penisimplantate
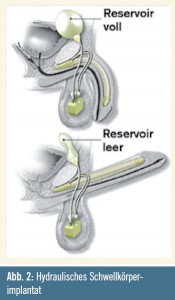
Als Third-Line-Therapie bleiben noch die Penisimplantate, wobei man semirigide von hydraulischen Implantaten unterscheidet. Der Patient muss gründlich über die damit verbundene vollständige mechanische Zerstörung der Corpora cavernosa und damit über die Irreversibilität des Eingriffs aufgeklärt sein. Während früher in den meisten Fällen semirigide, biegsame „Penisprothesen“ aus Metall und später aus Silikon Verwendung fanden, die eine für den Geschlechtsverkehr ausreichende Steifigkeit aufweisen, haben sich in den letzten Jahren hydraulische Schwellkörperimplantate zum Standard entwickelt. Sie sind aus drei Teilen zusammengesetzt, den Zylindern, welche die Schwellkörper ersetzen sollen, einem Ventil, das ins Skrotum eingelegt wird und von dort aus komfortabel bedienbar ist, und aus einem Flüssigkeitsreservoir, das hinter dem Musculus rectus abdominis und neben der Harnblase platziert wird. Die einzelnen Komponenten werden durch spezielle Schläuche miteinander verbunden (Abb. 2). Der Patient kann so individuell bei Bedarf durch wenige Pumpbewegungen am Skrotum eine kohabitationsfähige Erektion erreichen. Operationen an den Schwellkörpern sollten spezialisierten Zentren vorbehalten sein. Komplikationen implantierbarer Komponenten sind einerseits Materialversagen, welches durch stetige Weiterentwicklung seltener geworden ist, und andererseits ein erhöhtes Infektionsrisiko, vor allem bei vorbelasteten Patienten etwa mit Diabetes mellitus.
Mit der Implantation eines modernen Schwellkörperersatzes bekommen Patienten mit therapierefraktärer organogener erektiler Dysfunktion die Chance, wieder ein erfülltes Sexualleben haben zu können. Dies führt zu den höchsten Zufriedenheitsraten bei ED-Patienten, weil hier eine permanente Problemlösung angeboten werden kann.
Take Home Message
Den größten Fortschritt in der Therapie der ED hat im letzten Jahrzehnt zweifelsfrei der Einsatz der oralen Pharmakotherapie gebracht. PDE-5-Hemmer verfügen über eine hohe Effektivität, hohe Sicherheit und geringe Nebenwirkungen.
Für Patienten, die keinen Benefit aus der oralen Therapie haben, kommen intrakavernös zu applizierende Substanzen sowie Penisimplantate als weitere Therapieoption in Frage.
Die optimale Therapie für Patienten mit ED muss effizient, nebenwirkungsarm, zeitlich optimal steuerbar und einfach in der Handhabung sein.
1 Braun et al., Int J Impot Res 2000; 12(6):305–11
2 Feldman et al., J Uro 1994; 151:54–61
3 Rao et al., Urol Clin North Am 2001; 28:309–319
4 DeBusk et al., Am J Cardiol 2000; 86:62F–68F
5 Rosen et al., J Sex Ther 1994; 20:67–85
6 Goldstein et al., N Engl J Med 1998; 338:1397–1404
7 Brock et al., J Urol 2002; 168:1332–1336
8 Costabile et al., J Urol 1998; 161:1819–1822
9 Porst et al., J Urol 1996; 155:802–815
10 Flynn et al., Br J Urol 1996; 78:628–631
11 Buvat et al., J Urol 1998; 116–119
12 Saenz et al., Eur Urol 2004; 45:339–344
13 Porst et al., In J Impot Res 2001; 13:192–199