Neue ESH/ESC-Guidelines zur arteriellen Hypertonie
Beim ESC-Kongress in München wurden die neuen gemeinsamen Hypertonie-Guidelines der European Society of Hypertension (ESH) und der European Society of Cardiology (ESC) im Detail präsentiert. Die Volltextversion ist seither online (escardio.org/Guidelines) erhältlich. Die im Herbst 2017 veröffentlichte US-Guideline hatte ja viel diskutierte und kritisierte Senkungen der Schwelle zur Diagnose Hypertonie (ab 130/80 mmHg Office-Blutdruck) und Senkungen der Therapieziele (< 130/80 mm Hg für die meisten Patientengruppen) propagiert, somit waren viele sehr gespannt auf die europäischen Empfehlungen. Erwartungsgemäß fielen die Änderungen geringer als bei den US-Empfehlungen aus. Aufgrund der Studienlage ist aber auch in Europa eine Tendenz zu niedrigeren Blutdruckzielwerten erkennbar.
Klassifikation des Blutdrucks
Grundlage ist weiterhin der Office-Blutdruck. Optimaler Blutdruck ist nach wie vor mit < 120/< 80 mmHg definiert, normaler Blutdruck mit 120–129/80–84 mmHg, hochnormaler Blutdruck mit 130–139/85–89 mmHg. Die Schwelle zum Bluthochdruck bleibt 140/90 mmHg (Office-Blutdruck). Dies entspricht im 24-Stunden-Blutdruckmonitoring einem 24-Stunden-Durchschnitt von 130/80 mmHg, einem Tagesdurchschnitt von 135/85 mmHg und einem nächtlichen Durchschnitt von 120/70 mmHg, weiters einem Durchschnitt in der Blutdruckselbstmessung von 135/85 mmHg.
Blutdruckmessung
Obwohl die Einteilung in Blutdruck-Kategorien entsprechend dem Office-Blutdruck erfolgen soll, gibt es eine breite Palette an Indikationen für 24-Stunden-Blutdruckmonitoring und Blutdruckselbstmessung:
- mögliches Vorliegen einer White-Coat-Hypertension: z. B. Grad 1 Hypertonie bei der Office-Messung, oder deutliche Erhöhung des Office-Blutdrucks ohne Endorganschaden
- mögliches Vorliegen einer maskierten Hypertonie: z. B. hoch-normaler Blutdruck bei der Office-Messung, oder normaler Office-Blutdruck mit Endorganschaden oder hohem kardiovaskulären Risiko
- Hypotonie nach dem Aufstehen (Orthostase) oder postprandiale Hypotonie bei behandelten und unbehandelten Personen
- resistente Hypertonie: Nichterreichen der Blutdruckzielwerte unter zumindest 3 Antihypertensiva
- Evaluierung der Blutdruckkontrolle, besonders bei behandelten Hochrisikopatienten
- überhöhter Blutdruck bei körperlicher Belastung
- starke Schwankungen bei der Office-Messung
- Symptome, die für hypotensive Episoden unter der Therapie sprechen
- nur 24-Stunden-Blutdruckmonitoring: Messung des nächtlichen Blutdrucks und des Dipping-Status (Verdacht auf nächtliche Hypertonie, z. B. Schlafapnoesyndrom, chronische Niereninsuffizienz, Diabetes, endokrine Hypertonie, autonome Dysfunktion)
Risikostratifizierung
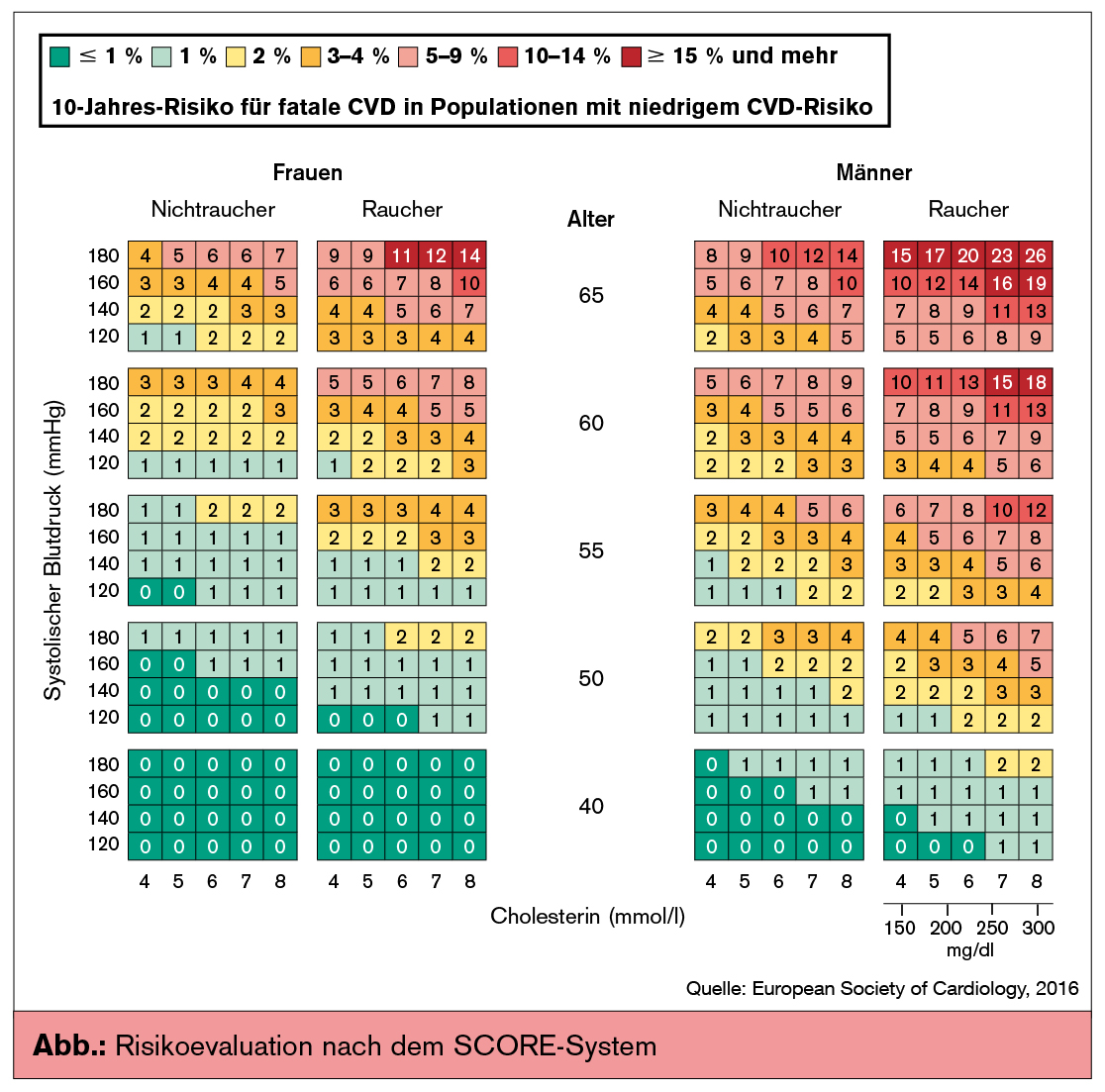
Bei Hypertonie bestehen häufig weitere kardiovaskuläre Risikofaktoren. Die Einschätzung des kardiovaskulären Risikos wird mit den ESC-Präventionsguidelines harmonisiert und sollte mit dem SCORE-System erfolgen (Abb.). Zu der Liste der kardiovaskulären Risikofaktoren (z. B. Alter, Cholesterin, Rauchen etc.) wurden erhöhte Harnsäure, früher Beginn der Menopause, psychosoziale Faktoren und Ruhe-Herzfrequenz > 80/min addiert.
Das mittels SCORE ermittelte Risiko wird bei Vorliegen asymptomatischer hypertoniemediierter Organschäden (hypertension-mediated organ damage; HMOD) modifiziert. Diese sollten daher aktiv gesucht werden.
Hypertonievermittelte Organschäden (HMOD)
- arterielle Gefäßsteifigkeit: Pulsdruck (bei älteren Personen) > 60 mmHg, carotid-femorale Pulswellengeschwindigkeit (PWV) > 10 m/sec
- Linksherzhypertrophie (EKG-Kriterien)
- Linksherzhypertrophie (Echo-Kriterien)
- Mikroalbuminurie oder erhöhte Albumin-Kreatinin-Ratio
- mäßige (GFR 30–59 ml/min) oder schwere (GFR < 30 ml/min) Nierenfunktionseinschränkung
- Ankle Brachial Index (ABI) < 0,9
- fortgeschrittene Retinopathie (Blutungen, Exsudate, Papillenödem)
Als basale Screeningtests werden EKG, Harnteststreifen, Kreatinin und Fundoskopie (bei Grad-2- und -3-Hypertonie) empfohlen. Als weiterführende Untersuchungen werden Echo, Carotis-vertebralis-Duplex, abdominaler Ultraschall (Niere, abdominelle Aorta, Nebennieren, Nierenarterie), PWV, ABI, kognitive Tests (bei Symptomen) und CT/MRI des Gehirns (bei Symptomen) empfohlen.
Zu den etablierten kardiovaskulären Erkrankungen zählen neben den bekannten, wie zerebrovaskuläre Erkrankungen (Insult, intrazerebrale Blutung, TIA), koronare Herzerkrankung (Myokardinfarkt, Angina, Revaskularisierung) und periphere arterielle Verschlusserkrankung nun auch atheromatöse Plaques (Bildgebung), Herzinsuffizienz und Vorhofflimmern.
Generell wird dem globalen kardiovaskulären Risiko vermehrte Aufmerksamkeit geschenkt. Daraus folgt z. B., dass bei Patienten mit mäßiggradig oder stark erhöhtem kardiovaskulärem Risiko die Indikation für eine Statintherapie sowie für eine Thrombozytenaggregationshemmung geprüft werden muss.
Beginn einer medikamentösen Blutdrucksenkung – wann?
Als Basismaßnahme sind Lebensstilmaßnahmen (s. u.) immer empfehlenswert bzw. erforderlich.
Indikation für medikamentöse antihypertensive Therapie:
- hochnormaler Blutdruck (130–139/85–89 mmHg): überlegenswert bei Patienten mit sehr hohem kardiovaskulären Risiko, besonders Patienten mit koronarer Herzerkrankung
- Grad-1-Hypertonie: Bei hohem und sehr hohem kardiovaskulärem Risiko besteht eine eindeutige Indikation für eine medikamentöse Therapie. Bei niedrig-mäßigem kardiovaskulären Risiko besteht eine Indikation für eine medikamentöse Therapie bei erhöhtem Blutdruck trotz Lebensstilmaßnahmen nach 3–6 Monaten.
- Grad-2- und -3-Hypertonie (d. h. > 160/> 100 mmHg): Es besteht eine klare Indikation für eine medikamentöse antihypertensive Therapie. Ziel ist eine gute Blutdruckkontrolle innerhalb von 3 Monaten.
Indikation für medikamentöse antihypertensive Therapie im Alter:
- ältere fitte Patienten (auch > 80 Jahre): Beginn mit einer medikamentösen antihypertensiven Therapie bei SBP > 160 mmHg
- ältere fitte Patienten > 65 Jahre, aber < 80 Jahre: Beginn mit einer medikamentösen antihypertensiven Therapie bei SBP > 140 mmHg
Welche Blutdruckzielwerte sollen erreicht werden?
Zur Erinnerung: In den Guidelines 2013 wurde < 140/90 mmHg unabhängig vom kardiovaskulären Risiko empfohlen bzw. 150–140/90 mmHg für Ältere.
Die neuen Empfehlungen, zusammengefasst in der Tabelle, resultieren aus der Abwägung folgender Studienergebnisse bzw. Meta-Analysen:
- Blutdrucksenkung < 130/80 mmHg reduziert kardiovaskuläre Ereignisse.
- Niedrigere Blutdruckwerte unter Therapie führen vermehrt zu Nebenwirkungen und zum Absetzen einer medikamentösen Therapie.
- Derzeit erreichen weniger als 50 % der behandelten Patienten den Zielwert < 140 mmHg SBP
- Die Evidenz für niedrigere Blutdruckzielwerte ist bei wichtigen Patientengruppen (Ältere, Diabetiker, Patienten mit Niereninsuffizienz) weniger stark.
Die neue Empfehlung 2018 lautet:
- erstes Ziel: < 140/90 mmHg (Office-Blutdruck) für alle Patienten
- bei guter Verträglichkeit: Zielwert 130/80 mmHg oder niedriger für die meisten Patienten
- DBP < 80 mmHg für alle hypertensiven Patienten (schwächerer Empfehlungsgrad)
SBP-Ziele bei besonderen Patientengruppen:
- Alter < 65 Jahre: 120 bis < 130 mmHg
- Alter > 65 Jahre: 130 bis < 140 mmHg (Nebenwirkungen beachten)
- Diabetes: 130 mmHg oder niedriger (wenn vertragen)
- KHK: 130 mmHg oder niedriger
- chronische Niereninsuffizienz: 130 bis < 140 mmHg
- nach Insult/TIA: 120 bis <130 mmHg (schwächerer Empfehlungsgrad)
Eine medikamentöse Blutdrucksenkung unter 120/70 mmHg wird nicht empfohlen.
Zielwerte für Out-of-Office-Messungen sind weiterhin nicht evidenzbasiert verfügbar, eine randomisierte Outcome-Studie, basierend auf Out-of-Office-Blutdruckmessungen, ist erst im Laufen (MASTER-Studie). Ein Office-BD-Zielwert von 130 mmHg SBP dürfte etwa einem 24-Stunden-Durchschnitt von 125 mmHg und einem Durchschnitt in der Selbstmessung von < 130 mmHg entsprechen.
Die Rolle der Lebensstilmaßnahmen
Lebensstilmaßnahmen können das Auftreten einer Hypertonie sowie die Notwendigkeit einer medikamentösen Therapie bei Grad-1-Hypertonie verhindern oder verzögern. Sie können die Effektivität einer medikamentösen Therapie steigern, sollten bzw. dürfen eine solche – wenn nötig – aber nicht verzögern.
Folgende Lebensstilmaßnahmen werden empfohlen:
- Kochsalzrestriktion: < 5 g pro Tag
- Einschränkung des Alkoholkonsums: weniger als 14 Einheiten pro Woche für Männer, weniger als 8 Einheiten pro Woche für Frauen (1 Einheit = 125 ml Wein oder 250 ml Bier)
- reichlich Zufuhr von frischem Obst, Gemüse, Nüssen, Olivenöl; Verwendung von fettarmen Milchprodukten; Einschränkung bei rotem Fleisch
- Gewichtsreduktion, Vermeidung eines BMI > 30 / Bauchumfang > 102 cm (M) bzw. > 88 cm (F); Anstreben eines BMI 20–25 bzw. Bauchumfang < 94 cm (M) bzw. < 80 cm (F)
- regelmäßige aerobe sportliche Betätigung (zumindest 30 min mäßige dynamische Betätigung an 5–7 Tagen der Woche)
- Nikotinkarenz
Medikamentöse antihypertensive Therapie – Durchführung
Weniger als 50 % der behandelten Hypertoniker erreichen die Therapieziele. Unter einem Stufenschema bleiben viele Patienten bei der Monotherapie stehen („therapeutic inertia“). Initiale Kombinationstherapie führt zu rascher, effektiver, gut verträglicher Blutdruckkontrolle. Die Kombination mehrerer Wirkstoffe in einer Tablette („single-pill combination“) führt zu besserer Adhärenz.
- Für die meisten Patienten wird eine initiale medikamentöse 2-fach-Kombinationstherapie empfohlen (Ausnahmen sind gebrechliche ältere Patienten oder Grad-1-Hypertonie bei niedrigem kardiovaskulären Risiko).
- Diese enthält bevorzugt einen ACE-Hemmer/ARB und einen Kalziumantagonisten oder ein Diuretikum.
- Betablocker sollten mit ACE-Hemmern/ARBs, Kalziumantagonisten oder Diuretika, insbesondere aus kardialen Indikationen (Angina Pectoris, post MCI, Herzinsuffizienz, Herzfrequenzkontrolle) kombiniert werden.
- Falls eine 2-fach-Kombination nicht ausreicht, ist eine 3-fach-Kombination (meist ACE-I/ARB + CCB + Diuretikum) als Single-Pill-Kombination empfehlenswert.
- Falls die 3-fach-Kombination nicht ausreicht, wird als vierte Substanz Spironolacton empfohlen. Falls dies nicht vertragen wird, anstelle dessen Amilorid, höhere Dosen eines Diuretikums, Betablocker, oder Alphablocker.
- ACE-I und ARB dürfen nicht kombiniert werden.
Resümee aus österreichischer Sicht
Die neuen europäischen Hypertonie-Empfehlungen sind gut ausgewogen und durch Belassen der Definition für Hypertonie ab 140/90 mmHg etwas weniger „aggressiv“ (oder „konsequent“, je nach Standpunkt) als die US-amerikanischen. Da beide letztlich auf derselben Studienlage beruhen, ist eine Tendenz zu niedrigeren Zielwerten in beiden Empfehlungen erkennbar.
In Österreich haben wir schon lange eine Tradition in der Out-of-Office-Blutdruckmessung. In den neuen ESH/ESC-Guidelines wird nun erstmals die Möglichkeit der Diagnosestellung „Hypertonie“ mittels Out-of-Office-Blutdruckmessung (24-Stunden-Messung, Selbstmessung) anerkannt, dies ist aus unserer Sicht ein Schritt in die richtige Richtung.