Gelenkschirurgie am oberen Sprunggelenk
Supinationstraumata des oberen Sprunggelenks (OSG) zählen zu den häufigsten Verletzungen bei sportlich aktiven Personen. Aus ihnen resultieren, je nach Schweregrad, Läsionen des lateralen Bandapparates des oberen Sprunggelenks, der aus Lig. fibulotalare anterius (ATFL), Lig. fibulocalcaneare (CFL) und Lig. fibulotalare posterius (PTFL) besteht. Werden die akuten Verletzungen nicht adäquat behandelt, kann eine chronische Instabilität des OSG entstehen. Zudem wird das Krankheitsbild für das Auftreten frühzeitiger Osteoarthrose des OSG verantwortlich gemacht. Begünstigende Faktoren für das Entstehen einer chronischen Instabilität stellen Rückfußdeformitäten sowie Defizite der propiozeptiven Wahrnehmung dar. Wird im Fall einer akuten Verletzung in erster Linie ein konservatives Therapiemanagement verfolgt, so ist im Fall der chronischen Instabilität bei Versagen nicht operativer Maßnahmen ein chirurgisches Vorgehen angezeigt.
Bildgebende Diagnostik
Aus diagnostischer Sicht steht neben der spezifischen Anamnese die klinische Untersuchung im Vordergrund. Dabei kann durch Funktionstests – zum Beispiel den vorderen Schubladentest – eine Insuffizienz insbesondere des ATFL demaskiert werden. Bildgebend wird der Untersuchungsgang durch Projektionsröntgenaufnahmen ergänzt. Dabei liegt das Augenmerk auf der Rückfußstellung und respektiven ossären Pathologien. Mittels Magnetresonanztomografie kann die ligamentäre Situation durch erfahrene Befunder detailliert beurteilt werden. Ferner werden osteochondrale Läsionen, die oftmals zusätzlich auftreten, zur Darstellung gebracht.
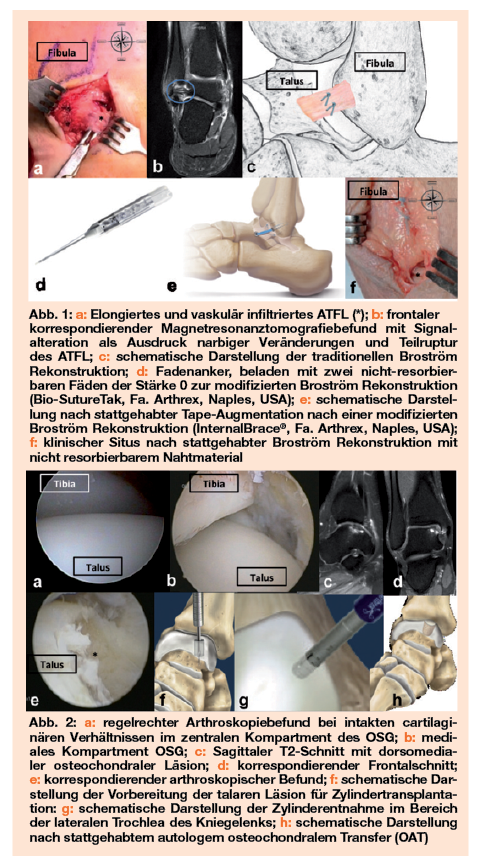
Aus operativer Sicht stehen im Wesentlichen anatomische und nicht-anatomische Rekonstruktionsmöglichkeiten zur Verfügung. Das zugrunde liegende Prinzip ist bei ersteren die Rekonstruktion des ATFL durch Bandreste oder anderes lokales Gewebe, wobei der Verlauf des Konstrukts jenen des naiven Bandes entspricht. Bei Zweiteren werden körpereigene oder körperfremde Sehnentransplantate verwendet, um stabile Verhältnisse zu restaurieren. Dabei wird allerdings der Bandverlauf nicht immer berücksichtigt. Als Primäreingriff werden anatomische Verfahren bevorzugt, da sie bessere funktionelle Resultate liefern und keine weiteren Strukturen des aktiven Bewegungsapparats affektiert sind. Die Wahl des adäquaten Operationsverfahrens hängt von den Faktoren Instabilitätsausmaß, Gewebequalität, Body-Mass-Index, Patienten-Compliance, Rückfußalignement, respektive Voreingriffen, Begleitverletzung und Peronealsehnenstatus ab. Seit der Erstbeschreibung der „verzögerten anatomischen Rekonstruktion“ durch Brostöm 1960 wurde die Technik mehrfach modifiziert. Die Originaltechnik besteht aus einer direkten Naht der Bandreste des rupturierten ATFL respektive aus einer Raffung, so eine isolierte Elongation vorliegt. Eine wesentliche Addition stellt dabei die Augmentation mittels Retinaculum Mm. Extensorum inferius (IER) dar, die von Gould 1980 propagiert wurde. Dabei wird nach stattgehabter Bandnaht das IER transossär an die Fibulaspitze im Bereich des fibulären Footprints des ATFL vernäht, wodurch eine wesentliche Erhöhung der Konstruktstabilität erzielt werden kann. Eine weitere entscheidende Verbesserung der Stabilität der Rekonstruktion konnte durch den Einsatz von Fadenankern erreicht werden. Dabei konnte biomechanisch bewiesen werden, dass die Platzierung des Ankers an der Fibulaspitze und konsekutive Fixation/Raffung der Bandreste ebendort zu besseren Ergebnissen führt als selbige Prozedur im Bereich der talaren Insertion.
Interferenzschrauben zur Fixation
Das Verfahren nach Broström mit Fadenankerfixation respektive mit Gould Modifikation kann offen, arthroskopisch assistiert oder rein arthroskopisch durchgeführt werden. Es konnte bislang keine Überlegenheit einer bestimmten Methode gezeigt werden. Die Verwendung artifizieller Materialien zur Augmentation der Broström Rekonstruktion stellt eine rezente Neuerung dar. Dies ermöglicht die Ausweitung der anatomischen Rekonstruktion auf Patienten mit kritischen biomechanischen Verhältnissen, zum Beispiel Rückfußvarus, Patienten mit schlechten Gewebsverhältnissen der anatomischen Strukturen, zum Beispiel Revisionseingriffe, beziehungsweise Patienten mit hohem funktionellen Anspruch, zum Beispiel Leistungssportler, da bei dieser Patientengruppe Rehabilitation forciert werden kann und die Dauer der Immobilisation des Sprunggelenks dadurch verkürzt wird. (Abb. 1) Sollte dies nicht mehr möglich sein, finden extraanatomische Verfahren Anwendung. Als historisch wesentliche Verfahren sind jene nach Chrisman-Snook (Peroneus Brevis Split und Verwebung im Bereich des ATFL und CFL Bandverlaufen über Knochenkanäle), Watson-Jones (gesamte autologe Peroneus brevis-Sehne durch Fibula und Talus verwoben) und Evans (gesamte autologe Peroneus brevis-Sehne nur durch schrägen fibularen Bohrkanal geführt). Auch diese Techniken wurden modifiziert und die Verwendung von Interferenzschrauben zur Fixation der Sehnentransplantate erlaubt mittlerweile eine Orientierung, die der naiven Anatomie mehr entspricht. Ferner werden simultan zur Kreuzbandchirurgie Semitendinosus-Gracilis Transplantate eingesetzt, um die Peronealsehnen, die per se als laterale Stabilisatoren gelten, nicht zu affektieren. Dennoch können diese Verfahren den ATFL und CFL Bandverlauf nicht exakt imitieren.
Osteochondrale Läsionen
Osteochondrale Läsionen stellen eine häufige Pathologie im Bereich des OSG dar, wobei Ätiologie und Pathogenese nicht restlos geklärt sind. Die Symptomatik ist charakterisiert durch dumpfen, „tiefen“ artikulären Schmerz, welcher belastungsassoziiert ist. Ist es bereits zur Dissekatlösung gekommen und wirkt diese als freier Gelenkskörper, können auch Blockaden auftreten. Die Läsionen können traumatischen oder nicht traumatischen Ursprungs sein und ihre Prognose ist von Ausdehnung und patientenbezogenen Faktoren abhängig. Der Verlauf ist divers und reicht von einem asymptomatischen Zustandsbild bis hin zur Unfähigkeit, sportliche Aktivitäten auszuüben.
Als primäre bildgebende Diagnostik finden Projektionsröntgenaufnahmen Anwendung, auf Basis welcher bereits eine Klassifikation (Berndt and Hardy) durchgeführt werden kann. Zur detaillierten Untersuchung wird Magnetresonanztomografie eingesetzt. Hierbei muss allerdings exakt zwischen umgebendem Knochenmarksödem und eigentlicher Läsion differenziert werden. Einige Autoren propagieren auch den isolierten Einsatz von Computertomografie als bildgebendes Verfahren. (Abb. 2)
Knochenmarksstimulierende Techniken
Primär werden in den meisten Fällen konservative Therapiemaßnahmen angewandt. Diese beinhalten Ruhigstellung mittels Gips oder Walker Stiefel, Aktivitätsmodifikation, nicht steroidale antirheumatische Medikamente und intraartikuläre Kortikoidinjektionen. Eine dislozierte osteochondrale Fraktur stellt eine Kontraindikation für dieses Behandlungsverfahren dar.
Symptomatische, konservativ therapieresistente Läsionen werden einem operativen Vorgehen zugeführt. Dabei reichen die Optionen von interner Fixation des gelösten Fragmentes über knochenmarksstimulierende Techniken, osteochondralen autologen Transfer (OAT) bis hin zu matrixgestützter autologer Chondrozytenimplantation (MACT). Bis zu einer Defektgröße von 1,5 cm2 werden knochenmarksstimulierende Techniken wie arthroskopische Mikrofrakturierung und antero- oder retrograde Bohrung angewandt. Dieses Verfahren führt zu guten klinischen Resultaten, wobei aus histologischer Sicht nur Faserknorpel und nicht hyaliner Knorpel regeneriert wird. Bei größeren Defekten oder Revisionseingriffen kann OAT eingesetzt werden. Bei dem einzeitigen Verfahren werden osteochondrale Stanzzylinder aus wenig belasteten Arealen des Kniegelenks (laterale Trochlea, dorsolaterale Notch) entnommen und im Bereich des Talus eingesetzt. (Abb. 2) Den Vorteilen der biologischen Rekonstruktion mit hyalinem Knorpel und autologem subchondralem Knochen, der Einzeitigkeit des Verfahrens und der vorhandenen Langzeitergebnisse stehen die Nachteile der „Donor-site Morbidity“ (Kniegelenk) und der faserknorpeligen Randzonen mit Belastungsspitzen des Zylindertransplantates gegenüber.
Die autologen Chondrozytentransplantationen stellen ein zweizeitiges Verfahren dar und können isoliert (ACI) oder matrixgestützt (MACT) durchgeführt werden. Hierbei werden durch Knorpelbiopsie Chondrozyten gewonnen, diese in Kulturmedium gezüchtet und im Rahmen eines Zweiteingriffes auf einer Trägermatrix eingebracht. Eine Spongiosaunterfütterung bei subchondraler Defektzone wird additiv durchgeführt. Dem theoretischen Vorteil der Regeneration des hyalinen Gelenksknorpels stehen die Zweizeitigkeit des Eingriffs, hohe Kosten sowie das Fehlen von Langzeitresultaten gegenüber. Ferner konnte bislang keine klinische Überlegenheit zu anderen Eingriffen gezeigt werden. Neue chirurgische Therapieansätze zielen auf eine Kombination biologischer, chemischer und struktureller Maßnahmen ab. Dies ist derzeit allerdings als experimentell zu betrachten.
Literatur beim Verfasser