Thermische Traumata: Erstversorgung entscheidet
Das sind thermische Schädigungen der Haut, der Hautanhangsgebilde und eventuell auch tiefer liegender Gewebe; eine Verbrennung ist eine Schädigung durch Feuer oder Kontakt mit heißen Gegenständen, eine Verbrühung durch heiße Flüssigkeiten oder Dampf. Vergleichbare Schäden können auch durch Säuren und Laugen entstehen! Das „thermische Trauma“ führt in Abhängigkeit von seiner Tiefe und Ausdehnung nicht nur zu einer örtlichen Gewebeschädigung, sondern löst eine Vielzahl von Vorgängen aus, die in einen Verbrennungsschock einmünden, dessen Spätkomplikation die Verbrennungskrankheit ist.
Bei einer Verbrennungstiefe ab zweitem Grad und einer Verbrennungsfläche von mehr als 20 % beim Erwachsenen, 10 % bei Kindern oder 5 % bei Säuglingen muss mit der Entstehung eines Verbrennungsschocks und somit mit einer lebensbedrohlichen Störung für den Patienten gerechnet werden. Die Schwere einer Verbrennungskrankheit wird in den ersten Stunden und Tagen mitentscheidend vom Zeitpunkt und der Qualität der Erstversorgung bestimmt! Daher sollte die genaue und exakte Tiefen- und Flächenbestimmung immer durch mit Brandverletzungen erfahrene Ärzte gestellt werden.
Die Erstversorgung vor Ort umfasst das Löschen brennender Kleidung, die Kühlung der verbrannten Areale, aber auch das Warmhalten des Verunfallten, da Brandverletzte sehr rasch auskühlen. Weiters gilt es, Verbrennungswunden mit sauberen Tüchern abzudecken, wobei weder Puder, Mehl oder Cremes auf die Wunde aufgetragen werden sollten, da diese die exakte Beurteilung im Krankenhaus erschweren. Der Geschädigte sollte aufgrund der Schockgefahr nicht unbeaufsichtigt bleiben, eine adäquate Schmerztherapie sollte eingeleitet und der Verletzte an ein Brandverletzten-Zentrum transferiert werden.
Die wichtigsten therapeutischen Maßnahmen von Schwerverletzten im Brandverletzten-Zentrum sind im Wesentlichen die Vermeidung des Verbrennungsschocks durch geeignete Flüssigkeitssubstitution, die frühzeitige Nekrosektomie und tiefenspezifische Deckung bei operationspflichtigen Verbrennungen, eine Optimierung der Ernährung des Patienten, insbesondere durch frühzeitige enterale Ernährung, und Prävention septischer Komplikationen.
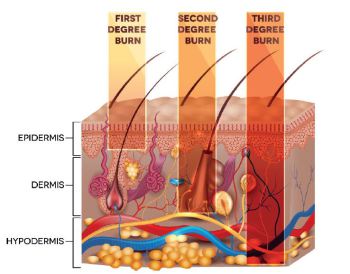
Das Verbrennungstrauma stellt eine der komplexesten Verletzungen dar, wobei es infolge des Traumas zu zahlreichen physiologischen, metabolischen und immunologischen Reaktionen und Veränderungen kommt. Unabhängig von der Ursache für das Trauma ist eine exakte Schwerebeurteilung von entscheidender Bedeutung für die Planung der Behandlung. Eine wichtige Entscheidung bei der Behandlung von Verbrennungen stellen die exakte Tiefenbestimmung und die exakte Bestimmung der Ausdehnung dar. Das Ausmaß der Schädigung ist abhängig von Temperatur, Einwirkungsdauer und Art der Wärmequelle. Je nachdem, welche Schichten der Haut von der Schädigung betroffen sind, wird zwischen I°- bis III°-Verbrennungen unterschieden.
Neben intensivmedizinischen Maßnahmen wie der künstlichen Beatmung, der medikamentösen Unterstützung des Kreislaufs und künstlicher Ernährung sind Operationen, bei größerem Ausmaß auch in Etappen notwendig, um primär abgestorbene Hautpartien zu entfernen. Hauttransplantationen dienen einem Wundverschluss und ersetzen die abgestorbenen Hautanteile. Die dazu notwendige Haut wird als Spenderhaut direkt vom Patienten in einer sehr dünnen Schicht entnommen. Die Spenderareale heilen ähnlich einer Schürfwunde in zehn bis 14 Tagen von selbst ab.
Ist die Möglichkeit der ausreichenden Eigenhauttransplantation nicht gegeben, weil es zu wenig Entnahmemöglichkeiten bei ausgedehnten Verbrennungen gibt, der Zustand des Patienten eine Operation vorläufig nicht zulässt oder die nekrosektomierte Wunde für Eigenhauttransplantate noch nicht bereit ist, werden zur Überbrückung verschiedene Formen des temporären Hautersatzes angewendet. Dazu gehören die allogene Spalthauttransplantation und xenologe Transplantate wie etwa Schweinehaut, mit denen ein vorübergehender Wundverschluss für eine bis zwei Wochen erreicht werden kann, sowie der künstliche Hautersatz, der eine vorübergehende Wundabdeckung gewährleistet.
Bei Verbrennung Grad IIa kann bei abgeschlossener Heilung mit der Hautpflege durch rückfettende Salben begonnen und auf den Verband verzichtet werden. Bei zeitgerechter Wundheilung entstehen im Allgemeinen keine hypertrophen Narben, je nach Hauttyp können allerdings Pigmentierungsunterschiede verbleiben. Eine intensive Sonneneinstrahlung sollte für die ersten sechs bis zwölf Monate auf jeden Fall vermieden werden. Dies lässt sich zum Beispiel durch die Verwendung von Sonnenschutzcreme mit hohem Lichtschutzfaktor und bedeckende Kleidung einhalten.
Bei Verbrennung Grad IIb und III muss transplantierte Haut besonders gepflegt werden. Tägliches Einfetten der Haut ist notwendig, da durch die Hauttransplantation nur die Hautzellen, jedoch nicht die zugehörigen Schweiß- oder Talgdrüsen mit transplantiert werden. Auch hier sollten die operierten Areale keiner intensiven Sonneneinstrahlung ausgesetzt werden. Gegen eine starke Narbenbildung wirken abhängig von der Behandlung das Tragen von Kompressionswäsche und die tägliche Massage des Narbengewebes. Narben, die Gelenke in ihrer Funktion beeinträchtigen oder kosmetisch stören, sollten im Verlauf frühzeitig von einem plastischen Chirurgen beurteilt und entsprechend behandelt werden. Schwerbrandverletzte bleiben in ständiger Kontrolle und können die einzelnen Verfahren zum gegebenen Zeitpunkt mit ihrem behandelnden Arzt besprechen. Zu den möglichen Verfahren zählen Kompressionsbekleidung, Anfertigung von Spezialschienen oder Hilfsmitteln, die Applikation von speziellen Silikonfolien, eine Laserbehandlung, das operative Auflösen von Narbensträngen und kosmetisch-ästhetische Korrekturen, zum Beispiel im Gesicht.