Erhöhte Rigidität der Kopfspeicheldrüsen bei Sjögren Syndrom: mit reduzierter Speichelproduktion assoziiert
Das primäre Sjögren-Syndrom (pSS) gehört in seiner primären und sekundären Form mit einer Prävalenz von etwa 0,2–1,0 % der erwachsenen Bevölkerung zu den häufigsten entzündlich-rheumatischen Erkrankungen. Klinischer Leitbefund ist das „Sicca-Syndrom“ mit Keratokonjunktivitis sicca, Stomatitis sicca und/oder rezidivierenden Schwellungen der Kopfspeicheldrüsen. Häufig betrifft das „Sicca-Syndrom“ auch die Atemwege, die Haut und den Urogenitaltrakt. Die häufigsten extraglandulären Symptome der Patienten sind eine ausgeprägten Müdigkeit sowie Arthralgien und Myalgien.
Bei Patienten mit pSS besteht ein gegenüber der Normalbevölkerung etwa 19-fach erhöhtes Risiko für die Entwicklung maligner Lymphome, insbesondere für Non-Hodgkin-Lymphome (NHL) der B-Zell-Reihe.
Zur Diagnose der SS werden in der Praxis oft die europäischamerikanischen Konsensuskriterien angewandt, obwohl diese für die Klassifikation von Patienten mit SS im Rahmen klinischer Studien entwickelt wurden (Tab.). Die Therapie des SS ist in der Regel symptomatisch. Die Stimulation der glandulären Restfunktion mit Hilfe des M3-Rezeptoragonisten Pilocarpin (Salagen®) führte in einer prospektiven Studie zur Besserung der Sicca-Symptomatik. Ergänzend kann durch Substitution von Tränen- und Speichelflüssigkeit eine Linderung der Trockenheitsbeschwerden erreicht werden. Die Wertigkeit von Immunsuppressiva ist für die Behandlung des pSS umstritten. Insbesondere zur Behandlung der Sicca-Symptome waren Immunsuppressiva wie Hydroxychloroquin, Methotrexat oder Azathioprin nur wenig wirksam. Kürzlich konnte allerdings gezeigt werden, dass Rituximab bei Patienten mit noch vorhandener Restfunktion der Speicheldrüsen zu einer Verbesserung der exokrinen Funktion führt. Zur Therapie der extraglandulären Manifestationen werden je nach Gelenk- oder Organbeteiligung nichtsteroidale Antirheumatika, Kortikosteroide und/oder Immunsuppressiva eingesetzt.
Klinische Outcome-Parameter
Grundsätzlich wird zwischen klinischen Zielkriterien, die zur Erfassung der Sicca-Symptomatik dienen, und Outcome-Parametern, die vorrangig zur Bewertung der systemischen Manifestationen herangezogen werden, unterschieden.
Das Ausmaß der subjektiven Sicca-Symptomatik kann mit Hilfe des „Ocular Surface Disease Severity Index“ (OSDI) und dea „Xerostomia Inventory“ bestimmt werden. Zur objektiven Beurteilung der Tränendrüsenfunktion kann der Schirmer-Test oder die Tränenabrisszeit („tear breakup time“, BUT) herangezogen werden. Die Speichelproduktion kann am einfachsten mit Hilfe des unstimulierten oder stimulierten Saxon-Tests bestimmt werden. Bei der Messung von Speichel- und Tränendrüsenproduktion müssen allerdings tagesrhythmischen Einflussfaktoren berücksichtigt werden.
Zur Erfassung der systemischen Krankheitsaktivität wurde kürzlich der „EULAR Sjögren’s Syndrome Disease Activity Index“ (ESSDAI) veröffentlich. Durch Auswertung der Einzelkomponenten können durch den ESSDAI aber auch einzelne Organmanifestationen, wie zum Beispiel die Beteiligung der exokrinen Drüsen evaluiert werden.
Apparative Diagnostik
Zur Beurteilung der morphologischen Veränderungen der exokrinen Drüsen können beim pSS die Magnetresonanztomographie (MRT) und die Ultraschalluntersuchung eingesetzt werden.
Bei der Sonographie findet man häufig Veränderungen der Echogenität, eine unscharfe Abgrenzbarkeit der großen Speicheldrüsen und Strukturinhomogenitäten mit echoarmen und/oder echoreichen Arealen. Zur Graduierung dieser Veränderungen wurden bereits mehrere Scores vorgeschlagen, wobei in einigen Studien die sonographische Beurteilung eine ausgesprochen hohe Sensitivität und Spezifität zur Diagnose des pSS erreichte.
Die Speicheldrüsenszintigraphie ermöglicht eine funktionelle Evaluation der Speicheldrüsen. Durch die Messung der Geschwindigkeit und Menge des aufgenommenen und in Folge sezernierten Radionukleids kann auf die Funktion der Speicheldrüsen geschlossen werden.
Sonoelastographie zur Einschätzung der Geweberigidität
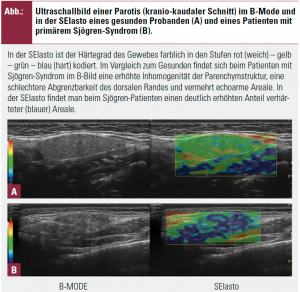
Mit Hilfe der Sonoelastographie (SElasto) kann die Rigidität von Gewebe gemessen werden. Dabei wird durch Kompression und Dekompression und die sich dadurch ändernde Ausbreitung der Schallwellen zwischen weichen und harten Gewebetypen unterschieden. Die SElasto erlaubt die Abgrenzung von Strukturen mit unterschiedlichem Härtegrad, auch wenn diese Läsionen im konventionellen B-Bild echogleich mit dem umliegenden Gewebe zur Darstellung kommen. Unter anderem wurde der Nutzen der SElasto für die Beurteilung von Brustgewebe, Schilddrüsen, Leber, Sehnen und Prostata in mehreren Studien gezeigt.
Prospektive Studie
In dieser beim EULAR 2012 präsentierten prospektiven Studie haben wir getestet, ob mit Hilfe der SElasto eine Aussage zur klinischen Funktionseinschränkung der Kopfspeicheldrüsen bei SS-Patienten möglich ist. Dazu wurden 38 Patienten mit SS nach den amerikanisch-europäischen Konsensuskriterien (mittleres Alter 58 Jahre; 92 % weibliches Geschlecht; mediane Dauer der Sicca-Symptome 6 Jahre, 65 % der Patienten mit positivem Befund in der Speicheldrüsenbiopsie) und 11 gesunde Kontrollen eingeschlossen. Neben einer B-Mode-Sonographie (mit semiquantitativem Scoring der pathologischen Veränderungen; Score von 0 bis 48) und der SEIasto (Score 0–16, höhere Scores bedeuten höheren Härtegrad) wurde eine Messung der Speicheldrüsensekretion anhand des unstimulierten Saxon-Tests durchgeführt. Zudem wurde die Ausprägung der Sicca-Symptomatik mit Hilfe der Patientenfragebögen OSDI und Xerostomia Inventory erfasst.
Die Ergebnisse zeigten, dass SS-Patienten höhere B-Mode (median 25 vs. 2; p < 0;001) und SElasto-Scores (6 vs. 3,0; p < 0,001) aufwiesen als Kontrollen. Die SElasto, nicht aber die B-Mode- Sonographie, korrelierte invers mit dem Ergebnis des Saxon- Tests (corrcoeff –0,426, p = 0,009). Keine Verbindung bestand zwischen dem Sonographieergebnis und dem subjektiven Ausmaß der Sicca-Symptomatik.
Resümee und Ausblick.
In Zukunft könnte die SElasto ein weiterer Outcome-Parameter für pSS-Patienten sein. Weitere Studien zur Bestätigung unserer Ergebnisse sind dafür aber noch notwendig. Zudem ist noch zu klären, ob sich das Ultraschallergebnis im Krankheitsverlauf oder nach Einleiten einer effektiven Therapie ändert. Zusammenfassend konnten wir zeigen, dass ein höherer Härtegrad der Speicheldrüsen in der SElasto auf eine geringere Speichelsekretion bei SS-Patienten hinweist.