Studienpräsentation : Sclerostin and Dickkopf-1 in renal osteodystrophy7
Sclerostin and Dickkopf-1 in renal osteodystrophy. clin J am Soc nephrol 2011; 6,877–882
Cejka D, Herberth J, Branscum AJ, Fardo DW, Monier-Faugere MC, Diarra D, Haas M, Malluche HH
Abteilung für Nephrologie und Dialyse, Universitätsklinik für Innere Medizin III, Medizinische Universität Wien
Hintergrund
Sclerostin und Dickkopf-1 sind zwei soluble Inhibitoren des Wnt-Signaltransduktionsweges. Diese Signalkaskade spielt eine zentrale Rolle in der Biologie des Knochens1. Vereinfacht dargestellt hemmen diese Moleküle den Knochenstoffwechsel, genauer gesagt die Osteoblastenaktivität. Wird beispielsweise Sclerostin durch genetische Mutation inaktiviert, kommt es zum seltenen Syndrom der Sclerosteose, das sich durch überschießenden Knochenwuchs auszeichnet2. Dieser menschliche Phänotyp konnte mittels Sclerostin-Knock-out im Mausmodel rekapituliert werden3. Bemerkenswert ist, dass PTH zu einer Down-Regulation der Sclerostinexpression führt4. Der physiologische, knochenstoffwechselaktivierende Effekt von PTH wird also zumindest teilweise durch die Down-Regulation von Sclerostin mediiert (Abb. 1). Ähnliche Zusammenhänge wurden auch für PTH und Dickkopf-1 beschrieben5. Aus nephrologischer Sicht ist dieser Umstand interessant, da es bei Niereninsuffizienz regelmäßig zu einem sekundären Hyperparathyreoidismus kommt, aber PTH-Spiegel nur schlecht mit dem Knochenstoffwechsel korrelieren6 und daher für die Diagnostik der ROD nur eingeschränkt brauchbar sind. Viele Patienten haben serologisch einen ausgeprägten Hyperparathyreoidismus, zeigen jedoch einen langsamen („low turnover“) oder fehlenden („adynamic bone“) Knochenstoffwechsel. Dies wird im Allgemeinen durch eine urämische PTH-Resistenz erklärt7.
Hypothese: Diese Hintergründe führten uns zur folgenden Hypothese: Wenn Sclerostin bzw. Dickkopf-1 die eigentlichen Effektoren der PTH-Wirkung auf die Osteoblasten sind, so sollte der Spiegel von Sclerostin den Knochenstoffwechsel besser beschreiben als der PTH-Spiegel.
Ziel der Studie war es, die Wertigkeit von Sclerostin und Dickkopf-1 als Knochenstoffwechselmarker bei terminaler Niereninsuffizienz zu evaluieren.
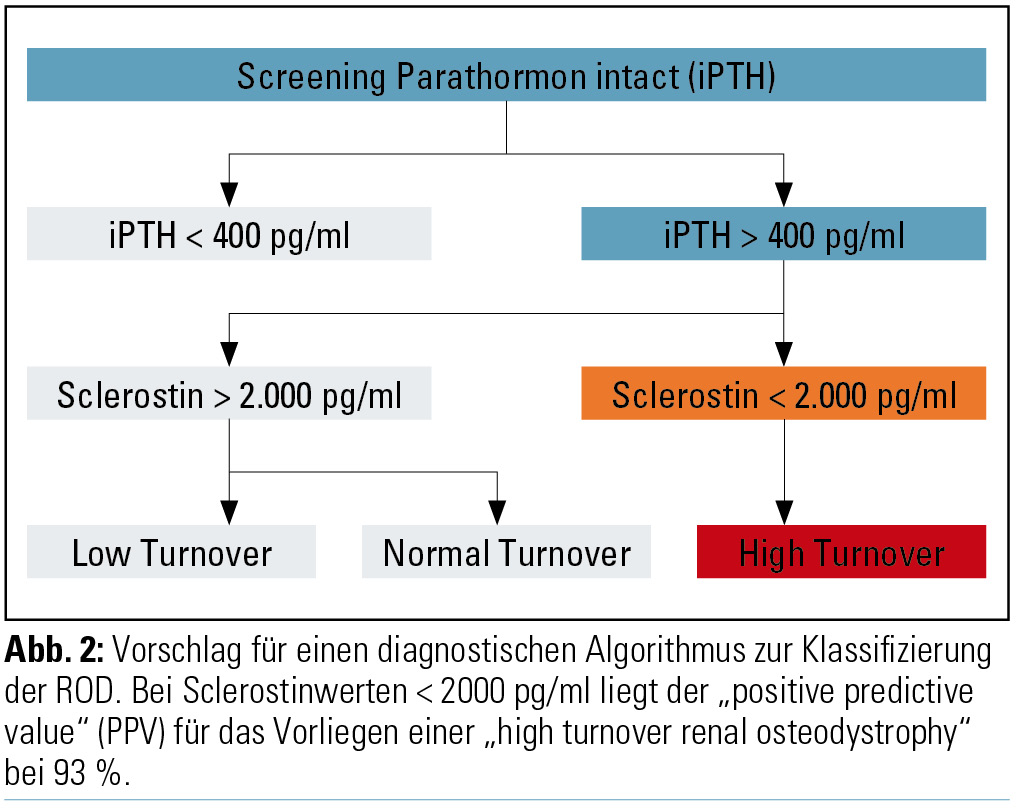
Resultate: In der vorliegenden Studie wurden 60 Hämodialysepatienten knochenbiopsiert, die Biopsate histomorphometrisch ausgewertet und die Spiegel von Sclerostin und Dickkopf-1 im Serum gemessen. In einer multivariaten Analyse fand sich eine signifikante inverse Korrelation zwischen Sclerostin und dem Knochenstoffwechsel sowie der Zahl der Osteoblasten. Sclerostin war der Bestimmung von PTH hinsichtlich des „positive predictive value“ (PPV) eines High-Turnover überlegen, wohingegen PTH einen höheren PPV als Sclerostin bezüglich der Vorhersage eines Low-Turnover zeigte. Für Dickkopf-1 fand sich keine Assoziation zu Knochenstoffwechselparametern. Basierend auf diesen Daten könnte folgender diagnostischer Algorithmus vorgeschlagen werden (Abb. 2):
- Messung von PTH als Screeninguntersuchung
- Bei hohen PTH-Werten: Messung von Sclerostin zur Unterscheidung zwischen High-Turnover und normalem Knochenstoffwechsel
Conclusio: Die Messung von Sclerostin hat einen hohen positiven prädiktiven Wert bezüglich der Unterscheidung zwischen High-Turnover und normalem Knochenstoffwechsel. Sclerostin könnte somit ein neuer Knochenstoffwechselmarker zur Verbesserung der nichtinvasiven Diagnostik der ROD sein.