HIV-induzierte psychische Störungen
Bei AIDS (“acquired immunodeficiency syndrome”) handelt es sich um eine Immunsystemerkrankung, die auf eine Infektion mit dem humanpathogenen Retrovirus HIV (human immunodeficiency virus) aus der Gruppe der Lentiviren zurückzuführen ist1. Die Übertragung des HI-Virus geschieht mehrheitlich durch Sexualkontakte, aber auch durch Benutzung kontaminierter Spritzen und Kanülen bei intravenösem Drogen – gebrauch. Von der Mutter auf das Kind kann das Virus intrauterin, perinatal oder durch Muttermilch übertragen werden2. Die HIV-Erkrankung wird nach den Kriterien der CDC (Center for Disease Control and Prevention)-Klassifikation eingeteilt, wobei sowohl klinische (A bis C) als auch Laborkategorien (1 bis 3) berücksichtigt werden3. Trotz moderner antiretroviraler Kombinationstherapien wie HAART (“highly active antiretroviral therapy”) kann die HIV-Infektion auch heute noch nicht geheilt werden. Grundsätzlich werden drei Stadien der im Allgemeinen immer noch letal verlaufenden HIV-Infektion unterschieden4:
-
Akutes retrovirales Syndrom: Patienten mit harmloser, mononukleoseähnlicher Krankheit (4 bis 6 Wochen);
-
Latenzphase: asymptomatische Patienten nach CDC-Kategorie A (meist mehrjährig);
-
Krankheitsphase: symptomatische Patienten nach CDC-Kategorie B oder C (Krankheitsprogression je nach Wirksamkeit der applizierten antiretroviralen Therapie). HIV-induzierte psychische Störungen können in jedem Krankheitsstadium der HIV-Infektion auftreten. Gleichwohl werden sie während der klinischen Manifestation C oder B der CDC-Klassifikation wesentlich häufiger und ausgeprägter beobachtet5. In einer klinischen Perspektive unterscheiden wir drei Hauptgruppen6.
1. HIV-induzierte kognitiv-motorische Störungen
-
Subsyndromales kognitiv-motorisches Störungsbild mit minimalen Gedächtnis- und Aufmerksamkeitsstörungen sowie gering verlangsamter Extremitätenmotorik bei normaler Kraft und unauffälligem Gang. Schwierigkeiten bei der Arbeit oder anderen alltäglichen Tätigkeiten sind nicht vorhanden.
-
Leichte kognitiv-motorische Störung (MCMD: minor cognitive-motor disorder) mit geringen Beeinträchtigungen der kognitiven Funktionen, die durch vermehrte Anstrengung teilweise kompensiert werden können. Die motorischen Fähigkeiten sind leichtgradig dysfunktional, indes kann der Betroffene ohne Hilfe gehen.
-
HIV-induzierte Demenz (Synonyme: HIV-Enzephalopathie; AIDS-Demenz-Komplex; HIV-assoziierter kognitivmotorischer Komplex) mit mäßigen, schweren oder sehr schweren kognitiven und motorischen Leistungseinbußen; die HIV-induzierte Demenz ist in der ICD-10 als “Demenz bei Krankheit durch das Humane-Immundefizienz-Virus (HIV)” kategorial erfasst.
2. HIV-induzierte affektive Störungen
-
HIV-induzierte Manie (“AIDS mania”)
-
HIV-induzierte Depression
3. HIV-induzierte schizophreniforme Störung
Von den primär durch das HI-Virus induzierten psychopathologischen Syndromen sind sekundäre, durch psychotrop wirksame Internistika (z. B. antiretrovirale Substanzen, Tuberkulostatika) bzw. durch opportunistische ZNS-Infektionen oder ZNS-Malignome hervorgerufene delirante Zustandsbilder zu unterscheiden. Ohne Einschränkung gilt auch für HIV-induzierte psychopathologische Syndrome das Bonhoeffersche Prinzip der Unspezifität organischer Psychosyndrome7.
Prävalenz
Jüngsten epidemiologischen Daten der HIV-Epidemie zufolge beträgt die Gesamtzahl der HIV-positiven Menschen derzeit weltweit 40,3 Millionen, was einer Verdopplung der Zahl von 1995 entspricht (19,9 Millionen). Im Jahr 2005 kam es global zu 4,9 Millionen Neuinfektionen, 3,2 Millionen davon allein im südlichen Afrika8. Mit der Einführung von HAART (hochaktive antiretrovirale Therapie) Mitte der 1990er-Jahre gelang es, die Mortalitätsraten zumindest in der entwickelten Welt deutlich zu verringern. Auf der anderer Seite muss angesichts des signifikanten Überlebensvorteils unter HAART künftig mit einer Zunahme der durch die Neurotropie des HI-Virus bedingten kognitivmotorischen, affektiven und schizophreniformen Störungen gerechnet werden. In der entwickelten Welt beträgt die jährliche Inzidenzrate der HIV-induzierten Demenz nach Ausbruch von AIDS 7%, und das kumulative Erkrankungsrisiko für die HIV-induzierte Demenz während der Dauer der HIV-Erkrankung wird auf eine Größenordnung von 5 bis 20% geschätzt. Die Prävalenzangaben zur HIV-induzierten schizophreniformen Störung schwanken zwischen 0,23 und 15,2%. Die durchschnittliche Inzidenz der HIV-induzierten Manie liegt bei ca. 8%. Schätzungen der Prävalenz von Depressionen im Gefolge bzw. im Kontext einer HIV-Erkrankung sind inkonsistent. Zwischen 4 und 14% aller HIV-Patienten leiden gleichzeitig an einer depressiven Episode, wobei sich die Punktprävalenz für depressive Störungen auf über 30% erhöht, wenn leichte oder unterschwellige depressive Störungen mitberücksichtigt werden9.
Klinische Charakteristika
HIV-induzierte kognitiv-motorische Störungen: Klinisch imponieren bei den HIV-induzierten kognitiv-motorischen Störungen kognitive, behaviorale und/oder motorische Symptome. Häufige HIV-induzierte kognitive Defizite sind Konzentrationsstörungen, Verlangsamung der Informationsverarbeitungsgeschwindigkeit, Vergesslichkeit, implizite Lern- und Gedächtnisstörungen und Schwierigkeiten bei der Problemlösung (exekutive Funktionen). Auf der Verhaltensebene werden oftmals Passivität, Apathie, Gleichgültigkeit, Indolenz, Trägheit, Initiativlosigkeit und sozialer Rückzug, gelegentlich psychotische Symptome beobachtet. An motorischen Symptomen finden sich meistens Verlangsamung der Feinmotorik (z. B. Knöpfe schließen, Tippen auf Rechnertastatur) und Gangstörungen. Störungen der höheren kortikalen Funktionen (z. B. Aphasie und Agnosie) entwickeln sich erst spät. Die HIV-induzierte Demenz wird folglich zu den subkortikalen Demenzformen gerechnet10.
AIDS mania: Für die im Gefolge der HIV-Erkrankung in Erscheinung tretenden maniformen Zustandsbilder wurde der Begriff “AIDS mania” eingeführt11. Dabei verband C. G. Lyketsos mit dem Terminus “AIDS mania” eine nosologische Intention. In der Tat lässt sich die HIV-induzierte Manie durch die klinischen Befunde vorläufig hinreichend begründen. Phänomenologisch kommen häufiger Gereiztheit und Irritabilität als gehobene Stimmung und Euphorie vor. Die betroffenen HIV-Kranken zeigen seltener Rededrang, weisen häufiger kognitive Symptome auf und sind weniger betriebsam und antriebsgesteigert als Patienten mit “primärer” Manie. Die Verlaufsformen der HIV-induzierten Manie gestalten sich oftmals als langwieriger und die Erfolgsquoten der Stimmungsstabilisierer sind weit geringer als bei der “primären” Manie.
HIV-induzierte Depression: Die Unterscheidung zwischen HIV-induzierten depressiven Zustandsbildern und “primären” Depressionen auf der Basis einer psychopathologischen Analytik ist schier unmöglich. Weiters besteht bei der HIV-Erkrankung infolge der möglichen Affektion subkortikaler Hirnareale ein gleitendes Spektrum von melancholischem Erscheinungsbild, demenziellem Syndrom und motorischen Auffälligkeiten, so dass die HIV-induzierte Depression gegenüber der HIV-induzierten Demenz mit Begleitdepression nur schwer abzugrenzen ist. Einzelne der bei HIV-Patienten häufig applizierten Medikamente bedingen pharmakogene Depressionen12.
HIV-induzierte schizophreniforme Störung: Analog zur paranoiden Psychose der progressiven Paralyse13 bestimmen eher flüchtige, von Sinnestäuschungen begleitete Wahnbildungen die Klinik der HIV-induzierten schizophreniformen Störung. Häufig zu beobachtende Symptome sind Verfolgungs- und Größenideen, Zönästhesien, akustische und optische Halluzinationen, kognitive Leistungseinbußen sowie inadäquater Affekt. Bizarrer Wahn, Gedankeneingebung, Gedankenentzug, Gedankenausbreitung, Willensbeeinflussung und Wahnwahrnehmung prägen eher selten das klinische Bild der HIV-induzierten schizophreniformen Störung. Vereinzelt werden katatone Symptome beobachtet. Während bei der “primären” Schizophrenie optische Sinnestäuschungen im Allgemeinen weit seltener als akustische beschrieben sind, erlebten immerhin fast die Hälfte der von der Arbeitsgruppe um D. D. Sewell untersuchten nicht deliranten HIV-Patienten mit Erstmanifestation einer Psychose optische halluzinatorische Phänomene14. Die Verläufe der HIV-induzierten schizophreniformen Störungen sollen günstiger als bei den “primären” Schizophrenien sein, da bei der überwiegenden Mehrheit der betroffenen HIV-Patienten klinische Remissionen unter antipsychotischer Therapie erzielt werden.
Diagnostik der HIV-induzierten psychischen Störungen
Bei Verdacht auf HIV-induzierte psychische Störungen sind zuallererst serologische Tests zum Nachweis HIV-spezifischer Antikörper durchzuführen.
HIV-induzierte kognitiv-motorische Störungen: Zur Diagnosestellung dieser Störungen sind neben einer umfassenden psychiatrischen und neurologischen Befunderhebung Feinmotorikuntersuchungen und neuropsychologische Diagnostik notwendig. Der Finger Tapping Test (TAP) und der Wiener Reaktionstest (RT) können vorteilhaft zur Beurteilung der Feinmotorik verwendet werden. Als neuropsychologischer Screeningtest zur Erfassung HIV-induzierter kognitiver Leistungseinbußen dient die HIV-Demenz- Skala nach C. Power15. Sie besteht aus 5 Items, die sich auf Merkfähigkeit, Erinnerungsfähigkeit, Aufmerksamkeit, psychomotorische Geschwindigkeit und konstruktive Praxie beziehen und für die bis zu 16 Punkte vergeben werden. Eine Punktezahl unter 11 weist auf eine HIV-assoziierte kognitive Beeinträchtigung hin.
In einer klinisch-funktionellen Perspektive bietet sich eine Schweregrad- und Verlaufseinteilung der HIV-induzierten kognitiv-motorischen Störungen nach der Memorial-Sloan-Kettering (MSK)-Skala an16. Tabelle 1 gibt eine eigene deutsche Version der MSK-Skala wieder6.
Aus differenzialdiagnostischen Gründen sind apparative Diagnostik (kraniale MRT, CCT, evtl. EEG, evtl. multimodal evozierte Potenziale, evtl. SPECT, evtl. PET) und Liquoranalytik einschließlich der HI-Viruslastbestimmung durchzuführen. Nach C. Eggers und T. Rosenkranz sind nachfolgende, wichtige Differenzialdiagnosen der HIV-induzierten Demenz zu bedenken: Neurosyphilis, ZNS-Malignome, opportunistische Infektionen, tuberkulöse Meningitis, Intoxikation, Pseudodemenz bei Depression, Normaldruckhydrozephalus, Parkinson-Syndrome und andere Formen der subkortikalen Demenzen, Demenz bei Alzheimer- Krankheit und andere neurodegenerative Erkrankungen17.
HIV-induzierte affektive bzw. schizophreniforme Störungen: Zur Erfassung dieser Störungen sind im Prinzip dieselben diagnostischen Schritte wie beim Verdacht auf HIV-induzierte kognitiv-motorische Störungen einzuleiten.
In Tabelle 2 wird ein Überblick über die notwendigen und im Einzelfall erforderlichen diagnostischen Schritte bei HIV-induzierten psychischen Störungen gegeben18.
In der Differenzialdiagnostik der HIV-induzierten Manie und der HIV-induzierten schizophreniformen Störung sind neben bipolaren affektiven Störungen, Schizophrenie, schizoaffektiven Störungen und drogeninduzierten Psychosen delirante, paranoid-halluzinatorische und maniforme Syndrome aufgrund von ZNS-Malignomen, Neurosyphilis und opportunistischen Infektionen auszuschließen. Gleichfalls sind die durch Pharmaka verursachten maniformen Zustandsbilder (z. B. Didanosin, Zidovudin oder AZT) und paranoid-halluzinatorischen Phänomene (z. B. Aciclovir, Efavirenz, Ganciclovir, Isoniazid, Ketoconazol) differenzial – diagnostisch zu bedenken.
Die HIV-induzierte Depression ist von unipolaren und bipolaren affektiven Störungen, Demenzerkrankungen, Neurosyphilis, opportunistischen Infektionen und depressiven Syndromen im Gefolge von ZNS-Malignomen abzugrenzen. Zahlreiche bei HIV-Patienten eingesetzte Arzneimittel können depressive Zustandsbilder hervorrufen (z. B. Foscarnet, Lamivudin, Pyrimethamin, Cotrimoxazol). Eine pragmatische Haltung beinhaltet sowohl die sorgfältige Evaluation der depressiven Kernsymptome, des Antriebs und der kognitiven Symptome beim HIV-Patienten als auch die psychologische Test- und neuroradiologische Diagnostik im akuten Querschnittsbild und im Langzeitverlauf6.
Therapie
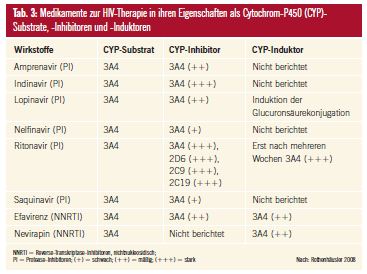
Seit Einführung von HAART impliziert eine effiziente HIV-Therapie polypharmazeutische Kombinationsstrategien. Weiters machen komorbide Störungen (z. B. Depressionen, schizophreniforme Störungen) bei der HIV-Erkrankung die Applikation diverser Pharmaka notwendig. In diesem Kontext ist das gehäufte Auftreten von pharmakokinetischen Arzneimittelinteraktionen zu beachten19. Im Gegensatz zu den Nukleosidanaloga (NRTI) werden die nichtnukleosidischen Reverse-Transkriptase-Inhibitoren (NNRTI) und die Protease-Inhibitoren (PI) durch Phase-I-Reaktionen biotransformiert; sie sind größtenteils Substrate von CYP3A4. Ihr Abbau kann durch CYP3A4-Inhibitoren (z. B. Ciprofloxacin, Ketoconazol, Clarithromycin, Erythromycin, Grapefruit) gehemmt und durch CYP3A4-Induktoren (z. B. Carbamazepin, Phenytoin, Phenobarbital, Primidon, Rifabutin, Rifampizin, Johanniskraut) beschleunigt werden. Gleichzeitig sind die meisten PI und NNRTI CYP3A4-Inhibitoren. Ritonavir hemmt sogar 4 Isoenzyme des Leberenzymsystems Cytochrom- P-450 (CYP). Andererseits induzieren Efavirenz, Nevirapin und Ritonavir CYP3A4. Hieraus ergeben sich komplexe Interaktionsmöglichkeiten20. Tabelle 3 gibt einen Überblick über die Wechselbeziehungen zwischen den klinisch relevanten CYP-Isoenzymen und den PI bzw. NNRTI.
Kombinationsbehandlungen aus antiretroviralen Medikamenten mit CYP3A4- inhibitorischer Potenz und klassischen, trizyklischen Antidepressiva, die im Wesentlichen über CYP3A4 metabolisiert werden, sollten vermieden werden; andernfalls besteht ein erhöhtes Risiko, fatale Erregungsleitungsstörungen am Herzen oder ein delirantes Syndrom zu erleiden21. Sollte die Gabe von Benzodiazepinen (größtenteils CYP3A4-Substrate) indiziert sein, sind vorzugsweise die nicht durch das CYP-System verstoffwechselten Benzodiazepine Lorazepam und Oxazepam zu wählen. Mit Methadon (CYP3A4-Substrat) substituierte HIV-Patienten benötigen bei gleichzeitiger Gabe von Nevirapin bzw. Efavirenz (CYP3A4-Induktoren) höhere, bei Kombinationen mit Protease-Inhibitoren (CYP3A4-Inhibitoren) niedrigere Methadondosierungen. Analog verhält es sich mit dem über CYP3A4 abgebautem Phosphodiesterasehemmer Sildenafil. HIV-Kranke, die Ritonavir einnehmen, sollten unter keinen Umständen “Poppers” (CYP3A4-Substrat) oder “Ecstasy” (CYP2D6-Substrat) missbrauchen9.
Zur Vertiefung wird das Kapitel 48 “Organische psychische Störungen bei wichtigen somatischen Erkrankungen” von H.-B. Rothenhäusler in H.-J. Möller, G. Laux, H.-P. Kapfhammer (Hrsg.) “Psychiatrie & Psychotherapie” (Springer Medizin Verlag Heidelberg, 2008, 3. Auflage) empfohlen.
1) Cohen J, AIDS research. Longtime rivalry ends in collaboration. Science 2002; 295:1441-1442
2) Bartlett JG, Human immunodeficiency virus infection. New Horiz 1993; 1:302-311
3) CDC (Centers for Disease Control and Prevention) 1993 Revision classi fication system for HIV infection and expanded surveillance case definition for AIDS among adolescents and adults. MMWR Morb Mortal Wkly Rep 1992; 41 (no. RR-17)
4) Brockmeyer NH, Deutsch-Österreichische Leitlinien zu antiretroviralen Therapie der HIV-Infektion. Dtsch Med Wochenschr 2003; 128:7-18
5) Treisman GJ, Kaplin AI, Neurologic and psychiatric complications of antiretroviral agents. AIDS 2002; 16:1201-1215
6) Rothenhäusler H-B, Klinik, Diagnostik und Therapie HIV-induzierter neuropsychiatrischer Störungen. Wien Med Wochenschr 2006; 156:644-656
7) Bonhoeffer K. Die exogenen Reaktionstypen. Arch Psychiatr Nervenkr 1917; 58:58-70 8) UNAIDS/WHO, AIDS epidemic update: December 2005. WHO Library, Geneva, S Abteilung. Deuticke, Leipzig Wien 2005, S 1-5
9) Rothenhäusler HB, Organische psychische Störungen bei wichtigen somatischen Erkrankungen. In: Möller HJ, Laux G, Kapfhammer HP (Hrsg) Psychiatrie & Psychotherapie. Springer, Heidelberg 2008, S109-139
10) Navia BA, Rostasy K, The AIDS dementia complex: clinical and basic neuroscience with implications for novel molecular therapies. Neurotox Res 2005; 8:3-24
11) Lyketsos CG, Schwartz J, Fishman M, Treisman G, AIDS mania. J Neuropsychiatry Clin Neurosci 1997; 9:277-279
12) Rothenhäusler HB, Polypharmazie in der Konsiliar- und Liaisonpsychiatrie. In: Messer T, Schmauß M (Hrsg) Polypharmazie in der Behandlung psychischer Erkrankungen. Springer, Wien 2009, S. 189-214
13) Rothenhäusler H-B, Neurosyphilis – Diagnose und Therapie vor psychiatrischem Hintergrund. Fortschr Neurol Psychiat 2007; 75:737-747
14) Sewell DD, Jeste DV, Atkinson JH et al., HIV-associated psychosis: a study of 20 cases. San Diego HIV Neurobehavioral Research Center Group. Am J Psychiatry 1994; 151:237-242
15) Power C, Selnes OA, Grim JA, McArthur JC, HIV Dementia Scale: a rapid screening test. J Acquir Immune Defic Syndr Hum Retrovirol 1995; 8:273-278
16) Price RW, Brew B, The AIDS dementia complex. J Infect Dis 1992; 158:1079-1083 17) Eggers C, Rosenkranz T, HIV-Enzephalopathie und HIV-assoziierte Myelopathie. In: Hoffmann C, Rockstroh J, Kamps BS (Hrsg) HIV.NET 2005. Steinhäuser, Wuppertal, S 619-623
18) Rothenhäusler H-B, Täschner KL, Kompendium Praktische Psychiatrie. Springer, Wien 2007, S 1-558
19) Lesho EP, Gey DC, Managing issues related to antiretroviral therapy. Am Fam Physician 2003; 68:675-686
20) Rainey PM, HIV drug interactions: the good, the bad and the other. Ther Drug Monit 2001; 24:26-31
21) Rothenhäusler H-B, Stepan A, Baranyi A, Diagnostik und Psychopharmakotherapie depressiver Erkrankungen bei Herz-Kreislauf-Patienten vor konsiliarpsychiatrischem Hintergrund – Teil 3: Wirksamkeit und mögliche Arzneimittelinteraktionen moderner Antidepressiva bei depressiven Herz-Kreislauf-Patienten. Psychosomatik und Konsiliar – psychiatrie 2007; 1:193-197