NT-proBNP-gesteuerte Therapie bei Typ-2-Diabetes
Diabetes mellitus Typ 2 und die daraus resultierenden Spätkomplikationen zählen in der westlichen Bevölkerung wie in den Schwellenländern zu den führenden Ursachen für Morbidität und Mortalität. Korrespondierend zur Normalbevölkerung überwiegen kardiovaskuläre Komplikationen als Haupttodesursache bei an Diabetes mellitus erkrankten Patienten. Die chronische Hyperglykämie führt zu einer verfrühten und rascher progredienten Atherosklerose.
Generell kann man davon ausgehen, dass die Diagnose Diabetes einen Verlust an Lebenserwartung von 10–15 Jahren mit sich bringt. Eine aggressive, zielgerichtete Therapie ist daher zur Vermeidung jeglicher Spätkomplikationen wichtig, da gerade bei kurzer Diabetesdauer eine effektive, blutzuckersenkende Therapie das Auftreten jeglicher Spätkomplikationen deutlich reduziert.
Stellenwert der multifaktoriellen Intervention
Trotz des positiven Signals aus der UKPDS (UKPDS Group, N Engl J Med 1998; Holman et al., N Engl J Med 2008) wurde das Konzept normnaher Blutzuckerwerte zur Reduktion kardiovaskulärer Komplikationen bei Patienten mit langer Diabetesdauer durch einige Studien der letzten Jahre infrage gestellt (Boussageon et al., BMJ 2011; Yudkin et al., Diabetologia 2011). Die effektive Behandlung des Diabetes ist aber nicht eine simple Therapie der Blutglukosespiegel, sondern auch eine Therapie der vergesellschafteten Erkrankungsbilder, zu denen Hypertonie, Dyslipidämie sowie eine Funktionsstörung der Thrombozyten zählen. Den besten Beweis liefern die Daten von Gaede et al. (N Engl J Med 2008), der mit der Steno-2-Studie sehr eindrucksvoll die positiven Effekte einer multifaktoriellen Intervention auf die Reduktion kardiovaskulärer Endpunkte bei einem Hochrisikokollektiv mit Mikroalbuminurie zeigen konnte: Nach einer 7,8 Jahre dauernden, intensivierten, multifaktoriellen Therapiephase wurden die Patienten weitere 5,5 Jahre nachbeobachtet. In dieser Zeit konnte durch die erfolgreiche multifaktorielle Intervention das Mortalitätsrisiko (Hazard Ratio [HR] = 0,43; 95%-KI: 0,19–0,94) und das Risiko des Eintretens eines kardiovaskulären Ereignisses (HR = 0,41; 95%-KI: 0,25–0,67) reduziert werden.
Im Sinne der Steno-2-Daten ist daher eine multifaktorielle Therapie zur Vermeidung diabetischer Komplikationen notwendig. Auch bei Patienten mit längerer Diabetesdauer spielt die Behandlung der Hyperglykämie zwar eine wichtige Rolle, den größten Benefit scheint dieses Kollektiv aber von einer multifaktoriellen Therapie zu haben. So beruht das beeindruckende Resultat der Steno-2-Studie ganz wesentlich auf der Selektion eines Hochrisikokollektivs auf Basis der Albuminurie, welche bei allen Steno-2-Teilnehmern gegeben war.
Optionen der vaskulären Risikostratifizierung
Die Mikroalbuminurie – als Surrogat für die generalisierte Schädigung des Endothels – sowie die diabetische Nephropathie eignen sich hervorragend zur kardiovaskulären Risikostratifizierung bei Patienten mit Diabetes mellitus, aber auch in der gesunden Bevölkerung. In Patientenkollektiven mit Diabetes mellitus beträgt die Prävalenz der Mikroalbuminurie zwischen 20 % und 30 % (American Diabetes Association, Diabetes Care 2004). Jeder Grad der Albuminurie – auch unter den heute gängigen Cut-offs für Mikroalbuminurie – ist als kardiovaskulärer Risikofaktor zu betrachten (Auinger et al., Wien Klin Wochenschr 2012).
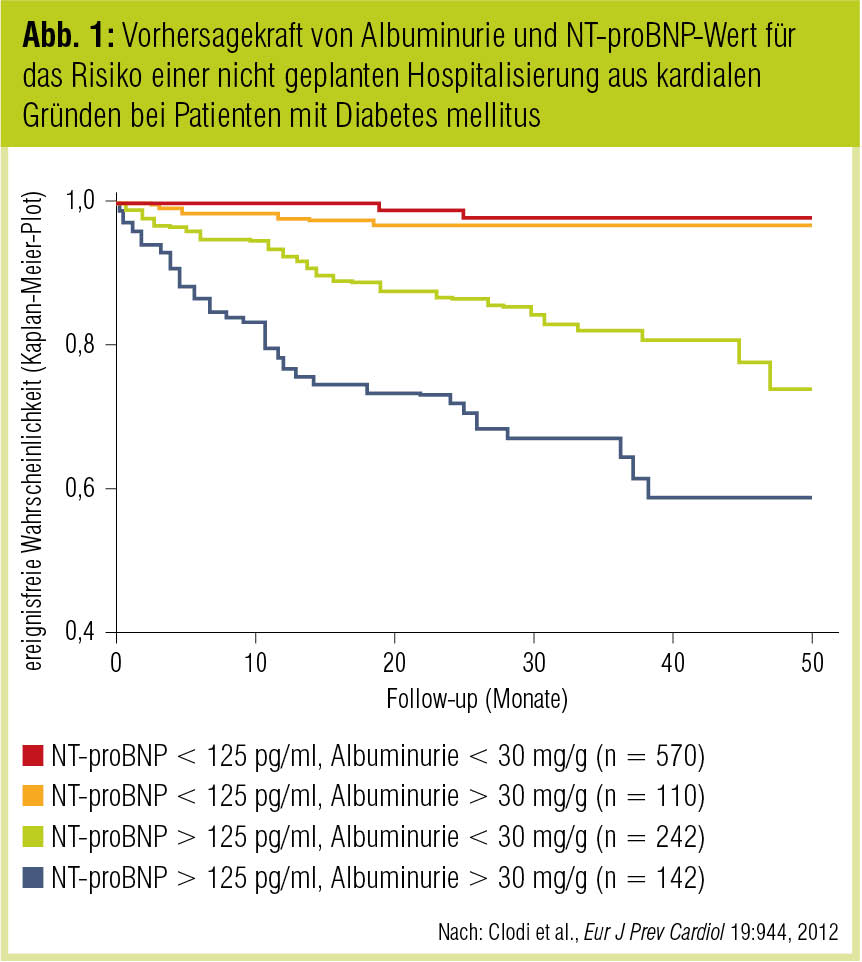
Rezente Daten von 1.000 Patienten mit Diabetes mellitus demonstrieren allerdings, dass NT-proBNP besser zur Vorhersage kardialer Ereignisse geeignet ist als die Messung der Mikroalbuminurie (Clodi et al., Eur J Prev Cardiol 2012; Abb. 1). Dennoch können mit den aktuell angewandten Risikofaktoren 20–50 % der kardialen Ereignisse nicht antizipiert werden. In selektionierten Kollektiven kann mit gewissen Biomarkern aber trotzdem eine deutliche Verbesserung der Risikostratifizierung erzielt werden.
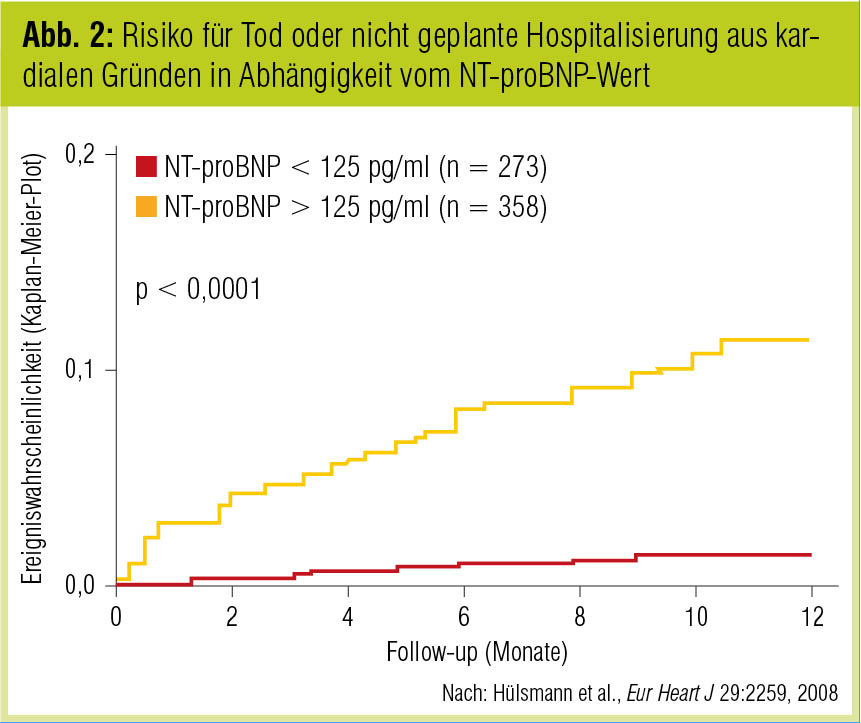
Speziell bei einer Risikopopulation wie Patienten mit Diabetes mellitus eignet sich NT-proBNP hervorragend für die Vorhersage kardiovaskulärer Ereignisse. Wir konnten bei an Diabetes mellitus Typ 2 erkrankten Patienten zeigen, dass NT-proBNP-Spiegel unter 125 pg/ml einen zu 98 % negativen Voraussagewert für kardiovaskuläre Ereignisse haben (Hülsmann et al., Eur Heart J 2008; Abb. 2). Selbst bei älteren Patienten (> 75 Jahre) behält das NT-proBNP seinen prognostischen Stellenwert (Resl et al., Eur J Cardiovasc Prev Rehabil 2011).
Im direkten Vergleich ist NT-proBNP den klassischen Risikofaktoren wie dem Blutdruck, den Lipiden und auch der Mikroalbuminurie überlegen. Korrespondierend zu diesen Daten konnte auch in der Steno-2-Studie gezeigt werden, dass ausschließlich Patienten, die eine Mikroalbuminurie hatten und deren NT-proBNP erhöht war, tatsächlich ein höheres Risiko für kardiovaskuläre Ereignisse aufwiesen (Gaede et al., Diabetologia 2005). Somit eignet sich NT-proBNP gerade bei Patienten mit Typ-2-Diabetes hervorragend für eine erweiterte kardiovaskuläre Risikostratifizierung.
Therapeutische Konsequenz des NT-proBNP-Screenings
Eine mögliche therapeutische Konsequenz der verbesserten kardiovaskulären Risikostratifizierung mittels NT-proBNP wurde im Rahmen der PONTIAC-Studie (NCT00562952) untersucht. In dieser Studie wurden anamnestisch herzgesunde Patienten, deren NT-proBNP über 125 pg/ml lag und damit eine subklinische kardiovaskuläre Dysfunktion widerspiegelte, eingeschlossen. Insgesamt wurden 300 Patienten in 2 Therapiegruppen randomisiert. In der Interventionsgruppe (n = 150) wurde zusätzlich zur leitliniengerechten Diabetestherapie der bereits verordnete Blocker des Renin-Angiotensin-Aldosteron-Systems (RAAS) – ACE-Hemmer oder Angiotensinrezeptorblocker – zur maximal erlaubten bzw. maximal tolerierten Dosis hochtitriert. Korrespondierend dazu wurde gleichzeitig die maximal mögliche Dosis eines kardioselektiven Betablockers verabreicht. Die 150 Patienten der Kontrollgruppe erhielten eine Therapie entsprechend der aktuellen Leitlinien. Der primäre Endpunkt wurde als Hospitalisierung oder Tod aufgrund eines kardialen Ereignisses festgelegt, wobei die Patienten insgesamt 2 Jahre lang nachbeobachtet wurden.
Das mittlere Alter der Patienten (37 % männliche Studienteilnehmer) lag bei 67,5 ± 9 Jahren, die mittlere Diabetesdauer betrug 15 ± 12 Jahre. Das mittlere HbA1c lag bei 7 ± 1,1 %, der Blutdruck im Mittel bei 151 ± 22 mmHg. Am Beginn der Studie wurden mittlere NT-proBNP-Spiegel von 314 ± 236 pg/ml gemessen. Obwohl bereits am Beginn der Studie ein hoher Prozentsatz der Patienten mittels RAAS-Antagonist und Betablocker behandelt war, konnte bei 79 % in der Interventionsgruppe die Therapie mit RAAS-Antagonisten auf 100 % der empfohlenen Dosis gesteigert werden. Die maximal mögliche Betablockerdosis wurde bei 51 % der Patienten in der Interventionsgruppe erreicht. Insgesamt gelang es, bei 46 % der Patienten der Interventionsgruppe die maximal erlaubte Dosis eines RAAS-Antagonisten und eines Beta-Blockers zu applizieren. Im Vergleich dazu waren nur 5 % der Kontrollgruppe a priori mit dieser Therapiedosis behandelt.
Kardiovaskuläre Outcomes der PONTIAC-Studie
Die medikamentöse Intervention bewirkte eine signifikante Reduktion der Herzfrequenz in der Interventionsgruppe, jedoch keine signifikant unterschiedliche Reduktion des Blutdruckes. Relevante Nebenwirkungen wie Hypotonie, Bradykardie, Hyperkaliämie und eine deutliche Verschlechterung der Nierenfunktion traten aufgrund der langsamen Hochtitration nicht auf.
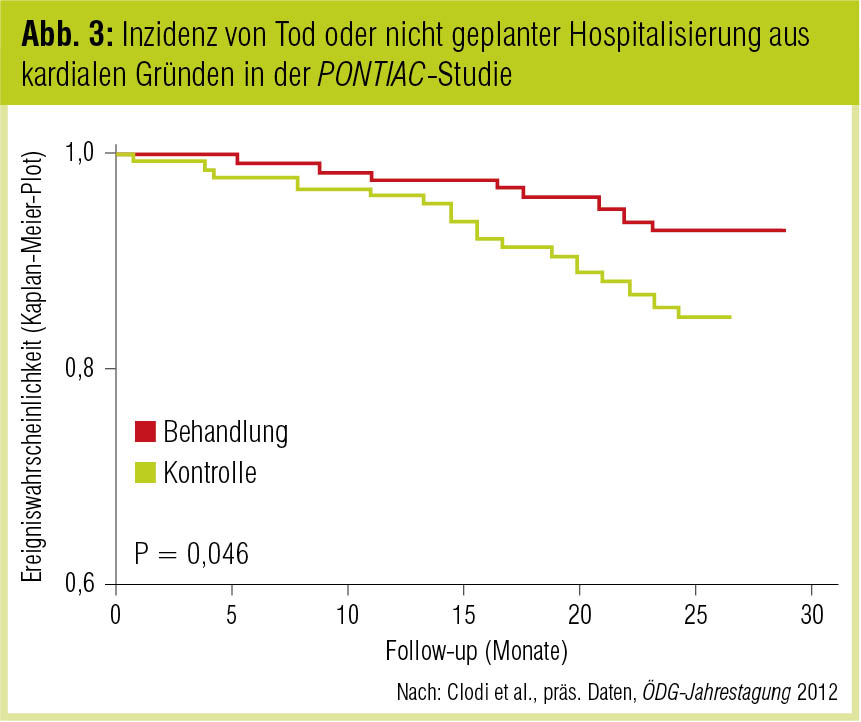
Innerhalb der Nachbeobachtungszeit von 2 Jahren konnten in der Interventionsgruppe 7 (5 %) ungeplante Hospitalisierungen aufgrund eines kardiovaskulären Ereignisses registriert werden, während in der Kontrollgruppe 18 (12 %) kardiovaskuläre Ereignisse auftraten. Damit bewirkte die intensivierte medikamentöse Therapie in der Interventionsgruppe eine signifikante Reduktion kardiovaskulärer Ereignisse (p = 0,017). Insgesamt ließ sich durch die hoch dosierte Gabe eines RAAS-Antagonisten in Kombination mit einem Betablocker eine bemerkenswerte Reduktion des Risikos für kardiovaskuläre Ereignisse und Mortalität um 64 % dokumentieren (HR = 0,351; 95%-KI: 0,127–0,975; Abb. 3). Entgegen den Erwartungen kam es zu keiner signifikanten Reduktion der NT-proBNP-Spiegel in der Interventionsgruppe.
Schlussfolgerungen
Die Resultate der PONTIAC-Studie sprechen klar für die therapeutische Sicherheit und die Effektivität einer hoch dosierten kombinierten Therapie aus RAAS-Antagonist und Betablocker bei Patienten mit Typ-2-Diabetes und erhöhten NT-proBNP-Spiegeln (> 125 pg/ml). Die Bestimmung von NT-proBNP ermöglicht somit eine effektive Selektion von Patienten, deren kardiovaskuläres Risiko deutlich erhöht ist. Das durch NT-proBNP verbesserte Screening hat neben dem Gewinn an prognostischer Information auch eine therapeutische Konsequenz, welche mithilfe der PONTIAC-Studie erstmalig bestätigt werden konnte. Bemerkenswert ist weiters, dass die langsame Hochtitration des RAAS-Antagonisten bzw. des Betablockers entgegen den Erwartungen zu keinen relevanten Nebenwirkungen geführt hat.
Im Lichte der Ergebnisse der ROADMAP-Studie (Haller et al., N Engl J Med 2011), welche zeigte, dass eine frühe RAAS-Blockade zwar die Inzidenz der Albuminurie reduziert, allerdings gleichzeitig auch das Risiko für kardiovaskuläre Ereignisse erhöht, könnte NT-proBNP ein Patientenkollektiv selektionieren, welches von einer kombinierten, hoch dosierten Therapie mittels RAAS-Antagonist und Betablocker deutlich profitiert.
Betrachtet man die Ergebnisse von ACCORD, ADVANCE und VADT (Schernthaner, Wien Med Wochenschr 2010), so zeigt die PONTIAC-Studie, dass neben einer optimalen blutzuckersenkenden Therapie auch eine NT-proBNP-gesteuerte hoch dosierte Betablockade bzw. RAAS-Blockade kardiovaskuläre Ereignisse und die Mortalität deutlich reduziert.
Zusammenfassung
NT-proBNP ist ein hervorragender Biomarker zur kardiovaskulären Risikostratifizierung bei an Diabetes mellitus Typ 2 erkrankten Patienten. Bei anamnestisch herzgesunden Patienten, deren NT-proBNP > 125 pg/ml beträgt, bewirkt die hoch dosierte Gabe eines RAAS-Antagonisten und eines Betablockers eine signifikante Reduktion kardialer Ereignisse. Im Rahmen der PONTIAC-Studie konnte somit eine therapeutische Konsequenz der, durch die Anwendung von NT-proBNP verbesserten kardiovaskulären Risikostratifizierung belegt werden.