Schlafstörungen im Kindes- und Jugendalter
Schlafstörungen im Erwachsenenalter sind gut charakterisiert und kategorisiert. Es werden mehr als 80 verschiedene Schlafstörungen und schlafassoziierte Störungen aufgeführt, und durch bestehende Klassifikationssysteme ist meist eine gute Zuordnung der jeweiligen Störung möglich.
Schlafstörungen im Kindes- und Jugendalter lassen sich in diese Klassifikationen oft nur schwer oder unvollständig einordnen und sind in ihrer Charakteristik stark altersabhängig. Wesentlich ist auch, dass eine Schlafstörung des Kindes die “caregiver” (in der Regel die Eltern) mitbetrifft und das soziale Familienleben erheblich stört. In Diagnostik und Therapie ist im Kindes- und Jugendalter daher immer das “Umfeld” mit einzubeziehen.
Die Entwicklung der zirkadianen Rhythmik
Der menschliche Organismus verfügt über einen endogen fixierten zirkadianen Rhythmus mit einer “Umlaufzeit” von ca. 25 Stunden. Die Synchronisation mit dem extern vorgegebenen Tag-Nacht-Rhythmus von 24 Stunden erfolgt durch den Helldunkelwechsel und wird u. a. durch das Hormon Melatonin mediiert, welches etwa ab dem 3. Lebensmonat in signifikanter Menge produziert wird. Während der menschliche Fetus die mütterliche zirkadiane Rhythmik bis zu einem gewissen Grad mitmacht, geht diese nach der Geburt verloren. Ein Neugeborenes schläft etwa 16 bis 18 Stunden täglich, wobei die Schlafphasen zunächst relativ gleichmäßig auf Tag und Nacht verteilt sind. Im Laufe der ersten Lebensmonate entwickelt sich – unter Einfluss von Licht und Dunkel sowie dem sozialen Umfeld – die für den Erwachsenen “normale” zirkadiane Rhythmik und ist mit dem 6.Lebensmonat relativ gut ausgebildet (bei allerdings großer individueller Breite).
“Mein Baby schläft schon durch”: Nicht selten berichten Eltern mit großem Stolz schon bald nach der Geburt, dass ihr Kind “schon durchschläft”. So angenehm dies für die betroffenen Eltern sein mag, darf dies keinesfalls als anzustrebender Regelfall angesehen werden. Schon gar nicht dürfen sich andere Eltern unter Druck setzen lassen, das Gleiche erreichen zu müssen. Nächtliche (auch längere) Wachphasen sind in den ersten Lebensmonaten physiologisch.
Schlafbedarf in Abhängigkeit vom Lebensalter und Schlafqualität
Der Schlafbedarf nimmt mit zunehmendem Lebensalter bekanntermaßen ab. Während Frühgeborene bis zu 18 Stunden und reife Neugeborene etwa 16 Stunden täglich schlafen, beträgt der Schlafbedarf beim Kleinkind etwa 12 Stunden (davon etwa 1 bis 2 Stunden Mittagsschlaf), beim Schulkind 10 bis 12 Stunden. Im Jugendalter sinkt der Schlafbedarf schließlich – wie im späteren Erwachsenenalter – auf durchschnittlich 8 Stunden. Wie bei Erwachsenen gibt es allerdings auch schon im Kindes- und Jugendalter physiologischerweise “Kurzschläfer” und “Langschläfer”.
Ausgeschlafensein und Wohlbefinden nach dem Nachtschlaf sind – wie bei Erwachsenen – nicht nur von der Schlafdauer abhängig, sondern auch von der “Qualität” des Schlafes. Eine Störung des regulären Ablaufes (z. B. durch Schlaffragmentation) führt zu deutlicher Beeinträchtigung am nächsten Tag (Müdigkeit, Konzentrationsprobleme, Schulschwierigkeiten etc.).
Schlafstörungen im Kindes- und Jugendalter – z. T. altersspezifisch
Säuglingsalter: Das oben erwähnte fehlende nächtliche Durchschlafen ist eigentlich keine Schlafstörung, sondern ein (noch unvollständiger) physiologischer Adaptationsvorgang. Nächtliches (Mehrfach-) Erwachen des Kindes wird allerdings dann zum Problem, wenn es zu einer Überforderung der Eltern (meist der Mutter) und damit in weiterer Folge zu Interaktionsproblemen führt. In diesem Fall sind Aufklärung, Beratung und gegebenenfalls therapeutische Intervention angezeigt.
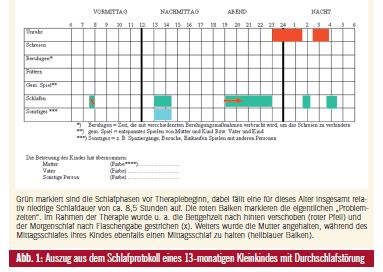
Kleinkindalter: In diesem Alter überwiegen mit diversen Ängsten verbundene Ein- und Durchschlafstörungen (Angst vor der Dunkelheit, Angst vor dem Alleingelassenwerden, Angst vor Geistern, Dämonen, Räubern etc.). Diese Ängste werden eventuell durch Albträume perpetuiert und verstärkt. Im späteren Kleinkindalter kann auch die Enuresis nocturna bereits zum Problem werden (Erwartungshaltung der Eltern!). Auch können in diesem Alter bereits gewisse Parasomnien (z. B. Pavor nocturnus, Somnambulismus) auftreten. Diese sind zwar an sich meist harmlos und häufig selbstlimitierend, ihre Beobachtung führt bei den Eltern aber häufig zu großer Besorgnis (Abb. 1).
Schulalter: Zu den für das Kleinkindesalter beschriebenen Störungen können Ein- und Durchschlafstörungen durch Schulängste sowie durch emotionelle oder Reizüberlastung (Fernsehen, Gameboy, PC) hinzutreten. Dazu kommt manchmal der Druck, am nächsten Tag ausgeschlafen sein zu müssen, um adäquate Leistungen zu erbringen. Die in Österreich meist zwischen 7:30 und 8 Uhr angesetzten Schulbeginnzeiten erzwingen, die Kinder zu einem Zeitpunkt zu wecken, zu dem sie oft noch sehr gut schlafen. Dementsprechend werden nicht wenige (vor allem ältere) Kinder von ihren Eltern als “Morgenmuffel” eingestuft.
Jugendalter: Mit der Pubertät wird auch der gesamte Tagesablauf meist grundlegend umgestellt. Diese “Umordnung” beinhaltet in der Regel längeres Aufbleiben abends, dadurch meist morgendliche Müdigkeit, längeres Auf-/Ausbleiben an Wochenenden und in den Ferien und dadurch den Verlust eines geordneten Tagesablaufes. Diese “Unregelmäßigkeit” führt nicht selten zu Schlafproblemen während der Schul-/Arbeitswoche mit daraus resultierendem Leistungsabfall.
“Aufwachstörungen” (arousal disorders)
Diese Störungen treten aus dem Tiefschlaf heraus auf. Sie sind charakterisiert durch eine oftmals positive Familienanamnese, eine Amnesie der Kinder für das Ereignis sowie durch schwere Erweckbarkeit während der Episode. Die Dauer dieser Ereignisse beträgt meist einige Minuten.
Schlafwandeln (Somnambulismus, quiet sleep walking): Die Kinder gehen scheinbar ziellos herum oder stehen plötzlich orientierungslos im elterlichen Schlafzimmer. Selten ergeben sich gefährliche Situationen durch das Klettern auf Fenster, Balkongeländer etc.
“Verwirrtes Erwachen” (confusional arousal): Die Kinder erscheinen wach, sind aber desorientiert und sprechen oft “wirr”.
Pavor nocturnus (night terror): Die Kinder sind oft sehr agitiert, oft laut schreiend, mit angstverzerrtem Gesicht und für beruhigende Worte kaum zugänglich. Insbesondere der Pavor nocturnus führt zu Besorgnis der Eltern. Aufklärung über das Wesen und die Selbstlimitierung der nächtlichen “Anfälle” sind daher essentiell.
Organische Schlafstörungen und andere schlafassoziierte Störungen
Organische Schlafstörungen bzw. schlafassoziierte funktionelle Störungen sind im Gegensatz zu den nichtorganischen Ein- und Durchschlafstörungen am besten durch polygrafische Untersuchungen im Schlaflabor objektivierbar. Hier werden nur die wichtigsten Störungen aufgeführt.
Zentrales Schlafapnoesyndrom: Vermehrte bzw. verlängerte Atempausen im Schlaf treten v. a. bei Frühgeborenen oder bei Erkrankungen des ZNS (z. B. Arnold Chiari Malformation, Joubert Syndrom) auf. Eine Therapie mit atemstimulierenden Medikamenten (Theophyllin, Coffein, Doxapram) oder mechanischer Beatmung ist nur bei schweren Formen angezeigt. Der kausale Zusammenhang zentraler Apnoen mit dem plötzlichen Säuglingstod (SIDS) erscheint durch neuere Untersuchungen unwahrscheinlich.
Obstruktive Schlafapnoen (OSA): OSA resultieren aus einem Missverhältnis zwischen erforderlichem Luftstrom (Flow) im Bereich der Luftwege und Weite bzw. Elastizität derselben. Die Erkrankung wird begünstigt durch hypertrophe Adenoide und/oder Tonsillen, der pharyngeale Tonusverlust im Schlaf ist mitverantwortlich. Verschiedene Syndrome (Down, Franceschetti, Pierre-Robin, Prader-Willi) und Stoffwechselstörungen (Mucopolysaccharidosen, Hypothyreose) gehen häufig mit OSA einher. Geräuschvolle Atmung, inspiratorische Einziehungen, vermehrte Atemarbeit, Hypoxämie und Hyperkapnie kennzeichnen die klinische Symptomatik.
Gute therapeutische Erfolge werden meist durch die Adenotonsillektomie erzielt, selten sind schwerwiegendere Interventionen (CPAP, Tracheostomie) erforderlich. Unbehandelt führen schwere OSA nicht nur zu Tagesmüdigkeit, Unkonzentriertheit und Leistungsabfall, sondern langfristig auch zu anatomischen Sekundärveränderungen (anatomische Fehlentwicklung im Bereich der Atemwege, Rechtsherzhypertrophie).
Hypoventilation: Diese kann entweder angeboren (congenitales zentrales Hypoventilationssyndrom, CCHS, Undine Syndrom) oder sekundär erworben auftreten (z. B. nach Hirntumoren bzw. -operationen, Duchenne’sche Muskelerkrankung). Im Vordergrund steht die CO2-Erhöhung (Hyperkapnie) im Schlaf, bei schwerer Ausprägung auch Hypoxämien. Therapeutisch kommt v. a. positive Druckbeatmung in Betracht, bei zentral bedingter Hypoventilation eventuell die Implantation eines Zwerchfellschritt – machers.
Schlafassoziierte zerebrale Anfälle: Derartige Anfälle lassen sich durch polygrafische EEG-Aufzeichnungen, eventuell mit synchroner Videoaufzeichnung, gut objektivieren und dann einer adäquaten antikonvulsiven Therapie zuführen.
Narkolepsie: Diese genetisch mitbedingte Störung ist charakterisiert durch ein plötzliches anfallsartiges Schlafbedürfnis. Plötzlicher Tonusverlust (Kataplexie) ist meist Bestandteil, manchmal auch Erstsymptom dieser Erkrankung. Sie manifestiert sich meist im 2. Lebensjahrzehnt, selten aber auch schon im früheren Kindesalter. Die Polygrafie zeigt unmittelbar nach dem Einschlafen die Charakteristika des REM-Schlafs (Sleeponset-REM).
RLS und PLM: Wenngleich das Restless Leg Syndrom (RLS) und Periodic Limb Movements (PLM) bevorzugt im Erwachsenenalter auftreten, werden sie vereinzelt auch im Kindes- und Jugendalter beobachtet.
Diagnostik und Therapie von Schlafstörungen
Die Diagnostik und Therapie der organischen Schlafstörungen wurde oben bereits kurz angesprochen. Für die nichtorganischen Schlafstörungen erscheint es zielführend, dass der betreuende Kinderfacharzt/ Hausarzt als primärer Ansprechpartner fungiert; er übernimmt die Funktion eines “gatekeepers” (selbständige Betreuung oder aber Weiterleitung an schlafmedizinisch tätige Stellen bei entsprechender Indikation).
Anamnestische Abklärung und “Schlaftagebuch”
-
Wie viel schläft das Kind nachts, wie viel am Tag?
-
Gibt es ein regelmäßiges Muster des Schlafens?
-
Wie lange braucht das Kind zum Einschlafen?
-
Wo schläft es ein?
-
Wie häufig wacht es nachts auf, und welche Interventionen werden benutzt?
-
Was tun die Eltern, um das Schlafen zu unterstützen?
Allgemeine Empfehlungen zur “Schlafhygiene”
-
Angenehmes Klima, ruhiger (nicht zu abgelegener) Raum, gutes Bett
-
Geregelte Bettgehzeit ohne große zeitliche Schwankungen
-
Kein Stress vor dem Schlafengehen (Fernsehen, Computerspiele etc.)
-
Besprechen eventueller Ängste
-
“Abschließen” des Tages (Bettgehrituale: z. B. Gutenachtgeschichte, Abendgebet)
-
Keine Drohungen (“Wenn du nicht schläfst …”)
Spezielle “Therapie”-Maßnahmen
Diese orientieren sich am zugrunde liegenden Problem und dem Lebensalter und können hier nur kurz angesprochen werden. Während im Säuglingsalter v. a. die übersteigerte Erwartungshaltung der Eltern und das “Interaktionsproblem” im Mittelpunkt stehen, können im Kleinkindesalter u. a. auch die Methoden der graduellen Extinktion und des Shapings (schrittweise Annäherung an Zielverhalten) zum Einsatz kommen. Im Schulalter und Jugendalter ist schließlich neben der Auflösung allfälliger Konflikte sehr oft die sinnvolle und geordnete Planung der Schlafzeiten erfolgversprechend.
Medikamentöse Therapie
Bei klinisch gesunden Kindern und Jugendlichen ist die medikamentöse Therapie – im Gegensatz zum Erwachsenenalter – von untergeordneter Bedeutung und nur selten indiziert. Wenn sie unterstützend eingesetzt wird, sollten möglichst nebenwirkungsarme Präparate eingesetzt werden, z. B. Phytopharmaka (Baldrian, Melisse, Hopfen). Melatonin ist in seiner Wirkung noch nicht ausreichend untersucht, am ehesten sind positive Wirkungen bei Kindern mit Sehstörungen und Behinderungen sowie bei Syndromen mit gestörter Melatonin-Sekretion (Smith Magenis Syndrom) zu erwarten.
Schlussbemerkung
Bei adäquater Diagnostik und Therapie sind die meisten Schlafstörungen im Kindes- und Jugendalter gut behandelbar. Dadurch wird nicht nur die Lebensqualität des Patienten verbessert (Tageswachheit, Konzentration, Schulleistungen), sondern auch das soziale Wohlbefinden der gesamten Familie. Kooperation des Patienten und dessen Familie sind allerdings Voraussetzung für eine erfolgreiche Behandlung.