Schlafstörungen und Stoffwechsel
Schlafstörung und Glukosestoffwechsel
Obstruktive Schlafapnoe: Viele Querschnittsanalysen zeigen den eindeutigen Zusammenhang von obstruktiver Schlafapnoe und gestörtem Glukosestoffwechsel. Mitverantwortlich ist wohl der wesentliche Risikofaktor für beide Erkrankungen: die Adipositas.
Daten aus der Sleep Heart Health Study1 konnten allerdings zeigen, dass eine schlafassoziierte Atemstörung ein unabhängiger Risikofaktor für das Entstehen einer Insulinresistenz und Glukosetoleranz ist. Der RDI (Respiratory Disturbance Index, Anzahl der pathologisch respiratorischen Ereignisse pro Stunde Schlaf), der Ausprägungsgrad der Hypoxämie und auch die Aufwachreaktionen korrelieren mit der Insulinresistenz und der Glukoseintoleranz. Je höher der RDI, also je schwerer die Schlafapnoe, umso höher ist auch der Hba1c-Wert.
In rezenten Arbeiten wird die obstruktive Schlafpnoe als nicht erkannter Risikofaktor für die Entwicklung eines Diabetes beschrieben. Die Behandlung mit CPAP führt zu besserer glykämischer Kontrolle. So konnte bei obstruktiven Schlafapnoikern eine signifikant verbesserte Insulinsensitivität nach einer Woche und nach drei Monaten CPAP-Therapie nachgewiesen werden2.
Die Mechanismen, über die die schlafbezogene Atemstörung den Glukosestoffwechsel beeinflussen vermag, sind folgende: Die intermittierende Hypoxämie wie auch die Schlaffragmentation führen zur Stressreaktion mit Aktivierung des sympathischen Nervensystems direkt und über die Hypothalamus-Hypophysen-Nebennierenachse mit vermehrter Freisetzung von Katecholaminen und Kortisol und somit zur Insulinresistenz und Glukoseintoleranz und letztendlich zur Entwicklung eines Diabetes mellitus. Weiters führt die Schlaffragmentation zu Veränderungen in der somatotropen Funktion der Hypophyse mit verminderter Freisetzung des Insulin-like growth factors sowie zur vermehrter Ausschüttung von Zytokinen (insbesondere Interleukin 6 und Tumornekrosefaktor-alpha) und zur Dysregulation in der Ausschüttung der Adipokine (v. a. Leptin und Ghrelin), die ebenfalls als pathogenetische Mechanismen diskutiert werden. Die obstruktive Schlafapnoe führt allerdings nicht nur zur Glukosestoffwechselsstörung, sondern es kann auch umgekehrt der Diabetes über Schädigung der peripheren Nerven und Einfluss auf Atemkontrollmechanismen eine Schlafapnoe verursachen. So haben 26 bis 30% der Diabetiker mit autonomer Neuropathie auch eine obstruktive Schlafapnoe (Abb. 1).
Insomnie und Glukosestoffwechselstörung: Eine Durchschlafstörung scheint eher als eine Einschlafstörung einen Diabetes zu bedingen. Hier muss allerdings auch die bidirektionale Assoziation berücksichtigt werden, da Typ-2- Diabetiker häufiger über Insomnie und exzessive Tagsmüdigkeit klagen.
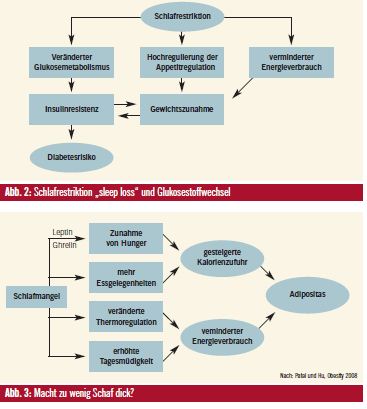
Verkürzte Schlafdauer und Glukosestoffwechsel: Schlafrestriktion führt ähnlich wie die Schlaffragmentation beim Schlafapnoiker zur Aktivierung des sympathischen Nervensystems mit erhöhten Kortisolspiegeln abends, zu veränderten Wachstumshormonkonzentrationen, verminderter Glukoseaufnahme im Muskel, verminderter Insulinsensitivität mit gestörter Glukosetoleranz/erhöhtem Diabetesrisiko und zur Erhöhung proinflammatorischer Enzyme.
Die pathophysiologischen Zusammenhänge zwischen “sleep loss” (Schlafrestriktion, verkürzte Schlafdauer) und dem Diabetesrisiko werden in Abbildung 2 grafisch dargestellt. Zusätzlich zu den Veränderungen im Glukosestoffwechsel spielt auch die durch die Schlafrestriktion bedingte Gewichtszunahme eine Rolle bei der Entstehung des Diabetes. (Darauf wird am Ende des Artikels noch eingegangen.)
Obstruktive Schlafapnoe und Lipidstoffwechselstörung
Patienten mit obstruktiver Schlafapnoe haben weniger HDL-Cholesterin und dieses funktioniert auch schlechter, d. h. es hemmt die LDL-Oxidation in geringerem Ausmaß.
Die Therapie der obstruktiven Schlafapnoe (mit CPAP) führt nach 6 Monaten zu signifikanter Erhöhung der HDL-Cholesterinwerte3, 4.
Neben den beschriebenen HDL-Veränderungen haben obstruktive Schlafapnoiker niedrigere Lipoproteinlipasespiegel im Blut. Die Lipoproteinlipase hydrolisiert triglyzeridreiche Lipoproteine – ist sie vermindert, akkumulieren diese an den Gefäßwänden und führen zur Arteriosklerose. Auch hier zeigt die erfolgreiche Behandlung (CPAP-Therapie über 3 Monate) der Schlafapnoe ein Ansteigen der Lipoproteinase und ein Sinken des hochsensitiven CRP5.
Macht zu wenig Schlaf dick?
Die Adipositas (und Diabetes-)Pandemie geht einher mit einer “Schlafrestriktionspandemie”: So betrug die durchschnittliche Schlafdauer 1960 noch 8 bis 8,9 Stunden, sank 1995 auf 7 Stunden und seit 2005 schlafen mehr als 30% der 30- bis 64-Jährigen weniger als 6 Stunden!
Bereits eine Schlafrestriktion über 2 Nächte mit jeweils nur 4 Stunden Schlaf führt bei jungen, gesunden, schlanken Probanden zu folgenden Veränderungen6:
-
Abfall des Sättigungshormons Leptin
-
Anstieg des appetitsteigernden Hormons Ghrelin
-
Zunahme von Hunger
-
Zunahme des Appetits allgemein und insbesondere auf kalorienreiche Nahungsmittel mit hohem Kohlenhydratgehalt
Weitere Faktoren, die zur Gewichtszunahme durch Schlafrestriktion beitragen, sind ein verminderter Energieverbrauch durch die veränderte Thermoregulation (Abnahme der NEAT, NEAT = non exercise activity thermogenesis) und die erhöhte Tagesmüdigkeit (und damit Abnahme der körperlichen Aktivität) sowie schlicht und einfach die Möglichkeit mehr Zeit zum Essen zu haben (Abb. 3). Immer deutlicher wird auch der gemeinsame Einfluss zentraler Regelkreise wie dem Hypocretin (= Orexin) oder dem Melaninkonzentrierenden Hormon (MCH), die beide im Hypothalamus gebildet werden, auf Schlaf und Stoffwechsel. So werden Hypocretinneurone durch Leptin, dem Sättigungshormon aus den Adipozyten, gehemmt und durch Ghrelin und Glukose aktiviert. Chronische Schlafrestriktion führt über niedriges Leptin und hohe Ghrelinspiegel zur Aktivierung der Hypocretinachse und dies führt zu Veränderungen in unserem Konsumverhalten (Appetitsteigerung, Euphorie nach Alkoholgenuss).
Zunehmende Bedeutung erlangte in den letzten Jahren auch die Erforschung der Zusammenhänge von zirkadianen Rhythmen, Schlaf und Stoffwechsel auf molekularbiologischer/genetischer Ebene. Als Stichwort sei hier nur die “master clock” im Nucleus Suprachiasmaticus angeführt mit vielfältigen Verbindungen zu den “peripheren Uhren” in den einzelnen Organen7.
ResümeeSchlafrestriktion und Schlafstörungen führen zu Glukosestoffwechselstörungen bzw. Dia – betes und zur Körpergewichtszunahme. Große epidemiologische Studien zeigen diesen Konnex noch ausgeprägter bei Kindern als bei Erwachsenen.
1) Punjabi NM et al., Sleep-disordered breathing, glucose intolerance, and insulin resistance: the Sleep Heart Health Study. Am J of Epidemiology 2004; 160(6):521-30
2) Lam JC et al., A randomised controlled trial of nasal continuous positive airway pressure on insulin sensitivity in obstructive sleep apnoea. Eur Respir J. 2010; 35(1):138-45
3) Börgel J et al., Obstructive sleep apnoea and its therapy influence highdensity lipoprotein cholesterol serum levels. Eur Respir J 2006; 27(1):121-7
4) Tan KC et al., HDL dysfunction in obstructive sleep apnea. Atherosclerosis 2006; 184(2):377-82
5) Iesato k et al., Decreased lipoprotein lipase in obstructive sleep apnea syndrome. Circulation J 2007; 71(8):1293-8
6) Spiegel K et al., Sleep curtailment in healthy young men is associated with decreased leptin levels, elevated ghrelin levels, and increased hunger and appetite. Ann Intern Med 2004; 141(11):846-50
7) Maury E et al., Circadian rhythms and metabolic syndrome: from experimental genetics to human disease. Circ Res. 2010; 106(3):447-62