Aktivität von rheumatoider Arthritis – Diskrepanzen in der Wahrnehmung zwischen Arzt und Patient
Discrepancies between patients and physicians in the perception of rheumatoid arthritis (RA) disease activityP. Studenic, J. S. Smolen, D. Aletaha |
| EULAR 2011, SAT0388 |
Hintergründe der Studie
Die globale Einschätzung der Krankheitsaktivität durch den Patienten (engl. “Patient Global Assessment”, PGA) gilt als ein subjektives Messinstrument, mit Hilfe dessen der Patient auf einer 100 mm langen visuellen Analogskala (VAS) seine individuelle Einschätzung des aktuellen Krankheitsaktivitätsstatus anzeigen kann. Ebenso anhand einer 100-mm-VAS beurteilt der Arzt die Krankheitsaktivität des Patienten, indem er subjektive und objektive Elemente in seine Beurteilung mit einbezieht (engl. “Evaluator Global Assessment”, EGA).1 Beide Skalen weisen eine gute Verlässlichkeit in der wiederholten Anwendung (Test-Retest-Reliabilität) auf, jedoch zeigen PGA und EGA eine schlechte Übereinstimmung.2
Es gibt Diskrepanzen in der Wahrnehmung beziehungsweise Beurteilung der Krankheitsaktivität.3 Bislang sind jedoch die Ursachen und die Stärke des Einflusses noch nicht gänzlich geklärt. Da diese Uneinigkeit sehr wahrscheinlich Einfluss auf die Arzt-Patienten-Beziehung nimmt, versuchten wir mögliche Ursachen dafür zu identifizieren, um den therapeutischen Schulterschluss zwischen Arzt und Patient besser zu gewährleisten.
Ziel: Ausmaß und Einflüsse auf die Diskrepanz klären
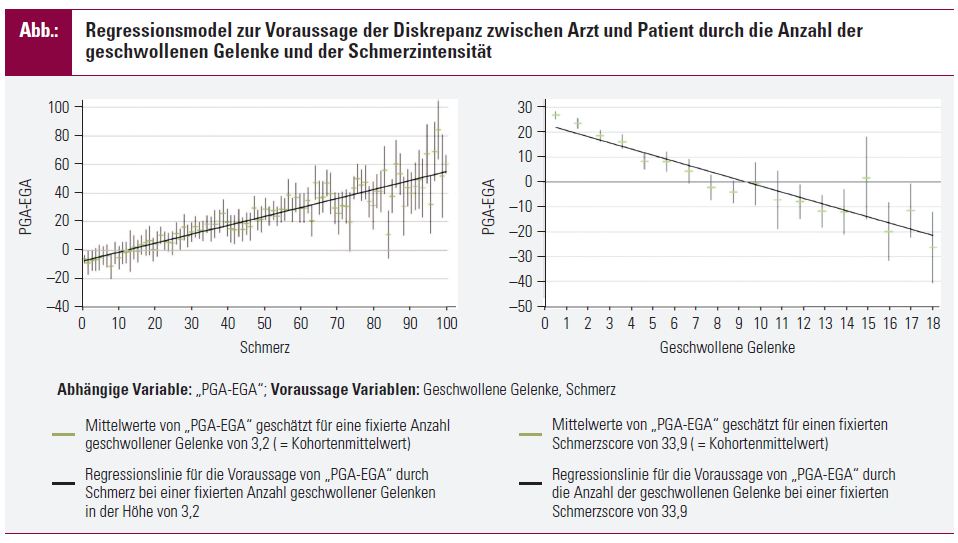
In dieser Studie wollten wir zum Einen das Ausmaß und zum Anderen die Einflüsse sowie deren Stärke auf die Diskrepanz in der Krankheitsaktivitätseinschätzung zwischen Arzt und Patient klären. Hierfür standen Patientendaten aus einer longitudinalen Datenbank von Patienten mit rheumatoider Arthritis (RA) zur Verfügung, deren Visiten alle 3 bis 4 Monate dokumentiert werden. Alle in der Datenbank erhobenen Parameter werden regelmäßigen Datenqualitätsüberprüfungen unterzogen. Wir untersuchten Patientendaten vom Beginn einer Methotrexat-Therapie und vom nächsten Kontrolltermin, der mindestens 2 Monate später stattfand. Um das Ausmaß der Diskrepanz zu erkennen, teilten wir Patienten in 3 Gruppen ein. Wir berechneten eine Diskrepanzvariable zwischen PGA und EGA, nämlich “PGA minus EGA”. In der Gruppe mit schlechterer Selbsteinschätzung als der Arzteinschätzung fanden sich jene Patienten, die sich durch ein “PGA-EGA” im positiv skalierten Bereich auszeichneten. Umgekehrt zeigt der Parameter “PGA-EGA” bei Patienten, die sich selbst besser einschätzen als ihr Arzt, ein negatives Vorzeichen. Mittels Korrelations- und multivariaten Regressionsanalysen unserer Parameter versuchten wir Variablen zu identifizieren, die in einem möglichen Zusammenhang mit einer Diskrepanz stehen könnten.
Ergebnisse und Schlussfolgerung
646 RA-Patienten mit beginnender Methotrexat-Therapie wurden in diese Untersuchung eingeschlossen (80% Frauen, 68% Rheuma-Faktor positiv, durchschnittliche Krankheitsdauer 7,7 Jahre). Gewährt man eine Toleranzgrenze von 5 mm, dann schätzten sich vor Beginn der Methotrexat-Therapie 61% der Patienten schlechter ein als ihr Arzt; bei 15% der Patienten war dies umgekehrt. Dies veränderte sich auch nach Beginn der Methotrexat-Therapie, d.h. bei der nachfolgenden Kontrollvisite, nicht.
Mit unserer Diskrepanzvariable “PGA-EGA” zeigten Morgensteifigkeit, die Anzahl sowohl geschwollener als auch druckdolenter Gelenke, der Grad an funktionaler Einschränkung im Alltag (repräsentiert durch den Health Assessment Questionnaire) und Schmerzintensität (erhoben anhand einer 100-mm-VAS) einen Zusammenhang. In einer weiterführenden Regressionsanalyse zeigte sich, dass nur Schmerzintensität und die Anzahl der geschwollenen Gelenke einen unabhängigen und signifikanten Effekt auf die Ausprägung der Diskrepanz zwischen Arzt- und Patienteneinschätzung haben.
Schmerzintensität und die Anzahl der geschwollenen Gelenke
Die Schmerzintensität erklärt 37% und die Anzahl der geschwollenen Gelenke 29% der Variabilität der Diskrepanz. Aus diesem Modell ergibt sich, dass eine Erhöhung der Schmerzintensität um 1 mm einen Anstieg der Diskrepanz von 0,7 Einheiten in Richtung höheren PGA bewirkt, hingegen ein geschwollenes Gelenk mehr eine Steigerung der Diskrepanz um 3 Einheiten hinsichtlich eines höheren EGA nach sich zieht. Diese Dynamik wird in der Abbildung für Schmerz und respektive für die Anzahl der geschwollenen Gelenke jeweils mit einem gleich bleibenden Wert der anderen Variable illustriert. Bei Analyse der Daten unserer Kontrollvisite erhielten wir ähnliche Ergebnisse. Hier konnten durch die Schmerzintensität 43% und durch die Anzahl der geschwollenen Gelenke 19% der Variabilität in der Diskrepanz zwischen Patienten- und Arzteinschätzung erklärt werden.
Resümee
Zusammenfassend lässt sich sagen, dass gut ein Viertel der Patienten die Intensität ihrer Erkrankung gleich einschätzen wie ihre behandelnden Ärzte. Schmerzintensität sowie die Anzahl der geschwollenen Gelenke stellen die Hauptkriterien dar, welche diese Uneinigkeit in der Krankheitsaktivitätseinschätzung beeinflussen, wobei sich Patienten an ihren empfundenen Schmerzen, Ärzte hingegen hauptsächlich an der synovitischen Schwellung orientieren. Folglich ist bei Patienten mit großen Schmerzen, aber wenig Schwellung oder umgekehrten Fall auf eine potenzielle Diskordanz in der Krankheitsaktivitätseinschätzung zu achten. Deren Berücksichtigung in der Interaktion zwischen Arzt und Patient kann mit Sicherheit Missverständnissen vorbeugen und die Arzt-Patienten-Beziehung verbessern.
1 Felson DT, Anderson JJ, Boers M, Bombardier C, Chernoff M, Fried B et al., The American College of Rheumatology preliminary core set of disease activity measures for rheumatoid arthritis clinical trials. The Committee on Outcome Measures in Rheumatoid Arthritis Clinical Trials. Arthritis Rheum. 1993 Jun; 36(6):729-740.
2 Rohekar G, Pope J, Test-retest reliability of patient global assessment and physician global assessment in rheumatoid arthritis. J Rheumatol. 2009 Oct; 36(10):2178-2182.
3 Studenic P, Smolen S, Aletaha D, Perception of RA disease activity by patients and physicians: Reasons for and estimators of discrepancies. [abstract] Arthritis & Rheumatism. 2010; 62 Suppl 10:79.